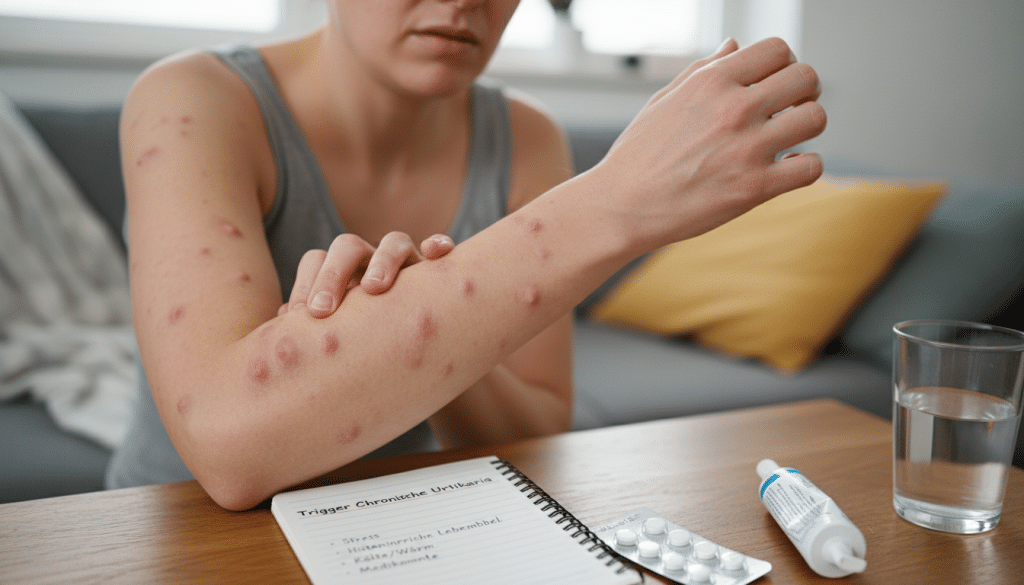
Wenn Quaddeln immer wieder kommen und der Juckreiz nicht aufhört, wird der Alltag schnell eng. Schlaf wird flach, die Arbeit leidet, und viele ziehen sich zurück. Wer Nesselsucht chronisch erlebt, fragt oft nur noch: Quaddeln was tun, und wie lässt sich der Juckreiz stoppen?
In diesem Artikel geht es darum, chronische Urtikaria behandeln zu können, auch wenn keine klare Ursache gefunden wird. Sie lernen, typische Beschwerden einzuordnen, Formen zu unterscheiden und eine sinnvolle Diagnostik zu verstehen. Dazu gehören auch Auslöser, die Schübe verstärken können.
Der Schwerpunkt liegt auf der Urtikaria Therapie Deutschland: vom Hausarzt über Dermatologie bis zur Allergologie. Wir orientieren uns an der Leitlinie Urtikaria, wie sie in Europa empfohlen wird und in Deutschland üblich ist. Im Mittelpunkt steht die Stufentherapie, von modernen Antihistaminika bis zu Biologika.
Wichtig ist ein realistischer Blick: Häufig gibt es nicht „den einen“ Auslöser. Trotzdem lassen sich Beschwerden oft sehr gut kontrollieren. Das Ziel ist klare Symptomfreiheit und mehr Lebensqualität, Schritt für Schritt.
Das sind die Top 10 besten Urtikaria Produkte
Chronische Urtikaria verstehen: Definition, Dauer und typische Symptome
Bei Nesselsucht wirkt die Haut plötzlich „in Alarm“. Die Symptome chronische Urtikaria kommen oft in Wellen: mal ruhig, mal stark. Viele Betroffene berichten, dass sich Beschwerden je nach Tageszeit ändern und durch Wärme, Stress oder Infekte aufflammen.
Wichtig ist, das Muster zu kennen. Es hilft, Reize und typische Verläufe einzuordnen. So lassen sich Arztgespräche klarer führen und unnötige Sorgen vermeiden.
Quaddeln, Juckreiz und Angioödeme erkennen
Typisch sind Quaddeln, also erhabene, gerötete Schwellungen. Die Quaddeln Dauer ist meist kurz: An derselben Stelle verschwinden sie oft innerhalb von 24 Stunden. Dafür können sie an anderer Stelle neu auftreten.
Dazu kommt starker Juckreiz oder ein Brennen. Manche Menschen haben zusätzlich tiefere Schwellungen. Wer ein Angioödem erkennen will, achtet auf pralle, teigige Bereiche, häufig an Lippen oder Augenlidern. Dort steht eher Druck oder Schmerz im Vordergrund, nicht der Juckreiz.
-
Quaddeln: flüchtig, wandern, oft mit Rötung
-
Juckreiz/Brennen: kann den Schlaf stören und tagsüber belasten
-
Angioödeme: tiefer, gespannter, teils schmerzhaft
Abgrenzung zur akuten Urtikaria
Für die Einordnung ist akute vs chronische Urtikaria zentral. Eine akute Form dauert typischerweise weniger als sechs Wochen. Sie tritt oft nach Infekten oder im Zusammenhang mit Medikamenten auf und klingt dann wieder ab.
Die chronische Form bleibt länger präsent und folgt häufig einem Schub-Verlauf. Diagnostik und Behandlung werden dann anders geplant, weil der Alltag stärker betroffen sein kann.
| Merkmal | Akute Urtikaria | Chronische Urtikaria |
|---|---|---|
| Dauer | unter 6 Wochen | mindestens 6 Wochen, oft in Schüben |
| Häufige Auslöser | Infekte, neue Medikamente, selten Lebensmittel | Trigger wie Wärme, Stress, Infekte; oft ohne klaren Einzel-Auslöser |
| Beschwerdebild | Quaddeln mit Juckreiz, manchmal Schwellungen | Quaddeln und/oder Angioödeme, schwankende Stärke |
| Hinweise, die abgeklärt werden sollten | starke Allgemeinsymptome, Atemnot, Kreislaufprobleme | Schwellungen ohne Quaddeln oder sehr schmerzhafte Hautveränderungen |
Wann Beschwerden als „chronisch“ gelten
Als chronisch gilt die Nesselsucht, wenn Quaddeln und/oder Schwellungen an den meisten Tagen über mindestens sechs Wochen auftreten. Das kann täglich sein oder in kurzen Pausen verlaufen. Entscheidend ist die wiederkehrende Aktivität über diesen Zeitraum.
Wenn Schwellungen isoliert auftreten, also ohne Quaddeln und ohne Juckreiz, sollte auch an andere Ursachen gedacht werden, zum Beispiel an ein hereditäres Angioödem. Bleiben Hautstellen länger als 24 Stunden schmerzhaft und zeigen später Hämatome, passt das eher zu einer Urtikariavaskulitis und gehört ärztlich geprüft.
Ursachen und Formen: spontane vs. induzierbare chronische Urtikaria
Bei chronischer Urtikaria sieht die Hautreaktion oft gleich aus, doch die Wege dorthin sind verschieden. Für die Einordnung ist wichtig, ob Quaddeln und Schwellungen ohne klaren Anlass auftreten oder ob ein Reiz sie zuverlässig auslöst. Diese Unterscheidung hilft, typische Muster im Alltag zu erkennen und Auslöser gezielter zu prüfen.
Chronisch spontane Urtikaria (CSU): mögliche Auslöser
Bei chronisch spontane Urtikaria CSU kommen Beschwerden scheinbar „aus dem Nichts“. Viele Betroffene berichten von Phasen, in denen Quaddeln oder Angioödeme ohne gleichbleibenden Trigger auftreten. Eine klassische Sofortallergie ist dabei oft nicht nachweisbar.
In der Praxis werden dennoch Verstärker diskutiert. Dazu zählen Infekte, Stress oder eine Unverträglichkeit gegenüber NSAR wie Ibuprofen. Auch Autoimmunurtikaria kann eine Rolle spielen, wenn das Immunsystem körpereigene Strukturen angreift und dadurch die Reaktion anfeuert.
Induzierbare Urtikaria: Druck, Kälte, Wärme, Schweiß und Reibung
Induzierbare Urtikaria ist greifbarer, weil sie sich meist provozieren lässt. Die Haut reagiert hier auf einen klaren Reiz, oft in wenigen Minuten bis Stunden. Dadurch werden Muster im Tagesablauf sichtbar, etwa bei Kleidung, Wetter oder Sport.
- Druckurtikaria: Beschwerden nach engen Trägern, Gürtel, Rucksackriemen oder langem Sitzen
- Kälteurtikaria: Quaddeln nach kalter Luft, kaltem Wasser oder Kontakt mit gekühlten Gegenständen
- Wärmereize: Reaktion nach heißer Dusche, Sauna oder starkem Temperaturwechsel
- Schwitzen und Anstrengung: Symptome bei Sport, Treppensteigen oder emotionaler Aufregung
- Reibung: Quaddeln nach Handtuchrubbeln oder Kratzen, teils als Dermographismus
Autoimmunität und Mastzellen als zentrale Mechanismen
Bei fast allen Formen steht ein ähnlicher Prozess im Zentrum: Mastzellen werden aktiviert und setzen Botenstoffe frei, vor allem Histamin. Das kann Juckreiz, Rötung und Quaddeln erklären. Die Haut wird dabei nicht „infiziert“, sondern reagiert wie bei einem Fehlalarm.
Bei Autoimmunurtikaria können Autoantikörper die Aktivierung zusätzlich antreiben. Das betrifft teils Signalwege rund um IgE und seine Rezeptoren. Diese Mechanik erklärt, warum Behandlungen häufig an der Histaminwirkung oder an der Mastzellaktivierung ansetzen.
| Form | Typischer Auslöser | Alltagsbeispiel | Hinweis für die Einordnung |
|---|---|---|---|
| chronisch spontane Urtikaria CSU | kein stabil reproduzierbarer Außenreiz | Quaddeln am Abend ohne erkennbaren Anlass | Verstärker wie Stress, Infekte oder NSAR sind möglich, bleiben aber oft unscharf |
| induzierbare Urtikaria | klarer physikalischer oder körpereigener Reiz | Quaddeln nach Sport, Reibung oder Wärme | Symptome lassen sich häufig zeitlich und situativ zuordnen |
| Kälteurtikaria | Kältekontakt | Reaktion nach kaltem See oder Winterluft | Beschwerden treten meist an Kontaktstellen oder kurz danach auf |
| Druckurtikaria | anhaltender Druck | Schwellung unter Rucksackriemen nach einer Stunde | Oft verzögert, dafür länger anhaltend als einfache Quaddeln |
| Autoimmunurtikaria | immune Aktivierung, teils durch Autoantikörper | anhaltende Schubphasen trotz konsequentem Trigger-Management | Kann mit chronisch spontane Urtikaria CSU überlappen und die Aktivität verstärken |
| Mastzellen (Mechanismus) | Aktivierung mit Histaminfreisetzung | Juckreiz und Quaddeln nach Trigger oder spontan | Gemeinsame Endstrecke vieler Urtikaria-Formen, unabhängig vom Startreiz |
Diagnose in Deutschland: Welche Untersuchungen wirklich sinnvoll sind
Bei anhaltenden Quaddeln zählt zuerst der klare Überblick. Die Diagnostik chronische Urtikaria startet deshalb mit strukturierten Fragen, nicht mit einer langen Liste an Tests. Entscheidend sind Verlauf, Auslöser und typische Muster im Alltag.
Wichtig sind auch Details, die leicht untergehen: Wie lange bleibt eine einzelne Quaddel, gibt es Angioödeme, und wie häufig treten Schübe auf? Dazu kommen Medikamente wie NSAR, Infekte, Stress, Zyklus und mögliche berufliche Belastungen durch Kälte, Druck oder Reibung.
Anamnese und Symptomtagebuch als Basis
Ein Symptomtagebuch Urtikaria macht Muster sichtbar, die im Gespräch sonst verloren gehen. Notiert werden Zeitpunkt, Stärke der Beschwerden und mögliche Auslöser wie Sport, Alkohol, Wärme oder ein beginnender Infekt. Auch eingenommene Medikamente und die Wirkung gehören dazu.
Viele Praxen orientieren sich am UAS/UAS7 als einfache Skala, um Aktivität und Verlauf greifbar zu machen. Das hilft, Veränderungen unter Therapie zu erkennen, ohne sich auf Erinnerungen zu verlassen.
Labor und Tests: was häufig hilft, was oft wenig bringt
Beim Labor CSU gilt: so viel wie nötig, so wenig wie möglich. Häufig reichen Basiswerte wie Blutbild und Entzündungszeichen (CRP oder BSG), ergänzt durch Schilddrüsenwerte, wenn Anzeichen dafür sprechen. So bleibt die Abklärung zielgerichtet.
Breite IgE-Panels ohne passenden Hinweis führen oft zu Zufallsbefunden und neuer Verunsicherung. Ähnlich ist es mit strengen Diäten ohne ärztliche Steuerung: Sie bringen selten Klarheit und machen den Alltag unnötig eng.
| Baustein | Wofür er in der Praxis genutzt wird | Typischer Nutzen im Alltag | Wann eher nicht im Vordergrund |
|---|---|---|---|
| Gezielte Anamnese | Dauer > 6 Wochen, Häufigkeit, Quaddel-Dauer, Angioödeme, NSAR, Infekte, Stress, Zyklus, Beruf, Familie | Sortiert Trigger und priorisiert nächste Schritte in der Diagnostik chronische Urtikaria | Wenn ausschließlich „ein Test“ erwartet wird, ohne Verlauf zu schildern |
| Symptomtagebuch Urtikaria | Dokumentiert Zeitpunkt, Intensität, UAS/UAS7 als Konzept, Begleitumstände, Medikamente und Effekt | Erleichtert Anpassungen und zeigt Muster über Wochen | Wenn nur einzelne Tage erfasst werden und wichtige Kontexte fehlen |
| Labor CSU | Basis: Blutbild, CRP/BSG; je nach Verdacht Schilddrüse/Autoimmunmarker | Hilft, Entzündung oder Hinweise auf Begleitfaktoren einzuordnen | Als „Allergiesuche“ ohne passende Anamnese |
| Allergietests (IgE/Panel) | Nur bei klarer zeitlicher Beziehung zu Nahrungsmitteln oder Inhalationsallergenen | Kann einzelne Fragen beantworten, wenn der Verlauf dafür spricht | Bei unspezifischen Schüben ohne Hinweis, da häufig Zufallsbefunde entstehen |
Provokationstests bei physikalischen Triggern
Wenn Beschwerden durch Kälte, Druck oder Reibung auffallen, sind kontrollierte Provokationen sinnvoll. Ein Provokationstest Kälte Druck kann zum Beispiel per Kälteprovokation, Drucktest oder Dermographismus-Test erfolgen. Auch Wärme- oder Belastungstests kommen infrage, wenn die Anamnese darauf zeigt.
Solche Tests gehören in geübte Hände, damit Reizstärke und Beobachtungszeit passen. Damit wird klarer, ob eine induzierbare Form vorliegt und welche Situationen im Alltag genauer beobachtet werden sollten.
Was hilft gegen chronische Urtikaria?
Bei chronischer Urtikaria zählt ein klarer Plan mehr als spontane Experimente. Die Therapie orientiert sich an der Therapie chronische Urtikaria Leitlinie und wird je nach Kontrolle schrittweise angepasst. So bleibt der Alltag planbar, auch wenn die Erkrankung in Wellen verläuft.
Stufenplan der Therapie nach Leitlinien (Antihistaminika bis Biologika)
Die Stufentherapie Urtikaria startet in der Regel mit H1-Antihistaminika der zweiten Generation in Standarddosis. Wenn Quaddeln und Juckreiz bleiben, wird die Dosis unter ärztlicher Anleitung schrittweise erhöht, teils bis zur vierfachen Menge. Wichtig ist dabei: regelmäßig einnehmen, nicht nur „bei Bedarf“.
Reicht das nicht aus, kommt bei chronisch spontaner Urtikaria oft ein Biologikum infrage. Omalizumab CSU gilt als etablierter nächster Schritt, wenn Antihistaminika trotz Anpassung nicht genug wirken. Bei anhaltender Therapieresistenz werden in spezialisierten Zentren weitere Optionen geprüft, zum Beispiel Ciclosporin.
| Therapiestufe | Typischer Ansatz | Wofür es gedacht ist | Wichtiger Hinweis |
|---|---|---|---|
| 1 | H1-Antihistaminikum 2. Generation in Standarddosis | Grundkontrolle von Quaddeln, Juckreiz und Schlafstörungen | Konsequent einnehmen, Wirkung im Verlauf beurteilen |
| 2 | Dosissteigerung bis zu vierfach (ärztlich geführt) | Mehr Symptomkontrolle ohne Wechsel der Wirkstoffklasse | Nebenwirkungen und Fahrtüchtigkeit im Blick behalten |
| 3 | Biologikum: Omalizumab CSU | Unzureichende Kontrolle trotz optimierter Antihistaminika bei CSU | Wirkeintritt kann variieren, Monitoring in der Praxis sinnvoll |
| 4 | Therapie in Spezialambulanz, z. B. Ciclosporin | Seltene, schwer steuerbare Verläufe | Engmaschige Kontrollen wegen möglicher Risiken |
Akute Schübe kontrollieren: was kurzfristig entlastet
Einen Urtikaria Schub behandeln heißt vor allem: schnell beruhigen und Auslöser stoppen. Kühlen, lockere Kleidung und das Weglassen bekannter Trigger wie Druck oder Wärme können rasch entlasten. Auch ein Antihistaminikum wirkt besser, wenn es nicht zu spät genommen wird.
Bei starken Schwellungen im Gesicht, an Lippen oder im Hals braucht es zügige ärztliche Abklärung. Systemische Glukokortikoide sind in manchen Situationen kurzzeitig ein Thema, aber nicht als Dauerlösung. Entscheidend bleibt, den Schub zu dokumentieren, damit die nächste Anpassung im Stufenplan gezielt erfolgt.
Therapieziele: Symptomfreiheit und Lebensqualität
Gute Behandlung bedeutet nicht nur „weniger Quaddeln“, sondern mehr Kontrolle im Alltag. Ziele sind weitgehende Symptomfreiheit, weniger nächtlicher Juckreiz und wieder verlässlicher Schlaf. Das hilft, arbeitsfähig zu bleiben und die Angst vor dem nächsten Ausbruch zu senken.
Die Therapie chronische Urtikaria Leitlinie setzt dabei auf ein Treat-to-target-Prinzip: Ziele werden gemeinsam mit der Ärztin oder dem Arzt festgelegt und regelmäßig geprüft. Mit Stufentherapie Urtikaria sind hohe Ansprechraten möglich, auch wenn die Erkrankung über Monate oder Jahre schwanken kann.
Antihistaminika bei chronischer Urtikaria: Wirkung, Dosierung und Nebenwirkungen
Bei chronischer Urtikaria sind Quaddeln und Juckreiz oft durch Histamin getrieben. Antihistaminika zweite Generation Urtikaria zielen darauf, diese Histaminwirkung zu dämpfen. Viele Betroffene spüren eine erste Entlastung nach Stunden, stabiler wird es meist nach einigen Tagen.
Wichtig ist dabei ein klarer Plan: regelmäßig einnehmen, Wirkung beobachten, und Veränderungen notieren. Ein Symptomtagebuch oder ein UAS7 hilft, die Lage nüchtern einzuschätzen. So lässt sich die Therapie im Alltag besser steuern.
H1-Antihistaminika der zweiten Generation im Alltag
H1-Blocker der zweiten Generation gelten als alltagstauglich, weil sie meist weniger müde machen als ältere Wirkstoffe. Häufig genutzt werden Cetirizin Levocetirizin Loratadin Desloratadin Fexofenadin; auch Bilastin ist in Deutschland verbreitet. Die Auswahl hängt von Verträglichkeit, Begleiterkrankungen und dem Tagesablauf ab.
Die Wirkung beruht auf der Blockade von H1-Rezeptoren. Dadurch erreicht Histamin sein Ziel schlechter, und Juckreiz sowie Quaddeln nehmen ab. In der Praxis ist eine konsequente tägliche Einnahme oft wirksamer als eine reine Bedarfseinnahme.
Dosisanpassung unter ärztlicher Anleitung
Wenn die Beschwerden unter der Standarddosis weiter stören, wird in Leitlinien eine Aufdosierung diskutiert. Gemeint ist eine vierfache Dosis Urtikaria, aber nur unter ärztlicher Begleitung. Dabei zählen Alter, Schwangerschaft, Herz-Kreislauf-Risiken und mögliche Interaktionen.
Auch die Organfunktion spielt mit: Nieren- oder Leberwerte können beeinflussen, welcher Wirkstoff besser passt und wie schnell er sich im Körper anreichert. Eine strukturierte Kontrolle mit UAS7 und festen Zeitpunkten für die Bewertung verhindert unnötige Wechsel. Das schafft Sicherheit, vor allem bei schrittweisen Anpassungen.
Müdigkeit, Wechselwirkungen und Sicherheit im Straßenverkehr
Müdigkeit Antihistaminika kann auch bei der zweiten Generation auftreten, je nach Person und Dosis. Das reicht von leichter Benommenheit bis zu merklich längeren Reaktionszeiten. Vorsicht ist besonders sinnvoll bei Neueinstellung oder nach einer Dosissteigerung.
Alkohol kann sedierende Effekte verstärken, ebenso andere dämpfende Medikamente. Wer Auto fährt oder Maschinen bedient, sollte die eigene Reaktion erst in ruhigen Situationen testen. Bei anhaltender Müdigkeit lohnt ein ärztlich abgestimmter Wechsel innerhalb von Cetirizin Levocetirizin Loratadin Desloratadin Fexofenadin, statt die Beschwerden einfach auszuhalten.
| Alltagsfrage | Praktischer Fokus bei Antihistaminika zweite Generation Urtikaria | Worauf Ärztinnen und Ärzte oft achten |
|---|---|---|
| Wie schnell wirkt es? | Erste Wirkung teils nach Stunden, konstanter Effekt eher nach Tagen | Symptomverlauf im UAS7 statt Einzelbeobachtung |
| Welche Mittel sind üblich? | Cetirizin Levocetirizin Loratadin Desloratadin Fexofenadin, teils Bilastin | Verträglichkeit, Tagesmüdigkeit, Begleitmedikation |
| Was, wenn es nicht reicht? | Stufenweise Anpassung bis zur vierfache Dosis Urtikaria möglich | Nur begleitet, mit Blick auf Risiken und Wechselwirkungen |
| Was ist das häufigste Problem? | Müdigkeit Antihistaminika, besonders in den ersten Tagen | Fahrtüchtigkeit, Alkohol, dämpfende Medikamente |
Wenn Antihistaminika nicht reichen: moderne Therapien wie Omalizumab
Wenn Quaddeln und Juckreiz trotz hoch dosierter H1-Antihistaminika bleiben, lohnt sich der Blick auf moderne Zusatztherapien. In der Praxis geht es dann oft um eine engere Zusammenarbeit mit Dermatologie oder Allergologie und um eine klare Verlaufsdokumentation. Gerade bei Omalizumab chronische spontane Urtikaria steht dabei nicht „mehr Medikamente“, sondern bessere Kontrolle im Alltag im Mittelpunkt.
In Deutschland werden Entscheidungen zu Biologika meist dann getroffen, wenn die Symptome über Wochen hinweg messbar aktiv bleiben. Ein kurzer Score, ein Tagebuch und Fragen zur Schlaf- und Arbeitsfähigkeit helfen, den Bedarf sauber einzuordnen. So werden Biologika CSU Deutschland nicht als „letzter Versuch“ verstanden, sondern als nächste Stufe im Plan.
Biologika: für wen sie geeignet sind
Biologika kommen vor allem für Menschen mit CSU infrage, die unter Antihistaminika nicht ausreichend stabil werden. Typisch sind häufige Schübe, starker Juckreiz oder wiederkehrende Angioödeme. Wichtig ist eine gesicherte Diagnose und der Ausschluss naheliegender Verstärker wie NSAR oder Infekte.
Bei Omalizumab chronische spontane Urtikaria handelt es sich um eine Anti-IgE-Therapie mit klarer Zulassung. Für viele Betroffene ist entscheidend, dass der Alltag planbarer wird, etwa bei Sport, Reisen oder Schichtarbeit. Die Auswahl erfolgt individuell und berücksichtigt Begleiterkrankungen und bisherige Verträglichkeit.
Behandlungsablauf, Wirkeintritt und Monitoring
Omalizumab wird in der Regel als Injektion in festen Abständen gegeben, häufig alle vier Wochen, je nach ärztlicher Vorgabe. Vor dem Start stehen Aufklärung, ein Ausgangswert der Beschwerden und ein Plan für Kontrollen. Zu Beginn wird nach der Gabe meist eine kurze Beobachtungszeit eingeplant, damit sich Abläufe in der Praxis einspielen.
Der Wirkeintritt kann unterschiedlich sein: Manche merken rasch weniger Quaddeln, andere brauchen mehrere Wochen. Deshalb wird das Ansprechen über Scores und Lebensqualität erfasst, nicht nur „nach Gefühl“. Bei Teilansprechen wird oft erst über Zeit, Intervall und Gesamtdauer gesprochen, immer im Rahmen der ärztlichen Standards.
Weitere Optionen bei refraktärer Urtikaria (z. B. Immunsuppression)
Wenn auch Biologika nicht genug helfen, wird das Vorgehen meist in einem spezialisierten Zentrum besprochen. Eine refraktäre Urtikaria Therapie umfasst dann eine engere Diagnostik, den Blick auf Komorbiditäten und eine strikte Nutzen-Risiko-Abwägung. Ziel ist ein klarer, messbarer Plan statt häufiger Wechsel „auf Verdacht“.
Als etablierte Option kann Ciclosporin Urtikaria in ausgewählten Fällen eine Rolle spielen. Dabei gehören Kontrollen von Blutdruck und Nierenwerten fest dazu, ebenso eine realistische Einschätzung von Dauer und Nebenwirkungen. So bleibt die refraktäre Urtikaria Therapie strukturiert, auch wenn der Verlauf komplex ist.
| Therapiebaustein | Typische Einsatzsituation | Ablauf im Alltag | Monitoring in Deutschland | Was Patientinnen und Patienten oft als Nutzen merken |
|---|---|---|---|---|
| Omalizumab chronische spontane Urtikaria | CSU trotz hoch dosierter H1-Antihistaminika nicht kontrolliert | Regelmäßige Injektionen in festem Rhythmus, häufig alle 4 Wochen | Symptomscore, Lebensqualität, Verlaufskontrollen und Beobachtung nach Injektion zu Beginn | Weniger Quaddeln, weniger Juckreiz, mehr Planbarkeit im Alltag |
| Biologika CSU Deutschland (Versorgungsweg) | Entscheidung meist über Dermatologie/Allergologie, oft nach dokumentiertem Verlauf | Therapieplan mit festen Terminen und klaren Zielen für die Kontrolle | Regelmäßige Bewertung des Ansprechens und Anpassung nach ärztlichen Vorgaben | Stabilere Wochen mit weniger Akutmedikation und weniger Ausfällen |
| Refraktäre Urtikaria Therapie (Zentrumsstrategie) | Unzureichendes Ansprechen trotz Stufentherapie | Individuelle Kombinationen, Fokus auf Auslöser, Komorbiditäten und Therapieadhärenz | Engere Kontrollen, strukturierte Dokumentation, klare Kriterien für Fortführung oder Wechsel | Besserer Überblick, weniger „Trial-and-Error“, klarere nächste Schritte |
| Ciclosporin Urtikaria | Ausgewählte refraktäre Verläufe nach Nutzen-Risiko-Abwägung | Orale Einnahme nach Plan, häufig mit begleitenden Anpassungen im Alltag | Blutdruckkontrollen, Nierenwerte und regelmäßige ärztliche Verlaufstermine | Bei gutem Ansprechen deutlich weniger Aktivität der Urtikaria, oft weniger Schwellungen |
Kortison, Schmerzmittel und Co.: was vermeiden, was beachten
Bei starkem Juckreiz ist der Griff zur schnellen Hilfe verständlich. Trotzdem lohnt ein klarer Plan, weil manche Mittel die Haut eher reizen oder Nebenwirkungen bringen.
Kortison chronische Urtikaria ist ein Thema, das viele verunsichert. Systemische Glukokortikoide sind in der Regel nicht für eine Dauertherapie gedacht, weil sie den Körper breit beeinflussen.
Das sind die neuesten Urtikaria Produkte
Wenn es medizinisch nötig ist, kann Prednisolon kurzzeitig bei heftigen Schüben eingesetzt werden. Das sollte ärztlich gesteuert sein, auch wegen möglicher Effekte auf Blutzucker, Blutdruck, Schlaf, Infektanfälligkeit und wegen eines möglichen Rebounds nach dem Absetzen.
Auch Schmerzmittel verdienen Aufmerksamkeit. Eine NSAR Urtikaria Verschlechterung kommt bei einem Teil der Betroffenen vor, oft ohne dass es sofort auffällt.
Typische Auslöser sind Ibuprofen, Diclofenac und Acetylsalicylsäure; bei ASS Ibuprofen Nesselsucht kann ein zeitlicher Zusammenhang nach der Einnahme auftreten. Ein Symptomtagebuch mit Uhrzeit, Dosis und Reaktion hilft, Muster zu erkennen und Alternativen wie Paracetamol nur nach Rücksprache passend einzuordnen.
In der Selbstmedikation sind sedierende Antihistaminika der ersten Generation ein häufiger Stolperstein. Wirkstoffe wie Diphenhydramin oder Doxylamin können müde machen, die Reaktionszeit senken und im Alltag das Unfallrisiko erhöhen.
Bei Infekten oder Erschöpfung ist es außerdem verlockend, „auf Verdacht“ Antibiotika, Nahrungsergänzung oder Detox-Kuren zu starten. Besser ist ein abgestimmtes Vorgehen, damit keine unnötigen Nebenwirkungen entstehen und die eigentlichen Trigger nicht überdeckt werden.
| Wirkstoffgruppe | Wofür es oft genutzt wird | Worauf bei chronischer Urtikaria zu achten ist | Praktischer Hinweis für den Alltag |
|---|---|---|---|
| Systemische Glukokortikoide (z. B. Prednisolon) | Starke Schübe, ausgeprägte Quaddeln, massiver Juckreiz | Nicht als Dauerlösung; Nebenwirkungen möglich, Absetzen kann Rebound begünstigen | Einnahme, Dauer und Ausschleichen ärztlich festlegen; Blutdruck und Blutzucker im Blick behalten |
| NSAR (z. B. Ibuprofen, Diclofenac, Acetylsalicylsäure) | Schmerzen, Fieber, Entzündungen | Kann Schübe verstärken; individuelle Empfindlichkeit ist häufig wechselhaft | Bei Verdacht Einnahmen dokumentieren; Alternativen ärztlich abklären, besonders bei häufigem Bedarf |
| Sedierende Antihistaminika 1. Generation (z. B. Diphenhydramin, Doxylamin) | „Allergie“-Beschwerden, Schlafanstoß | Müdigkeit, Konzentrationsprobleme, ungünstiges Nebenwirkungsprofil im Alltag | Kein Autofahren oder Maschinenarbeit bei Müdigkeit; Nutzen-Risiko vorher besprechen |
| Antibiotika, Nahrungsergänzung, Detox | Infekte „abkürzen“, Immunsystem „stärken“, Ursachen suchen | Ohne Diagnose oft kein Nutzen; Nebenwirkungen können Beschwerden verschleiern | Nur gezielt nach Befund und Plan einsetzen; Veränderungen im Tagebuch festhalten |
Trigger-Management: Auslöser erkennen und Schübe reduzieren
Viele Betroffene suchen nach der einen Ursache. In der Praxis geht es oft um Verstärker, die einen Schub wahrscheinlicher machen. Ein gutes Trigger-Management hilft, den Alltag planbarer zu halten. Der Fokus liegt darauf, den Trigger chronische Urtikaria im eigenen Muster zu erkennen.
NSAR, Alkohol, Stress und Infekte als häufige Verstärker
Schmerzmittel aus der Gruppe der NSAR können Quaddeln und Juckreiz bei manchen Menschen anfeuern. Auch Alkohol, psychischer Druck und akute Infekte gelten als typische Verstärker. Die Kombination NSAR Alkohol Stress Urtikaria taucht dabei besonders oft auf, weil mehrere Faktoren zeitgleich wirken.
Hilfreich ist ein schlichtes Vorgehen: Situationen notieren, Mengen testen und Grenzen festlegen. In Infektphasen lohnt sich mehr Schonung, genug Schlaf und ein klarer Tagesrhythmus. So bleibt die Haut oft ruhiger, ohne dass pauschale Verbote den Alltag bestimmen.
Temperatur, Druck und Reibung im Alltag minimieren
Bei körperlichen Auslösern zählt jedes Detail im Alltag. Kälte, Wärme und Druck wirken nicht bei allen gleich, aber sie können Schübe verstärken. Wer Kälte Druck Wärme Urtikaria vermutet, profitiert oft von kleinen Anpassungen, statt von großen Umstellungen.
Lockere Kleidung, weiche Bündchen und gepolsterte Riemen entlasten die Haut. Lauwarmes Duschen ist für viele besser als sehr heiß oder eiskalt. Reibung lässt sich senken, wenn man sanft abtrocknet und milde, glatte Stoffe trägt.
| Verstärker | Typische Alltagssituation | Praktische Anpassung | Woran man die Wirkung erkennt |
|---|---|---|---|
| NSAR | Kopfschmerzen, Rückenschmerz, Zahnschmerz | Vor Einnahme ärztlich abklären, Reaktion im Symptomtagebuch festhalten | Juckreiz oder Quaddeln innerhalb von Stunden bis 1 Tag nach Einnahme |
| Alkohol | Feierabendbier, Wein zum Essen | Kleine Mengen getrennt testen, Pausen einplanen, viel Wasser dazu | Flush, Wärmegefühl, schnellerer Schub am selben Abend oder am nächsten Tag |
| Stress | Termindruck, Streit, Schlafmangel | Stressspitzen vorplanen, feste Pausen, kurze Atemübungen | Mehr Kratzen, schlechter Schlaf, häufigere Schübe in Belastungswochen |
| Kälte/Druck/Wärme | Winterluft, Rucksack, heißes Bad | Schichtenprinzip, Riemen polstern, Temperatur langsam steigern | Quaddeln genau an Kontaktstellen oder nach Temperaturwechsel |
Ernährung: Histamin, Pseudoallergene und Eliminationsdiäten richtig einordnen
Bei der Ernährung lohnt ein nüchterner Blick: Histamin und bestimmte Zusatzstoffe können Symptome verstärken, müssen es aber nicht. Eine histaminarme Ernährung Urtikaria kann bei einzelnen Menschen spürbar helfen, vor allem wenn die Reaktionen zuverlässig wiederkehren.
Eliminationsdiäten sollten zeitlich begrenzt bleiben und am besten begleitet werden, damit es nicht zu Mangelernährung kommt. Sinnvoll ist ein klarer Ablauf: kurze Testphase, dann schrittweise Wiedereinführung. So zeigt sich, was wirklich stört und was nur zufällig mit einem Schub zusammenfiel.
Hautpflege und Sofortmaßnahmen gegen Juckreiz
Wenn die Haut brennt und juckt, zählt jede Minute. Mit einfachen Schritten lässt sich Juckreiz sofort lindern Urtikaria, ohne die Haut zusätzlich zu reizen. Wichtig ist, die Hautbarriere zu schützen und Reibung, Hitze und Stress für die Haut zu senken.
Kühlen, Duschen, Kleidung: schnelle Hilfe bei Quaddeln
Akut hilft es, kühlen Quaddeln gezielt entgegenzuwirken: kühle Umschläge oder ein Kühlpack, immer mit einem Tuch dazwischen. So wird die Stelle beruhigt, ohne dass Kälte die Haut „überfährt“.
Beim Duschen gilt: kurz und lauwarm. Heißes Wasser kann die Quaddeln anfeuern, weil es die Durchblutung stark ankurbelt. Danach die Haut nur sanft abtupfen, nicht rubbeln.
Kleidung kann den Unterschied machen. Weite, atmungsaktive Stoffe wie Baumwolle reduzieren Reibung und Wärmestau. Enge Bündchen, Wolle und kratzige Nähte sind bei Schüben oft schlechte Begleiter.
Rückfettende Pflege und hautberuhigende Inhaltsstoffe
Eine passende Hautpflege Urtikaria setzt auf Ruhe statt Reiz: parfumfreie, rückfettende Basispflege stärkt die Barriere und kann das Spannungsgefühl mindern. Produkte mit viel Alkohol oder starken Duftstoffen werden von gereizter Haut oft schlechter toleriert.
Bei Inhaltsstoffen lohnt sich ein kurzer Selbstcheck. Urea kann – je nach Konzentration und Hautzustand – brennen, vor allem auf frisch aufgekratzten Arealen. Panthenol und Glycerin werden häufig als angenehm erlebt, weil sie beruhigen und Feuchtigkeit binden.
Praktisch ist ein kleines Schema für den Alltag:
| Situation | Was oft hilft | Worauf achten |
|---|---|---|
| Akuter Schub mit Quaddeln | Kühlen, Quaddeln lokal mit Umschlag; danach dünn Basispflege | Kälte nicht direkt auf die Haut, nicht zu lange kühlen |
| Direkt nach dem Duschen | In 3 Minuten eincremen, rückfettend und parfumfrei | Nicht heiß duschen, nicht schrubben, sanft abtupfen |
| Sehr trockene, raue Areale | Reichhaltige Creme, ggf. mit Glycerin oder Panthenol | Urea kann brennen; erst an kleiner Stelle testen |
| Empfindliche Haut im Alltag | Schlichte Pflege, wenig Inhaltsstoffe, konsequent morgens/abends | Duftstoffe und alkoholhaltige Kosmetik eher meiden |
Schlaf verbessern trotz Juckreiz
Wenn abends alles schlimmer wird, hängen oft Schlafprobleme Juckreiz direkt zusammen: Wärme, Müdigkeit und Kratzen verstärken sich gegenseitig. Ein kühles Schlafzimmer, leichte Bettwäsche und eine feste Abendroutine können den Körper herunterfahren.
Auch am Abend können kleine Entscheidungen helfen, Juckreiz sofort lindern Urtikaria: kein sehr heißes Duschen, kein Alkohol und kein spätes, intensives Training. Wer Antihistaminika nimmt, kann mit der Ärztin oder dem Arzt besprechen, ob der Einnahmezeitpunkt besser zum Abend passt.
Stress, Psyche und Lebensstil: Einfluss auf chronische Urtikaria
Viele Betroffene erleben, dass Stress chronische Urtikaria spürbar verschärft. Stress ist dabei oft nicht der Ursprung der Erkrankung, kann aber die Haut schneller „auf Alarm“ stellen. Über Nervenbotenstoffe, Hormone und das Immunsystem sinkt die Reizschwelle, und Quaddeln reagieren empfindlicher.
Auch Schlafmangel wirkt wie ein Verstärker: Der Körper regeneriert schlechter, und Juckreiz wird intensiver wahrgenommen. Wer die psychosomatik Nesselsucht einordnet, versteht meist besser, warum sich Beschwerden in belastenden Phasen bündeln. Das heißt nicht „eingebildet“, sondern verknüpft: Psyche, Nerven und Entzündung arbeiten zusammen.
Im Alltag helfen kleine, wiederholbare Schritte. Für viele sind Entspannungstechniken Juckreiz-reduzierend, weil sie den Stresspegel senken und den Fokus von der Haut weglenken. Gut geeignet sind ruhige Atemübungen, progressive Muskelrelaxation und kurze Achtsamkeits-Pausen, am besten zur festen Uhrzeit.
Ein stabiler Lebensstil Urtikaria-orientiert heißt auch: Schlafrhythmus schützen, regelmäßige Bewegung einplanen und Überhitzung vermeiden. Bei cholinerger Urtikaria kann es sinnvoll sein, die Intensität zu senken und lieber öfter kurz zu trainieren. Praktisch sind Spaziergänge, moderates Radfahren oder leichtes Krafttraining mit Pausen.
| Alltagssituation | Was oft verschärft | Was häufig entlastet | Worauf achten |
|---|---|---|---|
| Arbeitswoche mit Zeitdruck | zu wenig Pausen, dauerhaft hoher Puls | 10-Minuten-Regeneration im Kalender, kurze Atemroutine | realistische To-do-Liste, feste Pausenzeiten |
| Schlechter Schlaf | spätes Handy, Alkohol am Abend, warmes Schlafzimmer | kühle Schlafumgebung, feste Zubettgehzeit, ruhiges Abendritual | Koffein am Nachmittag begrenzen |
| Sport mit Neigung zu Wärme-Triggern | HIIT, Sauna, Training in Hitze | moderate Belastung, längeres Aufwärmen, Trinkpausen | bei cholinerger Urtikaria Belastung langsam steigern |
| Beruf mit Kälte/Hitze oder Reibung | ungeschützte Haut, häufiges Schwitzen, Druckstellen | Schichtenprinzip bei Kleidung, Handschuhe, Hautschutz | Material testen, Reize dokumentieren |
Die Angst vor dem nächsten Schub kann selbst wieder Stress machen. Hilfreich ist es, Selbstwirksamkeit aufzubauen: ein Symptomtagebuch, ein klarer Plan für akute Beschwerden und vorsichtige, realistische Trigger-Tests. So wird aus Unsicherheit ein Vorgehen, das sich steuern lässt.
Wenn die Belastung hoch bleibt, kann psychotherapeutische Unterstützung sinnvoll sein, etwa bei Grübelschleifen oder Vermeidungsverhalten. Das passt zur psychosomatik Nesselsucht, weil dabei nicht nur Symptome, sondern auch Umgang und Lebensqualität im Blick sind. Zusätzlich entlastet es oft, im Umfeld offen über die Erkrankung zu sprechen, etwa im Team oder in der Familie.
Zum Lebensstil Urtikaria gehören außerdem pragmatische Stellschrauben: Alkohol reduzieren, vorsichtig mit starken Temperaturwechseln umgehen und die Haut im Beruf schützen. In vielen Fällen ergänzt das die medizinische Behandlung, ohne neue Risiken zu schaffen. Und wer Entspannungstechniken Juckreiz fest einbaut, hat im Alltag häufiger kurze Ruhefenster, bevor die Haut „kippt“.
Wann zum Arzt: Warnzeichen, Notfall und langfristige Betreuung
Bei bestimmten Zeichen zählt jede Minute: Schwellungen an Zunge oder Rachen, Atemnot Schwellung, Schluckbeschwerden, Heiserkeit mit pfeifendem Atem oder Kreislaufprobleme. Wenn sich starke Symptome schnell ausbreiten, ist das ein Notfall Angioödem. Dann gilt: Notruf wählen oder direkt in die Notaufnahme.
Viele fragen sich: Urtikaria wann Arzt? Spätestens, wenn die Beschwerden länger als sechs Wochen dauern oder Angioödeme oft auftreten, ist eine zeitnahe Abklärung sinnvoll. Das gilt auch, wenn Schlaf und Arbeit stark leiden oder Standard-Antihistaminika nicht ausreichend helfen.
Unbedingt ärztlich prüfen lassen sollte man schmerzhafte Hautstellen, die länger als 24 Stunden bleiben und später wie Hämatome aussehen. Das kann zu einer Urtikariavaskulitis passen und braucht eine andere Behandlung. Auch isolierte Angioödeme ohne Quaddeln sollten geklärt werden, weil dahinter andere Ursachen stecken können.
In Deutschland startet der Versorgungsweg oft beim Hausarzt, mit Überweisung je nach Verlauf. Für die weitere Betreuung sind Dermatologe Allergologe Deutschland wichtige Anlaufstellen, vor allem bei wiederkehrenden Schüben oder unklaren Triggern. Bei schwer einstellbaren Verläufen helfen Urtikaria-Sprechstunden in spezialisierten Ambulanzen, auch an Universitätskliniken, um Stufentherapie, Begleiterkrankungen wie Schilddrüsenprobleme und das Trigger-Management regelmäßig zu prüfen.
FAQ
Wann spricht man von chronischer Urtikaria?
Von chronischer Urtikaria spricht man, wenn Quaddeln und/oder Angioödeme an den meisten Tagen über mindestens sechs Wochen auftreten. Einzelne Quaddeln verschwinden dabei oft innerhalb von 24 Stunden an derselben Stelle. Häufig verläuft die Erkrankung in Schüben.
Woran erkenne ich Quaddeln, Juckreiz und Angioödeme?
Quaddeln sind erhabene, gerötete Hautstellen, die stark jucken oder brennen können. Angioödeme sind tiefere Schwellungen, oft an Lippen oder Augenlidern, eher mit Druck- oder Spannungsgefühl als mit Juckreiz. Wenn Schwellungen ohne Quaddeln auftreten, sollte auch an andere Ursachen wie ein hereditäres Angioödem gedacht werden.
Was ist der Unterschied zwischen akuter und chronischer Urtikaria?
Akute Urtikaria dauert meist weniger als sechs Wochen und hängt häufiger mit Infekten oder Medikamenten zusammen. Chronische Urtikaria hält länger an und braucht eine andere Diagnostik und eine Stufentherapie. Eine klassische Sofort-Allergie ist bei chronischen Verläufen oft nicht der Haupttreiber.
Welche Formen gibt es – chronisch spontane und chronisch induzierbare Urtikaria?
Bei der chronisch spontanen Urtikaria (CSU) treten Quaddeln oder Angioödeme ohne klaren, reproduzierbaren Auslöser auf. Bei der chronisch induzierbaren Urtikaria (CIndU) lassen sich Schübe durch Trigger wie Kälte, Wärme, Druck, Reibung, Vibration oder Anstrengung mit Schwitzen gezielt auslösen. Beide Formen können auch gleichzeitig vorkommen.
Welche Ursachen stecken hinter CSU – und warum findet man oft keinen Auslöser?
Bei CSU stehen häufig Mastzellen und die Freisetzung von Histamin im Mittelpunkt. Bei einem Teil der Betroffenen spielen Autoimmunprozesse eine Rolle, zum Beispiel Autoantikörper gegen den IgE-Rezeptor. Oft lässt sich trotzdem keine einzelne Ursache sicher belegen, was in der Praxis normal ist.
Welche Trigger verstärken chronische Urtikaria besonders häufig?
Häufige Verstärker sind NSAR wie Ibuprofen, Diclofenac oder Acetylsalicylsäure, außerdem Alkohol, Infekte und psychischer Stress. Auch Wärme, Kälte, Druck durch enge Kleidung oder Reibung können relevant sein. Ein Symptomtagebuch hilft, Muster zu erkennen, ohne vorschnell alles zu meiden.
Welche Untersuchungen sind in Deutschland wirklich sinnvoll?
Die wichtigste Basis ist eine strukturierte Anamnese, ergänzt durch ein Symptomtagebuch, zum Beispiel mit UAS7 als Orientierung. Häufig reichen wenige Laborwerte wie Blutbild und Entzündungsparameter (CRP oder BSG). Schilddrüsenwerte und Autoantikörper sind vor allem bei Verdacht sinnvoll.
Warum bringen große Allergietests oder IgE-Panels oft wenig?
Bei chronischer Urtikaria passt ein positiver IgE-Test nicht automatisch zur Ursache der Beschwerden. Ohne klare Hinweise aus der Anamnese führen breite Paneltests oft zu Verunsicherung und unnötigen Diäten. Zielführender ist eine gezielte Abklärung, die sich an Symptomen und Triggern orientiert.
Wann werden Provokationstests eingesetzt?
Provokationstests helfen vor allem bei Verdacht auf chronisch induzierbare Urtikaria. Dazu zählen Kälteprovokation (z. B. Eiswürfeltest), Drucktest, Dermographismus-Test sowie Wärme- oder Belastungstests. Sie sollten kontrolliert in dermatologischen oder allergologischen Strukturen erfolgen.
Was hilft gegen chronische Urtikaria – wie sieht der Stufenplan aus?
Leitlinien empfehlen zuerst H1-Antihistaminika der zweiten Generation in Standarddosis. Wenn das nicht reicht, kann die Dosis ärztlich begleitet bis zum Vierfachen gesteigert werden. Bei unzureichender Kontrolle folgt bei CSU häufig Omalizumab als anti-IgE-Biologikum; in spezialisierten Zentren kommt in ausgewählten Fällen auch Ciclosporin infrage.
Welche Antihistaminika werden häufig verwendet?
In Deutschland werden oft Cetirizin, Levocetirizin, Loratadin, Desloratadin, Fexofenadin oder Bilastin eingesetzt. Sie blockieren H1-Rezeptoren und dämpfen so die Histaminwirkung. Viele profitieren von einer konsequent täglichen Einnahme statt einer reinen Bedarfsanwendung.
Macht ein Antihistaminikum müde – und darf ich damit Auto fahren?
Auch Antihistaminika der zweiten Generation können individuell Müdigkeit oder Benommenheit auslösen. Das gilt besonders bei Neueinstellung oder bei Aufdosierung. Wer sich beeinträchtigt fühlt, sollte auf Autofahren und das Bedienen von Maschinen verzichten und die Auswahl des Wirkstoffs ärztlich besprechen; Alkohol kann sedierende Effekte verstärken.
Was kann ich bei einem akuten Schub sofort tun?
Kühlen mit einem Tuch über dem Kühlpack, lauwarm duschen und Reibung vermeiden entlasten oft schnell. Trigger sollten, wenn möglich, sofort gestoppt werden, etwa Hitze, Sport oder Druck durch Kleidung. Ein verordnetes Antihistaminikum sollte konsequent eingenommen werden, und bei stärkeren Angioödemen ist eine zeitnahe ärztliche Abklärung wichtig.
Welche Rolle spielt Kortison bei Urtikaria?
Systemische Glukokortikoide wie Prednisolon sind nicht für die Dauertherapie geeignet. Wenn überhaupt, dann nur kurzzeitig bei starken Schüben und mit klarer ärztlicher Indikation. Gründe sind Nebenwirkungen wie Blutzucker- und Blutdruckanstieg, höhere Infektanfälligkeit und ein mögliches Rebound-Risiko.
Welche Schmerzmittel können Schübe verschlimmern?
NSAR wie Ibuprofen, Diclofenac oder ASS können bei einem Teil der Betroffenen Urtikaria-Aktivität verstärken. Ob das individuell zutrifft, lässt sich oft durch dokumentierte Einnahme im Tagebuch erkennen. Alternativen wie Paracetamol sollten nur nach Rücksprache gewählt werden, weil Vorerkrankungen und Wechselwirkungen eine Rolle spielen.
Ist Omalizumab sinnvoll, wenn Antihistaminika nicht reichen?
Omalizumab ist bei CSU zugelassen und wird meist eingesetzt, wenn hochdosierte H1-Antihistaminika die Beschwerden nicht ausreichend kontrollieren. Es handelt sich um eine anti-IgE-Therapie, die in der Regel als Injektion in festen Abständen gegeben wird. Der Wirkeintritt kann schnell sein oder mehrere Wochen brauchen, daher sind Monitoring und Verlaufskontrollen wichtig.
Welche weiteren Optionen gibt es bei therapieresistenter Urtikaria?
Bei refraktären Verläufen wird oft eine Mitbetreuung in spezialisierten Zentren empfohlen. Ciclosporin kann in ausgewählten Fällen helfen, erfordert aber engmaschige Kontrollen von Blutdruck und Nierenwerten. Die Entscheidung hängt von Nutzen-Risiko-Abwägung, Begleiterkrankungen und bisherigen Therapieversuchen ab.
Hilft eine histaminarme Ernährung oder eine Pseudoallergen-Diät?
Ernährung kann bei einigen Menschen Symptome verstärken, ist aber nicht bei allen der Hauptfaktor. Eliminationsdiäten sollten zeitlich begrenzt, strukturiert und idealerweise ernährungsmedizinisch begleitet sein, um Mangelernährung zu vermeiden. Sinnvoll ist oft ein gezieltes Testen mit späterer Wiedereinführung, statt pauschale Verbote einzuhalten.
Welche Hautpflege hilft bei chronischer Urtikaria?
Eine parfumfreie, rückfettende Basispflege kann die Hautbarriere stärken und Reizbarkeit senken. Inhaltsstoffe wie Glycerin oder Panthenol werden häufig gut vertragen, Urea kann je nach Konzentration brennen. Milde Reinigung, sanftes Abtrocknen und atmungsaktive Kleidung reduzieren zusätzliche Irritation.
Wie kann ich trotz Juckreiz besser schlafen?
Ein kühles Schlafzimmer, leichte Bettwäsche und eine feste Abendroutine können Juckreizspitzen abmildern. Sehr heißes Duschen, Alkohol oder spätes intensives Training verschlechtern oft die Nacht. Auch der Einnahmezeitpunkt von Antihistaminika kann eine Rolle spielen und sollte ärztlich abgestimmt werden.
Welche Warnzeichen sind ein Notfall?
Schwellungen von Zunge oder Rachen, Atemnot, Schluckbeschwerden, Heiserkeit mit pfeifender Atmung oder Kreislaufprobleme sind Alarmzeichen. In diesen Fällen ist sofortige Hilfe über den Notruf oder die Notaufnahme notwendig. Eine schnelle Ausbreitung schwerer Symptome sollte ebenfalls nicht abgewartet werden.
Wann sollte ich in Deutschland ärztlich abgeklärt werden?
Wenn Beschwerden länger als sechs Wochen bestehen, Angioödeme häufig auftreten oder Schlaf und Arbeit deutlich eingeschränkt sind, ist eine Abklärung sinnvoll. Auch fehlendes Ansprechen auf Standardtherapie, schmerzhafte Läsionen über 24 Stunden mit Hämatomen (Verdacht auf Urtikariavaskulitis) oder isolierte Schwellungen ohne Quaddeln sollten zeitnah ärztlich beurteilt werden. Der Weg führt oft über Hausarztpraxis, dann Dermatologie oder Allergologie und bei Bedarf in Spezialambulanzen, auch an Universitätskliniken.