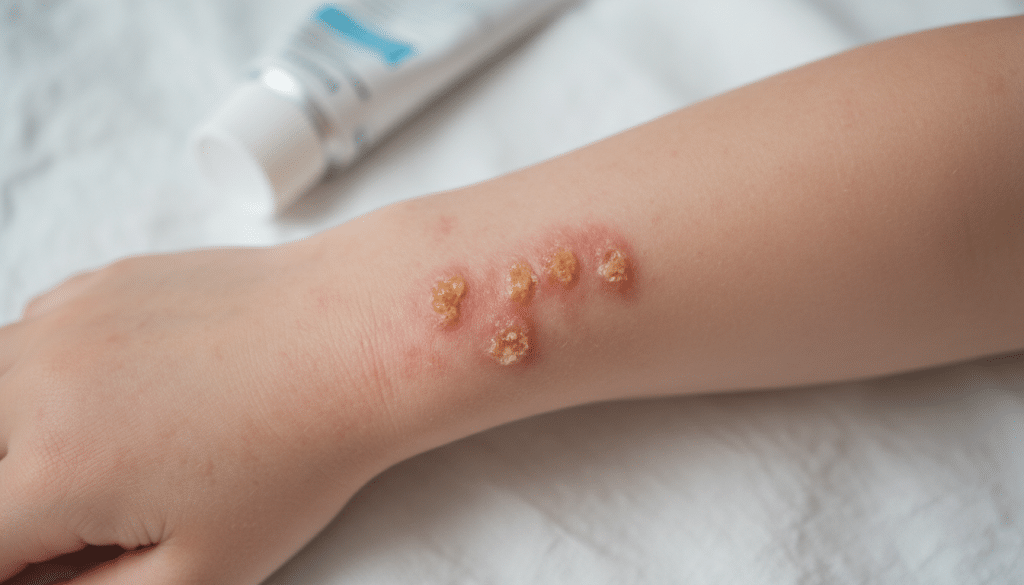
Wenn ein Neurodermitis Kleinkind nachts kaum schläft, leidet oft die ganze Familie. Die Haut ist trocken, gerötet und entzündet, und der Juckreiz kann sehr stark sein. Fachleute sprechen auch von atopische Dermatitis Kleinkind, weil die Beschwerden meist in Schüben kommen und wieder abklingen.
Dieser Artikel zeigt Hilfe bei Neurodermitis, die sich im Alltag in Deutschland bewährt: Basispflege, passende Schritte im Schub und ein kluges Trigger-Management. Ziel ist es, Juckreiz lindern Kind im Blick zu behalten, ohne die Haut zu überfordern. Gleichzeitig geht es darum, die Hautbarriere stärken zu können, damit neue Schübe seltener werden.
Wichtig: Eine Neurodermitis Behandlung Kinder ersetzt keine Diagnose durch Kinderarzt oder Dermatologin. Wenn die Haut stark schmerzt, nässt und sich gelblich verkrustet, oder wenn Fieber dazukommt, sollte das rasch ärztlich abgeklärt werden. Auch bei schneller Ausbreitung oder deutlichen Entzündungszeichen ist Abwarten keine gute Idee.
Im Verlauf gehen wir Schritt für Schritt vor: erst Symptome erkennen, dann Ursachen und Trigger verstehen. Danach folgen Diagnose, Basispflege und Akuttherapie im Schub. Zum Schluss geht es darum, Komplikationen zu vermeiden und Alltag, Kita und Schlaf spürbar zu verbessern.
Das sind die Top 10 besten Neurodermitis Kleinkind Produkte
Neurodermitis bei Kleinkindern: Was hilft?
Wenn die Haut Ihres Kindes plötzlich rau wird, brennt oder stark spannt, belastet das schnell den ganzen Tag. Viele Eltern erkennen die Neurodermitis Symptome Kleinkind erst, wenn Schlaf und Stimmung kippen. Wichtig ist ein klarer Blick auf Beschwerden, Auslöser im Alltag und die nächsten Schritte.
Typische Beschwerden: Juckreiz, Rötungen und nässende Stellen
Typisch ist Juckreiz Kleinkind, der zu heftigem Kratzen führt, teils bis kleine Risse oder Blutspuren entstehen. Dazu kommen gerötete, raue Areale und schuppige Ekzeme. In einem akuten Neurodermitis Schub kann die Haut auch warm wirken und deutlich empfindlicher sein.
Bei manchen Kindern entstehen nässende Ekzeme mit feuchten Stellen und späteren Krusten. Der Juckreiz wird oft abends stärker, wenn Ruhe einkehrt und Wärme unter der Decke steigt. Das kann zu häufigem Aufwachen, kurzer Geduld und mehr Reizbarkeit am Tag führen.
Warum Kleinkinder besonders häufig betroffen sind
Kleinkinder haben eine noch reifende Hautbarriere, die Wasser schlechter hält und Reizstoffe leichter durchlässt. Schweiß, Speichel am Kinn, Reibung an Ärmeln oder grobe Nähte können die Haut schneller stressen. Auch Infekte und starke Immunreaktionen im Kita-Alltag können die Hautlage schwanken lassen.
Viele Familien erleben früh eine Phase mit Ekzemen, die später wieder abklingen kann oder in Wellen zurückkommt. Gerade deshalb hilft es, Veränderungen früh zu bemerken und die Pflege nicht nur „bei Bedarf“ zu starten.
Ziele der Behandlung: Schübe reduzieren und Hautbarriere stärken
Im Alltag geht es darum, die Hautbarriere zu stabilisieren und einen Neurodermitis Schub schneller zu bremsen. Ein gut verständliches Basispflege Konzept setzt auf regelmäßiges Eincremen, passende Bade-Routinen und Schutz vor Reibung. So bleibt die Haut ruhiger, auch wenn Trigger nicht immer vermeidbar sind.
Ebenso wichtig ist, den Juckreiz-Kratz-Kreislauf zu unterbrechen: Kühlen, kurze Nägel und ruhige Abendabläufe können helfen. Wenn Entzündung aufflammt oder nässende Ekzeme zunehmen, sollte die Behandlung frühzeitig angepasst werden, damit die Haut sich erholen kann.
| Alltagsziel | Woran Eltern es merken | Praktischer Ansatz |
|---|---|---|
| Hautbarriere stabilisieren | Weniger Trockenheit, weniger Brennen nach dem Waschen | Basispflege Konzept mit täglichem Eincremen, milder Reinigung, weichen Textilien |
| Neurodermitis Schub früh abfangen | Neue Rötungen, stärkerer Juckreiz Kleinkind am Abend, mehr Kratzspuren | Früh reagieren, Reize reduzieren, ärztlich besprochene Akutpflege konsequent anwenden |
| Juckreiz senken und Schlaf schützen | Unruhige Nächte, häufiges Aufwachen, Kratzen im Halbschlaf | Kühle Umschläge, kurze Nägel, leichte Schlafkleidung, ruhige Routine vor dem Zubettgehen |
| Infektionen vermeiden | Krusten, Schmerzen, zunehmende Rötung oder Wärme | Haut sauber halten, nicht aufkratzen lassen, bei Warnzeichen zeitnah ärztlich abklären |
Ursachen und Risikofaktoren: Atopische Dermatitis verstehen
Wenn bei einem Kind die Haut immer wieder aufflammt, hilft ein Blick auf die Mechanismen dahinter. Die Ursachen Neurodermitis Kind liegen oft in einem Zusammenspiel aus Vererbung, einer anfälligen Hautbarriere und Reizen aus dem Alltag. Nicht alles ist sofort sichtbar, vieles wirkt im Hintergrund.
Wichtig ist dabei: Eine Verschlechterung bedeutet nicht automatisch „Allergie“. Häufig sind es mehrere Faktoren, die sich addieren. Das macht ein strukturiertes Vorgehen sinnvoll, statt pauschal vieles zu verbieten.
Genetik und Atopie: familiäre Veranlagung
Bei vielen Familien zeigt sich eine genetische Veranlagung Atopie. Das heißt: In der Familie gibt es eher Neurodermitis, Heuschnupfen oder Asthma. Kinder erben dann eine höhere Bereitschaft, auf harmlose Reize mit einer stärkeren Reaktion zu antworten.
Diese Neigung ist keine „Schuldfrage“, sondern Biologie. Sie erklärt, warum manche Kleinkinder früh Symptome bekommen, während andere trotz ähnlicher Umgebung unauffällig bleiben.
Störungen der Hautbarriere und Trockenheit
Ein Kernpunkt ist die Filaggrin Hautbarriere. Filaggrin ist ein Eiweiß, das hilft, die oberste Hautschicht dicht und stabil zu halten. Wenn diese Barriere schwächer ist, verliert die Haut schneller Wasser und wird leichter gereizt.
So entsteht oft trockene Haut Kind: rau, schuppig und empfindlich. Reizstoffe dringen dann leichter ein, und kleine Kratzspuren reichen, um die Haut zusätzlich zu belasten. Darum ist konsequente Pflege bei Neurodermitis eher Basistherapie als reine Kosmetik.
Immunsystem, Entzündung und Trigger im Alltag
Kommt es zum Schub, spielt das Immunsystem eine große Rolle. In der Haut werden Entzündung Botenstoffe freigesetzt, die Juckreiz, Rötung und Nässen verstärken können. Kratzen kann diesen Kreislauf weiter anheizen, besonders nachts.
Typische Trigger Neurodermitis sind Schweiß, Reibung durch Kleidung, Infekte, trockene Heizungsluft, Kältewechsel oder stark parfümierte Wasch- und Pflegeprodukte. Auch Stress, etwa bei Eingewöhnung in die Kita, kann sich auf die Haut auswirken.
Eine klare Übersicht hilft, Muster zu erkennen, ohne unnötige Regeln einzuführen:
-
Hautreiz: Schwitzen, Wolle, scheuernde Nähte, häufiges Händewaschen
-
Umwelt: Temperaturwechsel, geringe Luftfeuchte, Pollenzeiten
-
Alltag: Infekte, wenig Schlaf, hektische Tage
-
Produkte: stark duftende Lotionen, scharfe Tenside, Weichspüler
| Risikofaktor | Was in der Haut passiert | Woran Eltern es oft merken | Praktischer Ansatz im Alltag |
|---|---|---|---|
| Genetische Veranlagung | Höhere Reaktionsbereitschaft des Immunsystems | Früher Beginn, wiederkehrende Schübe in Phasen | Routinen für Pflege und Schlaf fest einplanen |
| Barriere-Schwäche | Mehr Wasserverlust, höhere Durchlässigkeit für Reize | Spannungsgefühl, Risse, schuppige Areale | Rückfettend pflegen, kurze lauwarme Bäder, sanft abtupfen |
| Alltags-Trigger | Entzündliche Aktivierung durch Reibung, Wärme, Infektstress | Verschlechterung nach Sport, Fieber, Wetterwechsel | Schichten statt dicker Kleidung, Schweiß rasch abspülen, Auslöser notieren |
| Reizende Produkte | Zusätzliche Austrocknung und Irritation der Hautoberfläche | Brennen nach dem Eincremen oder Waschen | Duftarm, mild, wenige Inhaltsstoffe, neue Produkte einzeln testen |
Symptome und typische Stellen am Körper bei Kleinkindern
Bei Neurodermitis wechseln sich ruhige Phasen und Schübe oft ab. Eltern hilft es, die Muster zu kennen: Wo beginnt es, wie sieht es aus, und was fühlt sich für das Kind anders an? So lassen sich Neurodermitis Stellen Kleinkind im Alltag schneller einordnen.
Gerade bei kleinen Kindern spielt auch Reizung von außen eine Rolle, etwa durch Speichel, Essen oder häufiges Wischen. Das kann bestehende Ekzeme verstärken, ohne dass gleich „etwas Neues“ dahintersteckt.
Häufig betroffene Areale: Gesicht, Armbeugen, Kniekehlen, Hände
Im Gesicht sieht man oft zuerst ein Gesichtsekzem Kind, meist an den Wangen oder rund um den Mund. Die Haut wirkt gerötet, rau und spannt, besonders nach Kälte oder nach dem Essen. Speichel kann die Mundpartie zusätzlich wund machen.
Typisch sind auch die Beugen: Armbeuge Neurodermitis zeigt sich häufig als juckende, gerötete Fläche, die beim Bewegen reibt. Ähnlich können Kniekehlen reagieren. An den Händen fallen trockene Stellen und kleine Risse auf, vor allem bei viel Waschen oder Sandkasten-Spiel.
Anzeichen eines akuten Schubs vs. chronischer Verlauf
Um einen akuter Schub erkennen zu können, lohnt sich der Blick auf Tempo und Intensität. Bei einem Schub werden Rötung und Juckreiz plötzlich stärker, die Haut kann warm wirken und anschwellen. Manchmal nässt sie oder es entstehen kleine offene Stellen durch Kratzen.
Bei chronische Neurodermitis steht eher die dauerhafte Trockenheit im Vordergrund. Die Haut wird dicker, wirkt „lederartig“, schuppt und bekommt feine Risse. Der Juckreiz bleibt, aber er kommt in Wellen und ist nicht immer gleich stark.
| Merkmal | Akut (Schub) | Chronisch (längerer Verlauf) |
|---|---|---|
| Hautbild | stark gerötet, manchmal nässend, oft geschwollen | trocken, verdickt, schuppig, teils rissig |
| Gefühl | brennend, „heiß“, sehr empfindlich | spannend, rau, dauerhaft gereizt |
| Juckreiz | plötzlich stark, Kind kratzt vermehrt | anhaltend, wiederkehrend, oft bei Stress oder nachts |
| Alltagshinweis | Schlaf wird häufiger unterbrochen, Kleidung wird schlecht toleriert | Pflegebedarf bleibt hoch, Haut reagiert schnell auf Trockenheit |
Warnsignale: wenn sich die Haut entzündet oder schmerzt
Juckreiz ist bei Neurodermitis häufig, doch Schmerz ist ein anderes Signal. Wenn die Haut stark druckempfindlich wird, deutlich wärmer ist oder rasch anschwillt, sollte das zeitnah ärztlich abgeklärt werden. Das gilt auch, wenn sich die Stellen trotz Behandlung klar verschlechtern.
Hinweise auf eine bakterielle Superinfektion können gelbliche Krusten, Eiter, nässende Areale mit unangenehmem Geruch oder plötzliches Fieber sein. Auch eine schnelle Ausbreitung, viele kleine Bläschen oder ein „herpesähnliches“ Bild gehören geprüft. So lassen sich Komplikationen früh erkennen, besonders an empfindlichen Arealen wie Gesicht und Beugen.
Diagnose und Abklärung beim Kinderarzt oder Dermatologen
Eine Neurodermitis Diagnose Kind beginnt meist in der Praxis, wenn Eltern über Juckreiz, Schlafprobleme und wiederkehrende Schübe berichten. Beim Kinderarzt Neurodermitis geht es zuerst um eine genaue Anamnese: Seit wann bestehen die Stellen, was verschlimmert sie, und wie sieht der Alltag in Kita und Zuhause aus? Auch die Familienanamnese zählt, denn Asthma, Heuschnupfen oder frühere Ekzeme in der Familie geben wichtige Hinweise.
In der Untersuchung schaut der Arzt die typischen Areale an und prüft Hauttrockenheit, Rötungen, Kratzspuren und nässende Stellen. Oft hilft es, Fotos von Schüben mitzubringen, weil sich das Hautbild schnell verändern kann. Wenn der Verlauf unklar ist oder die Therapie nicht greift, wird häufig ein Dermatologe Kind hinzugezogen.
Wichtig ist auch die Differenzialdiagnose Ekzem, weil ähnliche Bilder andere Ursachen haben können. Dazu zählen Kontaktekzem, seborrhoisches Ekzem, Skabies oder Pilzinfektionen. Diese Abklärung ist entscheidend, denn Pflege, Cremes und Medikamente unterscheiden sich je nach Auslöser deutlich.
Für die Einordnung des Schweregrads nutzen Fachpraxen oft standardisierte Scores wie SCORAD. Dabei werden Ausdehnung, Entzündung, Juckreiz und Schlaf bewertet. Das Ergebnis hilft, einen Stufenplan festzulegen, der zu Hautbild und Alltag passt.
| Baustein der Abklärung | Was wird geprüft? | Warum ist das wichtig? |
|---|---|---|
| Anamnese | Beginn, Verlauf, Trigger, Kratzen, Schlaf, Pflegeprodukte, Kita-Alltag | Erklärt Muster und Auslöser, erleichtert die Planung der nächsten Schritte |
| Hautstatus | Lokalisation, Trockenheit, Rötung, Nässen, Kratzspuren, Zeichen von Infektion | Zeigt, ob eher akuter Schub oder chronischer Verlauf vorliegt |
| Differenzialdiagnose Ekzem | Kontaktekzem, seborrhoisches Ekzem, Skabies, Pilzinfektionen | Vermeidet Fehlbehandlung und unnötige Medikamente |
| Schweregrad | SCORAD mit Ausdehnung, Intensität, Juckreiz und Schlaf | Hilft, Therapieschritte sinnvoll zu staffeln und Verlauf zu dokumentieren |
Ein Allergietest bei Neurodermitis wird nicht automatisch gemacht, sondern nur bei einer klaren Frage. Das kann der Verdacht auf sofortige Reaktionen nach bestimmten Lebensmitteln sein, sehr schwere Verläufe oder deutliche Zusammenhänge mit Tierkontakt oder Pollenzeit. Wichtig ist: Ein positiver Test bedeutet nicht immer, dass die Hautreaktion auch wirklich davon kommt.
Am Ende steht ein gut verständlicher Plan für Zuhause und die Kita. Basispflege bleibt das Fundament, dazu kommt Schubmedikation, die korrekt und zeitlich begrenzt eingesetzt wird. Viele Familien profitieren von einem kurzen, schriftlichen Schema, das auch in stressigen Phasen sicher umsetzbar ist.
Basispflege bei Neurodermitis: Hautpflege, Creme und Bade-Routine
Eine konsequente Basispflege Neurodermitis Kind zielt darauf, Trockenheit zu reduzieren und die Hautbarriere zu entlasten. Entscheidend ist eine feste Routine, die sich leicht in den Alltag integrieren lässt. Viele Familien fahren gut mit „kurz, sanft, regelmäßig“.
Rückfettende Pflege: Salben, Cremes, Lotionen im Vergleich
Je trockener die Haut, desto reichhaltiger sollte das Produkt sein. Eine rückfettende Creme Kleinkind ist oft alltagstauglich, weil sie schnell einzieht und trotzdem schützt. Salben wirken stärker okklusiv, Lotionen sind leichter und praktisch für größere Flächen.
| Produktform | Hautgefühl | Typischer Einsatz | Praxis-Tipp |
|---|---|---|---|
| Salbe | sehr fettreich, „schwer“ | sehr trockene Areale, kalte Jahreszeit | dünn auftragen, Kleidung kurz abwarten |
| Creme | ausgewogen, gut im Alltag | trockene bis sehr trockene Haut, täglich | morgens und abends als feste Routine |
| Lotion | leicht, zieht schnell ein | milde Trockenheit, große Körperstellen | bei Bedarf mit reichhaltiger Pflege kombinieren |
Baden und Duschen: Dauer, Wassertemperatur und Zusätze
Kurzes Baden oder Duschen ist meist hautschonender als lange Wasserzeiten. Lauwarmes Wasser hilft, die Haut nicht zusätzlich auszutrocknen. Reinigen Sie nur, wenn es nötig ist, und wählen Sie milde, parfumfreie Produkte.
Badezusätze Neurodermitis können sinnvoll sein, wenn sie gut vertragen werden und zum Hautzustand passen. Duftstoffe und ätherische Öle sind häufiger ein Problem als eine Hilfe. Nach dem Abtrocknen gilt: nicht rubbeln, nur sanft tupfen.
Pflege im Alltag: richtig eincremen, Windelbereich, Hände
Beim richtig eincremen zählt Technik und Timing. Verteilen Sie die Pflege sanft in Wuchsrichtung der Haare, ohne stark zu reiben. Direkt nach dem Baden oder Händewaschen ist die Haut aufnahmefähiger.
Im Windelbereich treffen Reibung und Feuchtigkeit aufeinander. Eine Barrierepflege kann gezielt helfen, zum Beispiel mit Zinkoxid, aber nicht großflächig und nicht „zur Sicherheit“ bei jeder Anwendung. Bei häufigem Händewaschen in Kita und Alltag ist eine rückfettende Handpflege nach jedem Waschen oft der ruhigste Weg.
Geeignete Inhaltsstoffe: Urea, Glycerin, Ceramide (altersgerecht)
Für viele Kinder sind Glycerin und eine Ceramide Creme gute Bausteine, weil sie Feuchtigkeit binden und die Barriere unterstützen. In Apotheken werden oft medizinische Pflegelinien genutzt, etwa Eucerin AtopiControl, La Roche-Posay Lipikar oder Avène XeraCalm A.D. Entscheidend bleibt die Verträglichkeit auf der eigenen Haut.
Ob Urea Kinder geeignet ist, hängt vom Alter und vom aktuellen Hautzustand ab. Urea kann bei trockener Haut helfen, kann auf gereizten Stellen aber brennen. Sinnvoll ist eine niedrige Konzentration und eine Abstimmung mit Kinderarzt oder Apotheke, besonders bei kleinen Kindern und in akuten Phasen.
Akuttherapie im Schub: Juckreiz lindern und Entzündung behandeln
Wenn ein Schub startet, zählt vor allem Tempo: Haut beruhigen, Kratzschäden vermeiden und Entzündung bremsen. Viele Maßnahmen lassen sich zu Hause gut kombinieren, solange die Anwendung klar mit der Kinderarztpraxis abgestimmt ist. Ziel ist, den Kreislauf aus Kratzen und Reizung zu stoppen und den Alltag wieder planbar zu machen.
Das sind die neuesten Neurodermitis Kleinkind Produkte
Kortison bei Kleinkindern: richtige Anwendung, Dauer und Sicherheit
Kortison Neurodermitis Kleinkind ist oft die wirksamste Hilfe, wenn die Haut stark gerötet ist oder nässt. Entscheidend sind die passende Stärke und die richtige Stelle: Im Gesicht und in Beugen wird meist milder behandelt als an Armen oder Beinen. Viele Eltern nutzen als Dosierhilfe die Fingertip-Unit, damit weder zu viel noch zu wenig aufgetragen wird.
Bei Hydrocortison Kind gilt: lieber kurz und gezielt als lange und unsicher. Nach einigen Tagen kann die Behandlung häufig reduziert werden, während die Basispflege konsequent weiterläuft. Nebenwirkungen wie dünnere Haut entstehen vor allem bei zu starker oder zu langer Anwendung, deshalb gehört die Planung in ärztliche Hand.
Calcineurin-Inhibitoren: Tacrolimus/Pimecrolimus als Alternative
Tacrolimus Pimecrolimus Kinder werden oft eingesetzt, wenn empfindliche Areale wie Gesicht oder Hals betroffen sind oder wenn eine steroidfreie Option gebraucht wird. Nach dem Abklingen können sie auch proaktiv helfen, neue Schübe seltener zu machen. Zu Beginn ist ein kurzes Brennen möglich; das lässt bei vielen Kindern nach wenigen Anwendungen nach.
Wichtig sind klare Regeln zur Anwendung und ein verlässlicher Sonnenschutz, besonders bei exponierten Stellen. So bleibt die Hautbarriere stabil, ohne dass unnötig häufig zwischen Wirkstoffen gewechselt werden muss.
Kühlen, Umschläge und „Wet-Wrap“-Therapie
Zum Juckreiz stillen helfen kühle, nicht eiskalte Kompressen und feuchte Umschläge. Kurze Nägel reduzieren Verletzungen, und Baumwollhandschuhe können nachts Kratzspuren mindern. Auch ein ruhiges Abendritual mit Eincremen und leichtem Kühlen kann den Reiz dämpfen.
Die Wet Wrap Therapie wird meist bei stärkeren Schüben genutzt: Auf Pflege oder Medikament folgt eine feuchte Lage, darüber eine trockene Lage. Das kann Wirkstoffe besser an die Haut bringen und den Juckreiz deutlich senken. Dauer und Durchführung sollten aber vorher ärztlich besprochen werden, damit es nicht zu Aufweichung der Haut oder Infektionen kommt.
Antihistaminika: wann sie sinnvoll sein können
Antihistaminika wirken gegen Juckreiz nicht immer zuverlässig, sie sind also keine Standardlösung. Ein sedierendes Antihistaminikum nachts kann in einzelnen Fällen kurzfristig helfen, wenn der Schlaf durch Kratzen ständig unterbrochen wird. Ob das im Kleinkindalter passt, hängt von Alter, Gewicht, Begleitmedikamenten und möglichen Nebenwirkungen ab und sollte immer kinderärztlich entschieden werden.
| Option | Typischer Nutzen im Schub | Geeignet für | Worauf Eltern achten sollten |
|---|---|---|---|
| Kortison Neurodermitis Kleinkind | Senkt Entzündung schnell, reduziert Rötung und Nässen | Akute, entzündete Areale; je nach Stelle angepasste Stärke | Passende Potenz, kurze Dauer, Dosierung mit Fingertip-Unit, danach Basispflege |
| Hydrocortison Kind | Milde Entzündungshemmung bei leichteren Schüben | Empfindliche Stellen und milde Verläufe nach ärztlicher Vorgabe | Nicht „auf Vorrat“ schmieren; Verlauf prüfen, rechtzeitig reduzieren |
| Tacrolimus Pimecrolimus Kinder | Entzündungshemmung ohne Steroid, oft für empfindliche Zonen | Gesicht/Hals/Beugen, auch proaktiv nach Abklingen | Anfangsbrennen möglich, Sonnenschutz beachten, Anwendung konsequent planen |
| Wet Wrap Therapie | Starker Juckreiz- und Entzündungsdruck kann rasch sinken | Ausgedehnte, schwere Schübe unter Anleitung | Nur zeitlich begrenzt, Hygiene beachten, Warnzeichen für Infektion ernst nehmen |
| Antihistaminikum nachts | Kann Schlaf verbessern, wenn Juckreiz den Rhythmus zerreißt | Kurzfristig in ausgewählten Fällen | Nur nach kinderärztlicher Entscheidung; Müdigkeit am Tag und Dosierung beachten |
Trigger vermeiden: Allergien, Ernährung, Kleidung und Umweltfaktoren
Nicht jeder Schub hat die gleiche Ursache. Ein Trigger Neurodermitis Kind kann heute Schweiß sein und morgen ein neues Waschmittel. Hilfreich ist ein kurzes Symptomtagebuch: Was wurde gegessen, wie war das Wetter, gab es Kontakt zu Tieren, wie lief die Nacht?
Mögliche Auslöser: Hausstaubmilben, Pollen, Tierhaare, Schweiß
Zu den häufigsten Auslösern zählen Hausstaubmilben, vor allem in Matratzen, Kissen, Decken und Teppichen. Sinnvolle Hausstaubmilben Maßnahmen sind milbendichte Bezüge, regelmäßiges Waschen von Bettwäsche bei 60 Grad und weniger Staubfänger im Kinderzimmer. Auch Pollen können saisonal reizen, besonders an windigen Tagen.
Tierhaare, Speichel und Schweiß sind weitere Klassiker. Wärme staut sich schnell, die Haut brennt und das Kratzen nimmt zu. Nach starkem Toben hilft oft: Kleidung wechseln, lauwarm abwaschen und danach zügig eincremen.
Ernährung und Neurodermitis: wann Eliminationsdiäten sinnvoll sind
Die Ernährung Neurodermitis Kleinkind ist für viele Familien ein großes Thema, doch Neurodermitis ist nicht automatisch nahrungsmittelbedingt. Ein Verdacht entsteht eher bei klaren Sofortreaktionen wie Quaddeln, Erbrechen oder Schwellungen kurz nach dem Essen. Dann ist eine zeitnahe Abklärung in der Praxis sinnvoll.
Strenge Verbote „auf Vorrat“ erhöhen oft nur den Stress und können Nährstofflücken begünstigen. Wenn ein Weglassen geprüft wird, gilt: Eliminationsdiät nur mit Arzt, am besten mit Ernährungsberatung. Ziel ist eine ausgewogene Kost, die das Wachstum sichert und gleichzeitig Beobachtungen ermöglicht.
Kleidung und Textilien: Wolle, Waschmittel, Weichspüler vermeiden
Textilien liegen direkt auf der Haut und können Reibung auslösen. Viele Kinder profitieren von glatter Baumwolle oder Seide, ohne kratzige Nähte und mit luftigen Schnitten. Für viele gilt als einfache Regel: Wolle vermeiden Neurodermitis, vor allem direkt auf der Haut.
Bei der Wäsche zählt „weniger ist mehr“: parfümfreie Waschmittel, kein Weichspüler, gründliches Spülen. Neue Kleidung sollte vor dem ersten Tragen gewaschen werden, damit Appreturen und Farbreste weniger reizen.
Klima und Luftfeuchtigkeit: Heizungsluft, Kälte und Hitze
Im Winter trocknet Heizungsluft die Haut schnell aus. Die Luftfeuchtigkeit Winter sollte daher im Blick bleiben, zusammen mit regelmäßigem Stoßlüften und konsequenter Basispflege. So bleibt die Hautbarriere stabiler, auch wenn es draußen kalt ist.
Kälte und Wind können ebenso triggern wie Hitze und Schwitzen. Praktisch ist der Zwiebellook, damit das Kind nicht überhitzt. Wenn es doch schweißig wird, hilft oft ein kurzes lauwarmes Abwaschen, sanftes Abtupfen und Eincremen.
| Bereich | Typische Reize | Alltagsschritte | Woran man merkt, ob es hilft |
|---|---|---|---|
| Schlafumgebung | Staub, Wärme im Bett, trockene Luft | Hausstaubmilben Maßnahmen wie Encasing, Bettwäsche heiß waschen, Schlafzimmer eher kühl halten | Weniger nächtliches Kratzen, ruhigere Haut am Morgen |
| Draußen | Pollenflug, Wind, Kälte | Nach dem Spielen Gesicht/Hände waschen, Kleidung wechseln, Pflege erneuern | Rötungen klingen schneller ab, weniger Brennen |
| Bewegung | Schweiß, Wärmestau | Atmungsaktive Kleidung, Pausen, nach Schwitzen kurz abwaschen und eincremen | Weniger Juckreiz direkt nach dem Toben |
| Kleidung/Wäsche | Kratzen, Duftstoffe, Rückstände | Wolle vermeiden Neurodermitis, parfümfrei waschen, kein Weichspüler, neu gekaufte Teile vorwaschen | Weniger Scheuerstellen, weniger Trockenheit an Rändern |
| Essen | Individuelle Unverträglichkeiten, selten echte Allergien | Ernährung Neurodermitis Kleinkind ausgewogen halten, Verdacht dokumentieren, Eliminationsdiät nur mit Arzt | Klarere Zuordnung von Beschwerden, stabile Energie und Wachstum |
Infektionen und Komplikationen: wenn Neurodermitis „kippt“
Wenn die Hautbarriere bei Neurodermitis geschwächt ist, reichen kleine Risse oft aus. Kratzen öffnet die Oberfläche zusätzlich. So wird aus einem Schub schneller eine Neurodermitis Infektion Kind, weil Keime leichter eindringen.
Typisch sind nässende Stellen gelbe Krusten, die plötzlich mehr werden. Dazu kommen oft stärkere Rötung, Wärme und Druckschmerz. Dann liegt der Verdacht auf eine bakterielle Superinfektion nahe.
Häufig spielt Staphylococcus aureus eine Rolle. Bei Impetigo bei Neurodermitis wirken die Krusten oft honiggelb, und die Stelle kann sich ausbreiten. Je nach Befund sind antiseptische Maßnahmen oder ein Antibiotikum nötig, das entscheidet die Praxis nach Untersuchung.
Bei Viren ist die Lage oft dringlicher. Herpes eczema herpeticum kann mit vielen kleinen Bläschen starten, die schnell aufgehen und brennen. Oft kommen Fieber, Schlappheit oder Schmerzen dazu, auch wenn vorher „nur“ Ekzemstellen da waren.
| Hinweis auf der Haut | Mögliche Ursache | Was Eltern in Deutschland meist als Nächstes tun |
|---|---|---|
| nässende Stellen gelbe Krusten, zunehmende Rötung, evtl. Schmerz | bakterielle Superinfektion, teils Impetigo bei Neurodermitis | zeitnah in die Kinderarztpraxis; bis dahin sanft reinigen, nicht aufkratzen, Verband nach Rücksprache |
| plötzlich viele Bläschen, wunde Erosionen, starkes Brennen | Herpes eczema herpeticum | sofort ärztlich abklären; bei schlechtem Allgemeinzustand direkt Notfallversorgung nutzen |
| gerötete, schuppige Areale in Falten, teils randbetont, Juckreiz | Pilzinfektion (je nach Körperstelle möglich) | ärztliche Abgrenzung, weil Pflege- und Medikamentenwahl davon abhängt |
Im Alltag hilft Prävention, ohne die Haut zu stressen. Nägel kurz halten, nachts Kratzschutz nutzen und Schübe früh behandeln, damit weniger offene Stellen entstehen. Milde Reinigung reicht meist, zu häufiges Waschen trocknet zusätzlich aus.
Viele Eltern fragen: Arzt wann? Bei rascher Ausbreitung, Fieber, starken Schmerzen, Eiter, auffälligem Geruch oder neuen Bläschen sollte das Kind noch am selben Tag gesehen werden. Außerhalb der Sprechzeiten ist der ärztliche Bereitschaftsdienst eine sinnvolle Anlaufstelle.
Alltag, Kita und Schlaf: praktische Tipps für Eltern in Deutschland
Viele Familien merken schnell: Schlafprobleme Juckreiz Kind hängen oft an kleinen Details am Abend. Ein kurzer, lauwarmer Waschgang oder ein kurzes Bad reicht meist aus. Danach die Haut direkt eincremen, bevor sie wieder austrocknet. Das Schlafzimmer eher kühl halten und auf atmungsaktive Baumwolle achten, auch bei Schlafanzug und Bettwäsche.
Um Kratzen nachts verhindern zu können, helfen klare, einfache Regeln: Nägel kurz schneiden und Kanten glatt feilen. Bei starken Nächten können dünne Baumwollhandschuhe sinnvoll sein. Legen Sie einen Juckreiz-Notfallplan bereit, zum Beispiel ein kühles Gelkissen im Kühlschrank oder feuchte Umschläge. So muss niemand lange suchen, wenn der Juckreiz plötzlich hochfährt.
Für den Tag gilt: Neurodermitis Kita Tipps funktionieren am besten, wenn sie schriftlich und kurz sind. Ein Pflegeplan Kita kann festhalten, wann eingecremt wird, welche Duftseifen gemieden werden und wie mit Schweiß nach dem Toben umgegangen wird. Auch Sonnenschutz gehört dazu, am besten ohne Parfum und mit guter Verträglichkeit. Sprechen Sie Trigger wie Bastelkleber, Wolle oder starkes Schwitzen an, ohne das Kind vor anderen herauszustellen.
Im Eltern Alltag Neurodermitis entlastet es, realistische Ziele zu setzen: Schübe senken ist wichtiger als „perfekte Haut“. Stress kann Juckreiz und Entzündung verstärken, daher helfen feste Abläufe und Produkte an festen Orten, auch als Reisegröße in der Tasche. Für Unterstützungsangebote Deutschland kommen Kinderarztpraxis, Hautarztpraxis und Apotheke infrage, etwa zur Basispflege und passenden Rezepturen. In vielen Regionen gibt es zudem strukturierte Neurodermitis-Schulungen, teils über Kliniken und teils über Krankenkassen organisiert.
FAQ
Was hilft bei Neurodermitis (atopischer Dermatitis) bei Kleinkindern am meisten?
Am wichtigsten sind eine konsequente Basispflege zur Stärkung der Hautbarriere, eine schnelle Schubtherapie bei ersten Anzeichen und das gezielte Trigger-Management. So lassen sich Entzündung, Juckreiz und der Kratz-Juckreiz-Kreislauf oft deutlich reduzieren. Bei starken Beschwerden sollte ein kinderärztlicher oder dermatologischer Stufenplan festgelegt werden.
Woran erkenne ich einen Schub bei meinem Kleinkind?
Typisch sind stärkerer Juckreiz, neue oder intensivere Rötungen, raue Ekzeme und manchmal nässende Stellen mit Krusten. Viele Kinder kratzen besonders abends oder nachts, was zu Schlafproblemen führt. Ein „heißes“ Hautgefühl und Schwellung können ebenfalls für einen akuten Schub sprechen.
Welche Körperstellen sind bei Kleinkindern besonders häufig betroffen?
Häufig betroffen sind Wangen und Gesicht, Armbeugen, Kniekehlen und Hände. Rund um den Mund kann Speichel oder Essen zusätzlich reizen. Je nach Kind können auch Hals, Brust oder der Windelrand empfindlich reagieren.
Ist Neurodermitis bei Kleinkindern immer eine Allergie?
Nein. Neurodermitis ist vor allem eine chronisch-entzündliche Hauterkrankung mit gestörter Hautbarriere, und nicht jede Verschlechterung ist allergisch bedingt. Trigger wie Schweiß, Reibung, Infekte, Pollen, Hausstaubmilben oder Stress können Schübe verstärken, ohne dass eine klassische Allergie vorliegt.
Welche Ursachen und Risikofaktoren spielen eine Rolle?
Eine familiäre Veranlagung (Atopie) erhöht das Risiko, etwa bei Neurodermitis, Heuschnupfen oder Asthma in der Familie. Dazu kommt eine Barriere-Störung der Haut mit Trockenheit und höherer Durchlässigkeit für Reizstoffe. Das Immunsystem reagiert dann leichter mit Entzündung, was Schübe begünstigt.
Wann sollte mein Kind ärztlich abgeklärt werden?
Wenn die Haut stark schmerzt, sich rasch ausbreitet, eitrig wird, gelbliche Krusten entstehen oder Fieber dazukommt, sollte das zeitnah ärztlich beurteilt werden. Auch viele Bläschen, starke Schmerzen und Krankheitsgefühl können auf eine ernste Virusinfektion wie Eczema herpeticum hinweisen und sind ein Notfall. Bei unklaren Hautbildern ist die Abklärung wichtig, weil Differenzialdiagnosen wie Skabies, Pilzinfektionen oder Kontaktekzem anders behandelt werden.
Wie läuft die Diagnose beim Kinderarzt oder Dermatologen ab?
Meist erfolgen eine genaue Anamnese (Beginn, Verlauf, Juckreiz, Schlaf, mögliche Auslöser) und eine Untersuchung der typischen Hautareale. In Fachpraxen wird der Schweregrad teils mit Scores wie SCORAD oder EASI eingeschätzt. Allergietests sind nur sinnvoll, wenn es konkrete Hinweise gibt, weil ein positives Testergebnis nicht automatisch klinisch relevant ist.
Welche Basispflege ist bei Neurodermitis sinnvoll: Salbe, Creme oder Lotion?
Die Wahl hängt von der Trockenheit ab: Salben sind sehr fettreich und gut bei sehr trockener Haut, Cremes sind oft der alltagstaugliche Mittelweg, Lotionen sind leichter und eignen sich eher für milde Phasen oder größere Flächen. Als Faustregel gilt: je trockener die Haut, desto fettreicher das Produkt. Wichtig ist regelmäßiges Eincremen, meist ein- bis zweimal täglich, in Schubphasen nach Bedarf häufiger.
Wie sollte Baden und Duschen bei Neurodermitis ablaufen?
Kurz und lauwarm ist meist am besten, heißes Wasser kann die Haut zusätzlich austrocknen. Gereinigt wird nur wenn nötig, idealerweise mit milden, syndetbasierten Produkten ohne Duftstoffe. Danach die Haut sanft abtupfen und sofort eincremen („Soak & Seal“), um Feuchtigkeit zu binden.
Welche Inhaltsstoffe sind bei Kleinkindern geeignet – und wann ist Urea problematisch?
Glycerin und Ceramide sind häufig gut verträglich und unterstützen die Feuchtigkeitsbindung sowie die Barrierefunktion. Urea kann gegen Trockenheit helfen, kann aber auf gereizter oder aufgekratzter Haut brennen und sollte alters- und hautzustandsabhängig eingesetzt werden. Duftstoffe, ätherische Öle und stark alkoholhaltige Produkte sind häufige Reizfaktoren und werden meist besser gemieden.
Welche medizinische Hautpflege ist in Deutschland häufig im Einsatz?
Viele Familien nutzen parfümfreie Produkte aus der Apotheke, die für atopische Haut entwickelt wurden. Häufig genannt werden Eucerin AtopiControl, La Roche-Posay Lipikar und Avène XeraCalm A.D. Entscheidend ist die individuelle Verträglichkeit, nicht die Marke.
Ist Kortison bei Kleinkindern sicher?
Topische Kortikosteroide sind bei Neurodermitis im Schub sehr wirksam und bei korrekter Anwendung in der Regel sicher. Wichtig sind die passende Wirkstärke je Körperstelle (im Gesicht und in Beugen meist niedriger), die begrenzte Dauer und die Anwendung nach ärztlichem Plan. Nebenwirkungen wie Hautverdünnung treten vor allem bei zu starker oder zu langer Anwendung auf.
Wie dosiert man Kortison-Creme richtig (Fingertip-Unit)?
Die Fingertip-Unit (FTU) ist eine Dosierhilfe: Gemeint ist ein Creme-Strang von der Fingerkuppe bis zum ersten Fingergelenk eines Erwachsenen. Diese Menge reicht ungefähr für eine Fläche von zwei Handflächen. Die genaue Menge und Häufigkeit sollte an Alter, Areal und Wirkstärke angepasst werden – am besten nach einem schriftlichen Therapieplan.
Was sind Calcineurin-Inhibitoren wie Tacrolimus oder Pimecrolimus?
Das sind nicht-steroidale Entzündungshemmer für die Haut, die besonders an empfindlichen Stellen wie Gesicht oder Hautfalten eingesetzt werden können. Sie eignen sich auch für eine proaktive Erhaltungstherapie, um Rückfälle zu reduzieren. Ein vorübergehendes Brennen zu Beginn ist möglich; Hinweise zu Sonnenschutz und Anwendung sollten ärztlich besprochen werden.
Was hilft sofort gegen Juckreiz – auch nachts?
Kühlen kann schnell entlasten, etwa mit kühlen (nicht eiskalten) Kompressen oder feuchten Umschlägen. Kurze Fingernägel, weiche Baumwollkleidung und ggf. dünne Baumwollhandschuhe in der Nacht reduzieren Kratzschäden. Ein fester Abendablauf mit Eincremen und kühlem Schlafzimmer kann Schlaf und Juckreiz spürbar verbessern.
Was ist die Wet-Wrap-Therapie, und wann ist sie sinnvoll?
Wet-Wraps sind feuchte Verbände in zwei Lagen: eine feuchte Lage über Pflege oder Medikament und darüber eine trockene Lage. Das kann bei schweren Schüben den Juckreiz senken und Wirkstoffe besser wirken lassen. Die Anwendung sollte nur nach ärztlicher Anleitung erfolgen, um Hautmazeration und Infektionen zu vermeiden.
Helfen Antihistaminika gegen Juckreiz bei Neurodermitis?
Gegen den typischen Neurodermitis-Juckreiz wirken Antihistaminika oft nur begrenzt. In einzelnen Fällen können sedierende Antihistaminika kurzfristig nachts helfen, wenn Schlaf stark gestört ist. Das sollte immer kinderärztlich entschieden werden, wegen Alter, Dosierung und Nebenwirkungen.
Welche Trigger verschlimmern Neurodermitis im Alltag am häufigsten?
Häufige Auslöser sind Schweiß und Wärme, Reibung, Infekte, Hausstaubmilben, Pollen, Tierhaare und trockene Heizungsluft. Auch Übermüdung und Stress können Schübe verstärken. Ein Symptomtagebuch kann helfen, Muster zu erkennen, ohne vorschnell zu viele Dinge zu vermeiden.
Welche Kleidung und Waschmittel sind bei Neurodermitis empfehlenswert?
Glatte, atmungsaktive Baumwolle ist oft hautfreundlich, während Wolle direkt auf der Haut häufig kratzt und reizt. Parfümfreie Waschmittel und der Verzicht auf Weichspüler reduzieren Reizstoffe. Neue Kleidung sollte vor dem Tragen gewaschen und gründlich ausgespült werden.
Sollte mein Kind bei Neurodermitis bestimmte Lebensmittel meiden?
Eine Eliminationsdiät ist nur bei begründetem Verdacht sinnvoll, etwa bei klaren Sofortreaktionen wie Quaddeln, Erbrechen oder deutlicher Schwellung nach einem Lebensmittel. Ohne solche Hinweise führt „vorsorgliches“ Weglassen häufig zu unnötigen Einschränkungen und kann Nährstoffmängel begünstigen. Eine ausgewogene Ernährung ist meist die bessere Basis, Abklärung erfolgt ärztlich.
Was kann ich gegen trockene Heizungsluft, Kälte oder Hitze tun?
Im Winter hilft regelmäßiges Lüften und eine im Blick behaltene Luftfeuchtigkeit, kombiniert mit konsequenter rückfettender Pflege. Bei Hitze sind Zwiebellook, atmungsaktive Kleidung und schnelle Schweißreduktion wichtig. Nach starkem Schwitzen kann lauwarmes Abwaschen und anschließendes Eincremen die Haut beruhigen.
Woran erkenne ich eine bakterielle Infektion bei Neurodermitis?
Warnzeichen sind zunehmende Rötung, Nässen, Schmerzen, gelbliche Krusten und manchmal Fieber. Häufig ist Staphylococcus aureus beteiligt, weil die Hautbarriere geschwächt ist und Kratzen kleine Eintrittspforten schafft. Das sollte ärztlich beurteilt werden, damit je nach Schwere antiseptische Maßnahmen oder Antibiotika gezielt eingesetzt werden.
Was ist Eczema herpeticum und warum ist das gefährlich?
Eczema herpeticum ist eine Herpes-simplex-Infektion auf vorgeschädigter Ekzemhaut. Typisch sind plötzlich viele schmerzhafte Bläschen oder offene Stellen, oft mit Fieber und starkem Krankheitsgefühl. Das gilt als dringender medizinischer Notfall und muss sofort abgeklärt werden.
Wie kann ich Infektionen und Kratzschäden vorbeugen?
Kurze Nägel, Kratzschutz in der Nacht und eine wirksame Schubtherapie verringern offene Stellen. Sanfte Hygiene ist sinnvoll, aber zu häufiges Waschen kann austrocknen. Wenn die Haut ruhig ist, schützt eine gute Barrierepflege oft besser als „Überreinigung“.
Wie kann die Kita bei Neurodermitis unterstützen?
Ein kurzer, schriftlicher Pflege- und Notfallplan hilft, damit klar ist, wann eingecremt wird und welche Produkte gemieden werden, etwa Duftseifen. Wechselkleidung und Hinweise zu Schweiß, Sonnenschutz und Bastelmaterialien können Schübe reduzieren. Wichtig ist eine sachliche Kommunikation, ohne das Kind zu stigmatisieren.
Welche Maßnahmen verbessern den Schlaf bei Juckreiz?
Eine ruhige Abendroutine mit kurzem, lauwarmem Waschen oder Baden und sofortigem Eincremen ist oft hilfreich. Ein kühles Schlafzimmer und Baumwoll-Schlafkleidung reduzieren Überhitzung und Schweiß. Für akute Nächte kann ein Juckreiz-Plan mit Kühlen, Umschlag und abgesprochenen Medikamenten entlasten.
Gibt es in Deutschland Neurodermitis-Schulungen für Eltern?
In vielen Regionen gibt es strukturierte Schulungen, oft angebunden an Kliniken, dermatologische Zentren oder über Programme der Krankenkassen. Sie helfen beim richtigen Eincremen, beim Umgang mit Schubtherapie, Triggern und Alltagsbelastung. Kinderärztliche Praxen, Hautarztpraxen und Apotheken können häufig passende Anlaufstellen nennen.