Viele Menschen suchen nach dem Beginn Neurodermitis, weil die Hautveränderungen am Anfang oft unscheinbar wirken. Häufig geht es mit Juckreiz los, die Haut fühlt sich trocken an, und kleine rote Stellen tauchen auf. Gerade bei Kindern fällt das oft erst auf, wenn das Kratzen zunimmt.
Typisch ist: Die erste Anzeichen Neurodermitis kommen nicht immer auf einmal. Die Beschwerden können ein paar Tage da sein und dann wieder abklingen. Genau das macht es schwer, Neurodermitis früh erkennen zu können, weil der Start eher schleichend ist als klar und plötzlich.
Neurodermitis ist auch als atopische Dermatitis bekannt. Sie zählt zu den chronisch-entzündlichen Hautkrankheiten und verläuft meist in Schüben. Wenn hier von Neurodermitis Anfangssymptome die Rede ist, geht es daher oft um die erste Phase oder die ersten Schübe, die sich im Alltag bemerkbar machen.
Diese Orientierung ersetzt keine Diagnose in der Arztpraxis. Sie soll helfen, atopische Dermatitis erste Symptome besser einzuordnen, typische Muster zu erkennen und passende erste Schritte zu finden. Im weiteren Verlauf geht es um die Ursachen und den Verlauf, frühe Warnzeichen, typische Körperstellen je nach Alter, Trigger und Risiken, wichtige Differenzialdiagnosen, konkrete Maßnahmen und darum, wann in Deutschland eine ärztliche Abklärung sinnvoll ist.
Das sind die Top 10 besten Neurodermitis Produkte
Neurodermitis verstehen: Was steckt hinter der Erkrankung?
Eine gute Neurodermitis Erklärung beginnt mit dem Blick auf das Zusammenspiel aus Veranlagung, Umwelt und Hautschutz. Viele Betroffene erleben Juckreiz, trockene Stellen und wechselnde Ekzeme, oft ohne klaren „einen“ Auslöser. Wichtig ist dabei: Das Hautbild kann sich schnell verändern und wirkt im Alltag manchmal unberechenbar.
Atopische Dermatitis: Definition und Abgrenzung zu anderen Hautkrankheiten
Die atopische Dermatitis Definition beschreibt eine nicht ansteckende, entzündliche Hauterkrankung aus dem atopischen Formenkreis. Typisch sind starker Juckreiz, sehr trockene Haut und wiederkehrende Ekzeme. Weil die Haut oft gereizt wirkt, wird sie manchmal mit Infektionen verwechselt, dabei ist Neurodermitis nicht „übertragbar“.
Auch eine reine Kontaktallergie erklärt die Beschwerden nicht immer. Bei Neurodermitis reagieren Haut und Immunsystem oft auf viele Reize gleichzeitig, zum Beispiel Schweiß, Kälte oder bestimmte Pflegeprodukte. Genau diese Mischung macht die Abgrenzung im Alltag so wichtig.
Chronisch-entzündlicher Verlauf und typische Phasen
Neurodermitis gilt als chronisch entzündliche Hautkrankheit, weil die Entzündung immer wieder aufflammen kann. Das heißt aber nicht, dass die Haut ständig gleich stark betroffen ist. Häufig wechseln sich ruhigere Zeiten mit einem Schub Neurodermitis ab.
Wie oft solche Phasen auftreten, ist sehr individuell. Manche Menschen haben milde Beschwerden, andere erleben stärkere oder häufigere Schübe. Ein „erster Schub“ kann zum Beispiel nach Stress, Infekten oder starkem Klimawechsel auftreten.
Warum die Hautbarriere eine Schlüsselrolle spielt
Die Hautbarriere schützt vor Reizstoffen und hilft, Feuchtigkeit zu speichern. Bei Neurodermitis liegt oft eine Hautbarrierestörung vor: Wasser geht leichter verloren, die Haut wird trocken, rissig und empfindlich. Dadurch können Irritationen schneller in eine Entzündung kippen.
Darum setzt die Pflege meist früh an, noch bevor starke Rötungen sichtbar werden. Rückfettende Produkte können die Barriere unterstützen und das Spannungsgefühl senken. Im Alltag macht das oft den Unterschied, ob kleine Reize sofort zu neuen Beschwerden führen.
| Merkmal | Beschwerdearme Phase | Akute Phase |
|---|---|---|
| Hautgefühl | trocken, manchmal leicht rau | stark trocken bis wund, brennend |
| Juckreiz | wechselnd, eher mild | deutlich, oft quälend |
| Hautbild | unauffällig bis feine Schuppung | gerötete Ekzeme, teils nässend oder verkrustet |
| Alltagsfaktoren | Reize werden besser toleriert | Reize wie Schweiß oder Wolle können schnell verschlechtern |
| Pflegefokus | barrierefördernd und konsequent | sanft, reizarm, ergänzt nach ärztlicher Empfehlung |
Wie fängt Neurodermitis an?
Viele Betroffene fragen sich: Wie fängt Neurodermitis an, wenn die Haut anfangs noch „normal“ aussieht. Oft sind es kleine Signale, die leicht übersehen werden. Wer sie früh bemerkt, kann besser einordnen, was gerade passiert.
Erste Warnzeichen: Juckreiz, Trockenheit und Spannungsgefühl
Typisch für Neurodermitis erste Warnzeichen ist ein Juckreiz, der plötzlich da ist, auch ohne starke Rötung. Dazu kommt oft Juckreiz trockene Haut, die sich rau anfühlt und schneller spannt. Viele merken es nach dem Duschen oder Händewaschen, wenn die Haut „zieht“ und empfindlich reagiert.
Wird viel gekratzt, wird die Oberfläche noch poröser. Dann brennt es schneller, und neue Reize wie Schweiß oder Kälte werden unangenehm. So kann sich ein Juckreiz-Kratz-Kreislauf aufbauen, der die Haut sichtbar stresst.
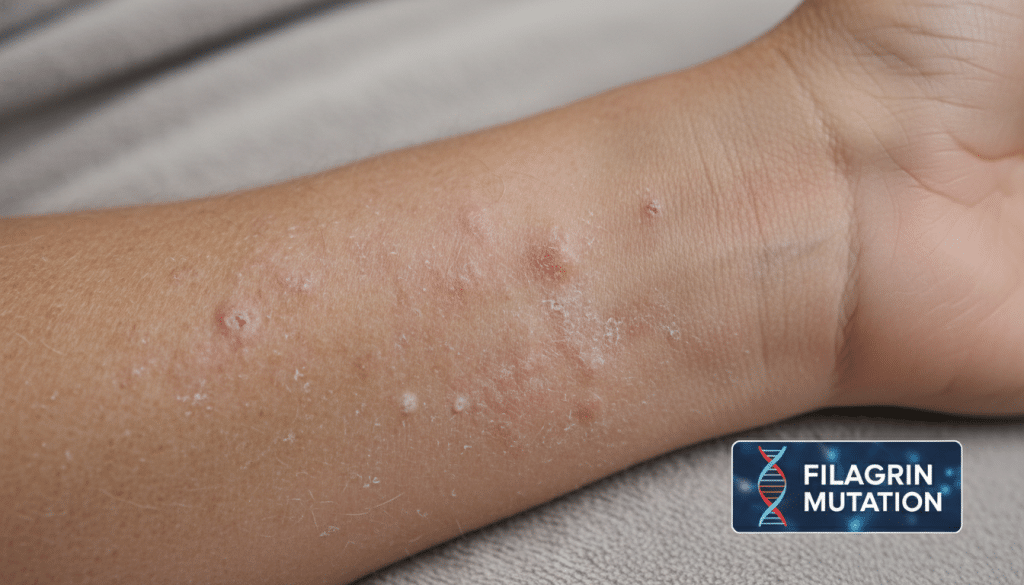
Frühe Hautveränderungen: Rötungen, Schuppung und kleine Knötchen
Wenn erste Ekzeme entstehen, zeigen sie sich oft umschrieben: kleine rote Flächen, feine Schuppen oder raue Inseln. Manchmal kommen winzige Knötchen dazu, die beim Kratzen aufgehen können. Auch feine Einrisse an trockenen Stellen sind möglich, vor allem an Händen oder in Beugen.
Das Bild kann dabei wechselhaft sein: Heute fleckig, morgen ruhiger. Gerade diese schwankenden Phasen lassen Neurodermitis leichte Symptome harmlos wirken, obwohl sich im Hintergrund bereits eine Entzündung anbahnen kann.
Unauffällige Anfänge: Wenn Symptome nur zeitweise auftreten
Ein früher Verlauf ist nicht immer dauerhaft. Beschwerden treten manchmal nur abends, nach Sport oder bei Heizungsluft auf. Auch nach einem langen Bad kann die Haut plötzlich jucken und spannen, obwohl sie tagsüber unauffällig war.
Hilfreich ist ein kurzes Symptomtagebuch: Wann beginnt der Juckreiz, an welcher Stelle, und was war kurz davor. So werden Muster sichtbar, etwa bestimmte Kleidung, Waschmittel, Stress, Infekte oder starkes Schwitzen.
| Beobachtung im Alltag | So kann es sich anfühlen oder aussehen | Worauf im Tagebuch achten |
|---|---|---|
| Nach dem Duschen oder Händewaschen | Spannungsgefühl, trockene Stellen, feine Schuppung | Wassertemperatur, Duschdauer, verwendetes Produkt, Eincremen ja/nein |
| Am Abend und in der Nacht | Juckreiz ohne klare Rötung, unruhiger Schlaf, Kratzspuren | Uhrzeit, Schlafumgebung, Bettwäsche, Raumluft (trocken/warm) |
| Nach Sport oder Schwitzen | Brennendes Jucken, fleckige Rötungen, raue Areale | Sportart, Kleidung (Synthetik/Wolle), Duschzeitpunkt, Schweißmenge |
| In der Heizperiode oder bei Kälte | Mehr Juckreiz trockene Haut, kleine Einrisse, raues Hautgefühl | Aufenthaltsort, Heizungsluft, Lüften, Creme-Häufigkeit |
| Nach Kontakt mit Reizstoffen | Rötung an Kontaktstellen, Kribbeln, beginnende erste Ekzeme | Waschmittel, Duftstoffe, Reinigungsmittel, Handschuhe genutzt ja/nein |
Typische erste Symptome: So erkennen Betroffene den Beginn
Am Anfang wirkt Neurodermitis oft wie „nur“ trockene, gereizte Haut. Viele merken zuerst, dass Pflege plötzlich nicht mehr reicht und kleine Reize schneller brennen. Je nach Alter und Körperstelle sehen die Veränderungen anders aus, der Übergang von trocken zu entzündet ist dabei fließend.
Juckreiz als Leitsymptom: besonders abends und nachts
Typisch ist, dass der Juckreiz am Abend stärker wird. Im Bett kommt Wärme dazu, und ohne Ablenkung rückt das Gefühl in den Vordergrund. Neurodermitis Juckreiz nachts kann so stark sein, dass der Schlaf immer wieder abbricht.
Oft fallen zuerst Kratzspuren auf, nicht der Ausschlag selbst. Das kratzt sich schnell ein, auch im Halbschlaf. Wer morgens mit rauen Stellen und neuen Linien auf der Haut aufwacht, sollte das als frühes Signal ernst nehmen.
Trockene Haut (Xerosis): rau, rissig, empfindlich
Ein häufiges Startzeichen ist sehr trockene Haut, die sich wie Pergament anfühlt. Bei Xerosis Neurodermitis wirkt die Oberfläche rau, schuppig und manchmal fein eingerissen. Nach dem Duschen kann die Haut spannen oder kurz brennen, vor allem nach Seife.
Auch die Reizschwelle sinkt: Duftstoffe, Wolle oder Desinfektionsmittel werden plötzlich unangenehm. Manche merken, dass sie an wenigen Tagen viel mehr cremen müssen. Genau diese kleinen Veränderungen sind oft der leise Auftakt.
Nässen, Krusten und entzündete Areale: Anzeichen für einen Schub
Wenn die Entzündung zunimmt, werden Stellen deutlich röter und wärmer. Es kann ein nässendes Ekzem entstehen, bei dem die Haut feucht glänzt und empfindlich reagiert. Danach trocknet das Sekret an, und es bilden sich Krusten Neurodermitis, die beim Bewegen spannen.
Als Anzeichen Schub gelten auch mehr Brennen, stärkere Schwellung und neue, klar begrenzte Herde. Werden Krusten honiggelb, kommt Eiter dazu oder breitet sich das Areal rasch aus, sollte das ärztlich abgeklärt werden. Das gilt ebenso bei Fieber oder zunehmenden Schmerzen.
| Beobachtung | Wie es sich anfühlen kann | Was es oft auslöst | Worauf im Alltag achten |
|---|---|---|---|
| Neurodermitis Juckreiz nachts | Unruhe, Kribbeln, häufiges Aufwachen, Kratzdrang | Bettwärme, Stress am Tag, trockene Raumluft | Schlafqualität notieren, Nägel kurz halten, Haut vor dem Schlafen pflegen |
| Xerosis Neurodermitis | Rauigkeit, Spannungsgefühl, feine Risse, Brennen nach Wasser | Heizungsluft, häufiges Waschen, Duftstoffe | Milde Reinigung, lauwarm duschen, rückfettende Pflege konsequent nutzen |
| nässendes Ekzem | Feuchte, empfindliche Stellen, oft stärkeres Brennen | Akute Entzündung, starkes Kratzen, Reizkontakt | Reibung vermeiden, sanft trocknen, Verlauf beobachten |
| Krusten Neurodermitis | Spannung, Druckgefühl, manchmal Schmerzen beim Bewegen | Eintrocknen von Sekret, wiederholtes Kratzen | Nicht abknibbeln, Hautbarriere schützen, bei honiggelben Krusten reagieren |
| Anzeichen Schub | Mehr Rötung, Wärme, Juckreiz und Ausbreitung in kurzer Zeit | Trigger wie Schweiß, Kälte, Reizstoffe, Infekte | Früh gegensteuern, Veränderungen fotografieren, bei Warnzeichen ärztlich klären |
Wo beginnt Neurodermitis am häufigsten? Körperstellen im Überblick
Der Start ist oft nicht zufällig: Reibung, Schweiß und trockene Luft treffen manche Areale stärker. Wer Neurodermitis typische Stellen kennt, kann Veränderungen früher einordnen und die Haut gezielter schützen.
| Alter | Häufig betroffene Zonen | Typischer Eindruck | Hinweis zur Einordnung |
|---|---|---|---|
| Säuglinge | Gesicht, Kopfhaut, Streckseiten an Armen/Beinen | Rötung, Schuppung, Nässen durch Speichel oder Kratzen | Die Windelregion ist bei klassischer Neurodermitis oft weniger typisch und kann eher gereizt wirken. |
| Kinder | Beugen, Hals, oberer Brustbereich | Trockene Haut, deutliche Kratzspuren, wiederkehrende Schübe | Das Muster in den Beugen gilt als sehr charakteristisch und fällt im Alltag schnell auf. |
| Jugendliche & Erwachsene | Hände, Gesicht, Lidregion, Nacken | Rissige Stellen, Brennen, verdickte Areale nach langem Kratzen | Häufiges Waschen und Reizstoffe können die Beschwerden an den Händen verstärken. |
Bei Säuglingen: Wangen, Kopfhaut und Streckseiten
Bei den Kleinsten zeigt sich der Beginn oft im Gesicht. Viele Eltern berichten zuerst von Neurodermitis Baby Wangen: gerötete, raue Haut, die schnell wund wird.
Auch die Kopfhaut und die Streckseiten von Armen und Beinen sind häufig betroffen. Speichel, Mütze, Decke und Wärme können die Haut zusätzlich reizen.
Bei Kindern: Armbeugen, Kniekehlen, Hals
Im Kindergarten- und Grundschulalter verschiebt sich das Bild oft in die Beugen. Armbeugen Kniekehlen Neurodermitis ist dann ein typisches Muster, das durch Bewegung und Schwitzen auffällt.
Dazu kommen nicht selten Hals und oberer Brustbereich. Die Haut wirkt insgesamt trocken, und Kratzspuren sind häufig das erste, was anderen ins Auge fällt.
Bei Jugendlichen und Erwachsenen: Hände, Gesicht, Lidregion, Nacken
Später stehen oft die Hände im Vordergrund, besonders bei viel Kontakt zu Wasser, Reinigern oder Desinfektion. Ein Handekzem Neurodermitis fühlt sich häufig rau an, mit feinen Rissen und Spannungsgefühl.
Im Gesicht kann die Haut empfindlich reagieren, vor allem rund um die Augen. Neurodermitis Augenlider macht sich oft durch Rötung, Schwellung und Brennen bemerkbar, auch bei leichter Berührung.
Der Nacken ist ebenfalls anfällig, etwa durch Kragen, Schweiß und trockene Heizungsluft. Wer die Verteilung kennt, kann Veränderungen besser beobachten und beim Arztbesuch klarer beschreiben.
Neurodermitis im Alter: Unterschiede bei Babys, Kindern und Erwachsenen
Neurodermitis zeigt sich nicht in jedem Lebensabschnitt gleich. Hautbarriere, Schlaf, Alltag und Reize ändern sich mit den Jahren. Darum wirkt auch der atopisches Ekzem Verlauf Alter oft wie ein Wechsel der „Regeln“.
Wichtig ist der Blick auf typische Muster: Wo sitzt es, wie stark ist der Juckreiz, wie schnell entzündet sich die Haut? Diese Details helfen, Pflege und Routinen passend zu wählen.
Säuglingsalter: Milchschorf, nässende Ekzeme und Schlafprobleme
Beim Neurodermitis Baby Milchschorf wirken die Schuppen oft gelblich und fest, teils mit Rötung darunter. Das kann anders aussehen als harmlose, trockene Kopfschuppen, die kaum jucken.
Viele Säuglinge haben zudem nässende Ekzeme an Wangen oder am Körper. Der Juckreiz stört den Schlaf, und das wiederum belastet die ganze Familie. Sanfte Reinigung und gut verträgliche Pflege sind hier oft der ruhigste Start.
Kindesalter: wechselnde Lokalisationen und starke Kratzspuren
Typische Neurodermitis Kinder Symptome sind wiederkehrende Schübe und ein starker Drang zu kratzen. Häufig wandern die Stellen, besonders in Armbeugen, Kniekehlen oder am Hals. Kratzspuren und kleine Einrisse sind dann schnell zu sehen.
Im Winter, bei Infekten oder in stressigen Phasen wird die Haut oft empfindlicher. Auch Schwitzen beim Toben kann brennen und den Juckreiz anfeuern. Kurze Nägel und ein klarer Pflege-Rhythmus helfen, die Haut nicht zusätzlich zu reizen.
Erwachsenenalter: chronische Areale, Lichenifikation und Handekzeme
Bei Erwachsenen bleiben Areale öfter länger bestehen, statt rasch zu wechseln. Durch dauerhaftes Reiben und Kratzen kann eine Lichenifikation Neurodermitis entstehen: Die Haut wird dicker, gröber und wirkt wie „lederig“.
Sehr häufig sind Neurodermitis Erwachsene Hände betroffen, weil sie im Alltag viel abbekommen. Häufiges Händewaschen, Desinfektion und Reinigungsmittel greifen die Barriere an. Dann treten Risse, Brennen und raue Stellen besonders an Fingerkuppen und Handrücken auf.
| Alter | Typische Zeichen | Häufige Stellen | Alltagsfaktoren, die verstärken können | Praktischer Fokus im Alltag |
|---|---|---|---|---|
| Säuglinge | Schuppung, Rötung, teils Nässen, unruhiger Schlaf | Kopfhaut, Wangen, Streckseiten | Überpflegung mit Duftstoffen, kratzige Textilien, Wärme im Bett | Sanfte Produkte, kurze Routinen, Haut schützen statt „schrubben“ |
| Kinder | Schübe, deutliche Kratzspuren, gereizte Beugen | Armbeugen, Kniekehlen, Hals | Schwitzen beim Sport, Winterluft, Infekte, Stress | Kratzreize senken, Schubmuster erkennen, Kleidung hautfreundlich wählen |
| Erwachsene | Chronische Plaques, Trockenheit, Lichenifikation, Risse | Hände, Nacken, Gesicht, Lidregion | Nassarbeit, Reinigungsmittel, Desinfektion, häufiges Waschen | Hautbarriere konsequent pflegen, Hände schützen, Reize im Job minimieren |
Häufige Auslöser am Anfang: Trigger, die einen ersten Schub begünstigen
Am Anfang wirkt vieles wie „nur trockene Haut“. Doch oft steckt eine Mischung aus Reizen und Allergenen dahinter. Solche Neurodermitis Trigger sind selten allein schuld, sie können aber den ersten Schub anschieben. Hilfreich ist es, Veränderungen im Alltag Schritt für Schritt zu prüfen.
Allergene im Alltag
Allergene sind häufige Verstärker, nicht automatisch die Ursache. Bei Hausstaubmilben Neurodermitis fällt vor allem das Bett auf: Matratze, Kissen, Decken und schwere Vorhänge speichern Staub. Auch Teppiche und Kuscheltiere können die Belastung erhöhen.
Pollen spielen eher saisonal eine Rolle, Tierhaare je nach Kontakt im Haushalt. Schimmel reizt die Haut zusätzlich, besonders in feuchten Räumen oder bei schlechter Lüftung. Wenn der Verdacht bleibt, können Tests sinnvoll sein, sollten aber ärztlich eingeordnet werden.
Reizfaktoren, die die Hautbarriere stören
Viele Schübe starten, weil die Hautbarriere weiter austrocknet. Ein typisches Thema ist Waschmittel Duftstoffe Ekzem: Parfümierte Waschmittel, Weichspüler und stark dosierte Reiniger können auf der Kleidung Rückstände lassen. Das merkt man oft an Brennen, Rötung oder Juckreiz nach dem Anziehen.
Auch aggressive Tenside in Duschgel, zu heißes Baden und häufiges Händewaschen belasten. Wolle oder kratzige Synthetik verstärkt Reibung, vor allem in Armbeugen und am Hals. Weniger Produkte, milde Reinigung und glatte Stoffe sind oft leichter nachzuvollziehen als viele Änderungen auf einmal.
Klima, Raumluft und körperliche Wärme
Im Winter kommt oft Heizungsluft trockene Haut dazu: Die Luft wird trocken, die Haut spannt schneller, und kleine Risse entstehen leichter. Wechsel zwischen kalter Außenluft und warmer Wohnung kann Juckreiz zusätzlich anfachen. Auch Feinstaub oder Ozon können empfindliche Haut stressen, je nach Tag und Umgebung.
Ein weiterer Klassiker ist Schwitzen Neurodermitis, etwa beim Sport, in dicker Kleidung oder nachts unter warmen Decken. Schweiß und Wärme erhöhen den Juckreiz, Kratzen folgt oft reflexartig. Hier hilft es, Schichten zu tragen, Pausen einzuplanen und die Haut nach dem Abkühlen sanft zu pflegen.
| Auslösergruppe | Typische Situationen | Frühe Hinweise | Praktischer Test im Alltag |
|---|---|---|---|
| Allergene | Bett, Teppich, Kuscheltiere; Pollenzeit; Kontakt zu Tierhaaren; feuchte Räume | Juckreiz morgens oder nachts, mehr Rötung nach Raumwechsel, gereizte Lid- und Halsregion | Schlafumgebung vereinfachen, Textilien heiß waschen, Lüften und Feuchte prüfen, Reaktionen notieren |
| Reizstoffe | Duftstoffe in Kosmetik; häufiges Waschen; kratzige Kleidung; Weichspüler | Brennen direkt nach Pflege, Juckreiz nach dem Anziehen, raue Stellen an Händen und Beugen | Für 10–14 Tage unparfümierte Produkte, Weichspüler weglassen, milde Reinigung, Stoffwechsel testen |
| Klima und Wärme | Winter, trockene Innenräume, starke Temperaturwechsel, Sport oder zu warme Bettdecke | Spannungsgefühl, mehr Schuppen, Juckreiz bei Hitze, Verschlechterung nach Schwitzen | Raumluft beobachten, moderat heizen, Kleidung in Schichten, nach Belastung kurz abkühlen lassen |
Eine kurze Liste mit Beobachtungen reicht oft aus: Was war anders, was kam neu dazu, was wurde häufiger? So lassen sich Neurodermitis Trigger eher erkennen, ohne den Alltag komplett umzustellen.
Risikofaktoren: Warum manche Menschen Neurodermitis entwickeln
Bei Neurodermitis Risikofaktoren geht es selten um einen einzelnen Auslöser. Meist kommen Veranlagung, empfindliche Haut und Alltagseinflüsse zusammen. Das erklärt, warum die Erkrankung in manchen Familien gehäuft vorkommt, bei anderen aber nicht.
Ein wichtiger Punkt ist die Atopie Risikofamilie: Wenn in der Familie bereits Neurodermitis, Asthma bronchiale oder Heuschnupfen vorkommen, steigt die Wahrscheinlichkeit. Diese Allergieneigung zeigt sich nicht immer sofort auf der Haut, kann aber den Boden bereiten.
Das sind die neuesten Neurodermitis Produkte
Oft fällt zuerst eine trockene, schnell gereizte Haut auf. Kleine Risse, Brennen nach dem Duschen oder ein starkes Spannungsgefühl sind typische Vorzeichen. Bei Risikofaktoren Kinder Neurodermitis kann das schon früh sichtbar werden, besonders wenn die Hautbarriere leicht austrocknet.
Hinzu kommen Umweltfaktoren Neurodermitis, die die Haut zusätzlich stressen. Dazu zählen trockene Heizungsluft, kaltes Wetter, starkes Schwitzen und häufiges Waschen. Auch parfümierte Pflege oder scharfe Reinigungsprodukte können die Schutzschicht weiter schwächen.
Im Berufsleben kann die Haut ebenfalls stark belastet sein, etwa durch Wasser, Desinfektionsmittel, Handschuhe oder Baustoffe. Das betrifft zum Beispiel Pflege, Gastronomie, Friseurhandwerk sowie Bau und Reinigung. Solche Reize wirken nicht als Beweis, aber als Verstärker bestehender Neurodermitis Risikofaktoren.
Stress und Schlafmangel verschieben oft die Grenze, ab wann Juckreiz „kippt“. Wer schlecht schläft, kratzt schneller und länger, und die Haut erholt sich langsamer. Das passt zum biopsychosozialen Bild: Körper, Umfeld und Psyche greifen ineinander.
Bei Kindern können Begleitallergien auftreten, etwa auf bestimmte Lebensmittel. Das ist möglich, aber nicht automatisch der Grund für jedes Ekzem. Eine ärztliche Abklärung ist sinnvoller als eigene Diäten, weil sonst Nährstoffmängel drohen und die Allergieneigung falsch eingeschätzt wird.
| Bereich | Typische Hinweise im Alltag | Warum es das Risiko erhöhen kann | Praktischer Fokus |
|---|---|---|---|
| Atopie Risikofamilie | Neurodermitis, Asthma oder Heuschnupfen bei Eltern/Geschwistern | Genetische Veranlagung und häufigere Allergieneigung | Frühe Beobachtung, konsequente Basispflege |
| Empfindliche Hautbarriere | Trockene Haut, Brennen nach Wasser, Risse an Händen | Mehr Feuchtigkeitsverlust, Reizstoffe dringen leichter ein | Rückfettung, milde Reinigung, Reibung reduzieren |
| Umweltfaktoren Neurodermitis | Trockene Heizungsluft, Kälte, Schweiß, häufiges Duschen | Haut trocknet aus, Entzündungsschwelle sinkt | Raumluft verbessern, Haut schonend abtrocknen |
| Berufliche Belastung | Nassarbeit, Desinfektion, Reinigungsmittel, Zement, Staub | Dauerreiz führt zu Irritation und Barriereschäden | Schutzmaßnahmen, passende Handschuhe, Pflegepausen |
| Risikofaktoren Kinder Neurodermitis | Frühe Trockenheit, häufiges Kratzen, gereizte Beugenhaut | Unreife Hautbarriere, stärkere Reaktion auf Reize | Kurze Nägel, sanfte Textilien, Hautroutine beibehalten |
Wichtig ist die Einordnung: Risikofaktor heißt nicht, dass Neurodermitis sicher entsteht. Es bedeutet eher, dass Hautpflege, Reizkontrolle und ein wacher Blick auf frühe Signale besonders sinnvoll sind. So bleibt das Thema handhabbar, ohne Angst zu machen.
Genetik und Hautbarriere: Vererbung, Filaggrin & Co.
Warum Neurodermitis entsteht, hat oft mehrere Ebenen. Genetische Veranlagung kann die Haut von Anfang an empfindlicher machen, doch der Alltag entscheidet mit. Wer die genetische Ursachen Neurodermitis kennt, versteht besser, warum Pflege und Trigger so wichtig sind.
Familiäre Häufung: Atopie in der Familie (Asthma, Heuschnupfen, Ekzeme)
In vielen Familien zeigt sich Atopie in verschiedenen Formen: Asthma, Heuschnupfen oder Ekzeme. Das bedeutet nicht, dass es „feststeht“, aber das Risiko kann steigen. In diesem Zusammenhang wird oft vom atopischen Marsch gesprochen, bei dem sich Beschwerden im Verlauf des Lebens verändern können.
Bei Kindern fällt das manchmal zuerst durch trockene Haut und Juckreiz auf. Später können andere Allergieneigungen dazukommen. Diese Zusammenhänge gehören zu den genetische Ursachen Neurodermitis, ohne dass Gene allein den Verlauf bestimmen.
Barrierestörung: erhöhte Durchlässigkeit und Feuchtigkeitsverlust
Ein zentraler Punkt ist die Schutzfunktion der Haut. Bei manchen Menschen beeinflussen Erbanlagen Strukturproteine wie Filaggrin. Eine Filaggrin Mutation Neurodermitis kann dazu beitragen, dass weniger natürliche Feuchthaltefaktoren entstehen.
Die Folge ist oft Hautbarriere Feuchtigkeitsverlust: Die Haut trocknet schneller aus, spannt und reagiert stärker auf Reizstoffe. Wenn Allergene leichter eindringen, kann das Entzündungen wahrscheinlicher machen, vor allem in Schubphasen.
| Aspekt | Bei stabiler Barriere | Bei gestörter Barriere |
|---|---|---|
| Feuchtigkeit | Wasser bleibt länger in der Hornschicht gebunden | Hautbarriere Feuchtigkeitsverlust mit schneller Trockenheit und Spannungsgefühl |
| Reizstoffe & Allergene | Gelangen schwerer durch die äußeren Hautschichten | Leichteres Eindringen, häufigeres Brennen und Rötungen nach Kontakt |
| Pflegebedarf im Alltag | Basispflege nach Bedarf, meist gut verträglich | Konsequente Rückfettung, milde Reinigung, Triggerarme Routine |
Mikrobiom der Haut: Rolle von Staphylococcus aureus
Auch die Besiedlung der Haut spielt mit. Das Mikrobiom Haut ist bei Neurodermitis oft weniger vielfältig, vor allem auf entzündeten Stellen. Häufig findet man dort vermehrt Staphylococcus aureus Neurodermitis, was die Haut zusätzlich reizen kann.
Wenn Kratzen kleine Risse verursacht, haben Keime leichteres Spiel. Das kann Schübe verstärken und die Haut länger entzündet halten. Bei Nässen, gelben Krusten, zunehmender Wärme oder starken Schmerzen ist eine ärztliche Abklärung wichtig, damit Infektionszeichen nicht übersehen werden.
Neurodermitis oder etwas anderes? Wichtige Differenzialdiagnosen
Juckende, rote Stellen sehen oft ähnlich aus. Trotzdem gibt es klare Hinweise, ob eher eine Entzündung, eine Allergie oder eine Infektion dahintersteckt. Ein genauer Blick auf Ort, Rand, Schuppenbild und Auslöser hilft, bevor man die Pflege oder Behandlung umstellt.
Für viele beginnt die Abgrenzung mit einem einfachen Vergleich: Neurodermitis vs Kontaktdermatitis. Neurodermitis zeigt sich oft schubweise, mit trockener Haut und wiederkehrendem Juckreiz. Kontaktreaktionen sitzen dagegen häufig dort, wo die Haut etwas berührt hat.
Kontaktdermatitis: allergisch oder irritativ
Kontaktdermatitis tritt meist an Händen, Handgelenken oder im Gesicht auf, etwa nach Kosmetik, Schmuck oder Reinigern. Die irritative Form entsteht durch häufiges Waschen, Desinfektion oder Putzmittel. Die allergische Form kann durch Duftstoffe, Nickel oder Konservierer ausgelöst werden.
Typisch ist ein recht scharfes Muster, das zur Kontaktstelle passt. Wenn der Verdacht bleibt, klärt eine Hautarztpraxis in Deutschland das oft mit einem Epikutantest (Pflastertest). So lässt sich ein Auslöser gezielt meiden, statt lange zu raten.
Psoriasis, Seborrhoisches Ekzem und Pilzinfektionen
Beim Psoriasis Unterschied Neurodermitis fallen oft dickere, klar begrenzte Plaques auf. Die Schuppen wirken eher trocken und silbrig, häufig an Ellenbogen, Knien oder der Kopfhaut. Juckreiz kann auftreten, ist aber nicht immer führend.
Ein seborrhoisches Ekzem Kopfhaut zeigt eher gelbliche, fettige Schuppen. Häufig sind auch die Nasolabialfalten oder Augenbrauen betroffen. Die Haut wirkt gereizt, aber oft weniger trocken als bei Neurodermitis.
Bei Pilzinfektion Haut Ausschlag sind ringförmige Herde mit betontem Rand ein Hinweis. Die Mitte kann heller wirken, am Rand schuppt es stärker. In der Praxis helfen Abstrich und Kultur, um Pilze sicher nachzuweisen und passend zu behandeln.
Scabies (Krätze) und andere Ursachen für starken Juckreiz
Krätze Juckreiz nachts ist ein Warnsignal, vor allem wenn mehrere Personen im Umfeld mitkratzen. Häufige Stellen sind Zwischenfingerräume, Handgelenke, Achseln, Bauchnabelbereich oder Genitalregion. Kleine Knötchen und feine Gänge können dazukommen.
Bei Verdacht auf Scabies ist eine schnelle ärztliche Abklärung wichtig, weil sie ansteckend ist. Auch bei rascher Ausbreitung, Nässen, Eiter, Fieber oder starken Schmerzen sollte man nicht abwarten.
| Merkmal | Worauf es hindeutet | Typische Stellen | Praktischer nächster Schritt |
|---|---|---|---|
| Kontaktmuster, genau dort wo etwas berührt | Neurodermitis vs Kontaktdermatitis eher Richtung Kontaktdermatitis | Hände, Handgelenke, Gesicht | Auslöser notieren, Produkte pausieren, Epikutantest erwägen |
| Scharf begrenzte Plaques mit trockener, silbriger Schuppung | Psoriasis Unterschied Neurodermitis spricht eher für Psoriasis | Ellenbogen, Knie, Kopfhaut | Hautarzttermin zur Blickdiagnose und Therapieplanung |
| Fettige Schuppen, eher gelblich, oft an typischen Talgzonen | seborrhoisches Ekzem Kopfhaut naheliegend | Kopfhaut, Augenbrauen, Nasolabialfalten | Milde Reinigung, passende Kopfhautpflege, ärztliche Abklärung bei Persistenz |
| Ringförmiger Herd, randbetonte Schuppung, mögliche Ausbreitung | Pilzinfektion Haut Ausschlag möglich | Rumpf, Leisten, Füße, behaarte Haut | Abstrich/Kultur in der Praxis, gezielte Antimykotika statt Kortison auf Verdacht |
| Starker Juckreiz vor allem nachts, oft mehrere Betroffene im Haushalt | Krätze Juckreiz nachts als wichtiger Hinweis | Zwischenfinger, Handgelenke, Achseln, Genitalregion | Schnell ärztlich abklären, Kontaktpersonen mitdenken |
Was tun bei den ersten Anzeichen? Erste Maßnahmen zur Linderung
Wenn die Haut plötzlich trocken wird, spannt oder juckt, zählt vor allem Tempo und Regelmaß. Eine klare Routine beruhigt die Hautbarriere und hilft, Schübe früh abzufangen. Dabei geht es nicht um „Kosmetik“, sondern um eine tragende Säule der Behandlung.
Wichtig ist, die Haut nicht zusätzlich zu reizen: wenig Hitze, wenig Reibung, wenig Duft. So wird aus vielen kleinen Handgriffen ein spürbarer Unterschied im Alltag.
Basispflege: rückfettende Cremes, richtige Bade- und Duschroutine
Neurodermitis Basispflege beginnt simpel: morgens und abends eincremen, bei starker Trockenheit auch öfter. Eine rückfettende Creme ohne Parfüm ist oft gut verträglich, weil sie den Fett- und Feuchtigkeitsfilm der Haut stützt.
Nach dem Waschen gilt: kurz abtrocknen, nicht rubbeln, dann innerhalb weniger Minuten eincremen. Beim Thema richtig duschen Neurodermitis hilft eine Faustregel: lauwarm, kurz, milde Reinigung und keine aggressiven Peelings. Alkoholhaltige Tonics oder stark schäumende Duschgels können die Haut weiter austrocknen.
Trigger reduzieren: Kleidung, Raumklima, Hautreinigung
Reibung kann Juckreiz anfeuern. Baumwolle auf der Haut ist oft angenehmer als Wolle oder kratzige Synthetik. Neue Kleidung am besten vor dem ersten Tragen waschen; duftfreie Waschmittel sind für viele Betroffene die ruhigere Wahl.
Auch das Zuhause wirkt mit: Raumklima Luftfeuchtigkeit sollte weder zu trocken noch „muffig“ sein. Nicht überheizen, regelmäßig lüften und bei Bedarf moderat befeuchten kann die Haut entlasten. Wer schwitzt, fährt mit Zwiebellook besser und duscht nach Sport zügig lauwarm ab.
Akutpflege: Kühlen, Umschläge und kratzarme Strategien
Wenn der Juckreiz hochzieht, braucht die Haut sofort Entlastung. Juckreiz lindern kühlen Umschläge klappt oft mit sauberem, kühlem Wasser; auch abgekühlter Schwarztee wird teils gut vertragen, wenn die Haut nicht offen ist. Kühlpacks sind möglich, aber immer mit Stoff dazwischen, damit die Haut nicht „verbrennt“.
Kratzarme Tricks helfen in der Nacht: Nägel kurz halten, Baumwollhandschuhe tragen, lieber drücken oder klopfen statt kratzen. Bei nässenden Stellen, starken Schmerzen, Fieber oder Verdacht auf Infektion reichen Hausmittel nicht aus; dann ist ärztliche Abklärung wichtig.
| Alltagssituation | Praktischer Schritt | Warum es hilft | Worauf achten |
|---|---|---|---|
| Nach dem Duschen | Haut nur sanft abtupfen und sofort eine rückfettende Creme auftragen | Schließt Feuchtigkeit ein und stützt die Barriere | Parfümfrei, keine stark alkoholischen Produkte |
| Duschroutine | Richtig duschen Neurodermitis: lauwarm, kurz, milde Reinigung | Weniger Entfettung und weniger Reizung | Kein Rubbeln, keine groben Peelings, wenig Schaum |
| Juckreiz-Spitzen | Juckreiz lindern kühlen Umschläge oder Kühlpack im Tuch | Kälte dämpft Nervenreiz und Entzündungsempfinden | Nicht direkt auf die Haut, kurze Intervalle, Verträglichkeit prüfen |
| Kleidung im Alltag | Baumwolle tragen, neue Teile vorab waschen, Weichspüler meiden | Weniger Reibung und weniger Duftreizstoffe | Etiketten entfernen, lockere Schnitte wählen |
| Schlafzimmer und Wohnung | Raumklima Luftfeuchtigkeit moderat halten, nicht überheizen, lüften | Beugt Trockenheit der Haut und Schleimhäute vor | Gleichmäßige Temperatur, keine feuchten Ecken entstehen lassen |
| Grundroutine über Wochen | Neurodermitis Basispflege konsequent 1–2× täglich, bei Bedarf häufiger | Stabilisiert die Haut langfristig und senkt Reizbarkeit | Produkte wechseln nur bei Bedarf, Reaktionen notieren |
Wann zum Arzt in Deutschland? Diagnostik und Behandlungsmöglichkeiten
Zum Arzt sollten Sie gehen, wenn Beschwerden länger anhalten oder immer wiederkommen. Das gilt auch bei starkem Juckreiz in der Nacht, wenn Schlaf fehlt, oder wenn große Hautflächen gerötet sind. Nässen, dicke Krusten oder schmerzhafte Bläschen können auf eine Infektion hinweisen und gehören rasch abgeklärt. Bei Säuglingen sind Trink-, Schlaf- oder Gedeihprobleme ein klares Signal, ebenso der Verdacht auf Krätze.
Für eine sichere Neurodermitis Diagnose reicht oft der Blick auf Hautbild und Verlauf, ergänzt durch Fragen zu Triggern und Allergien in der Familie. Ein Dermatologe Neurodermitis beurteilt außerdem typische Stellen, Kratzspuren und Entzündungszeichen. Bei Verdacht auf Bakterien wird ein Abstrich gemacht, bei Pilzfragen helfen Mikroskopie oder Kultur. Je nach Situation folgen Allergietests wie Pricktest, IgE oder Epikutantest, wenn eine Kontaktallergie möglich ist.
Die Behandlung Neurodermitis Deutschland folgt meist einer Stufenlogik: zuerst tägliche Barrierepflege mit Emollientien. Im Schub kommen entzündungshemmende Cremes dazu; hier ist Kortison Creme richtig anwenden wichtig, also passende Stärke, kurze Dauer und klare Menge. Für empfindliche Bereiche wie Gesicht und Lider werden oft Calcineurin-Inhibitoren wie Tacrolimus oder Pimecrolimus erwogen, ärztlich begleitet. Antiseptische Schritte können sinnvoll sein; Antibiotika gibt es in der Regel nur bei gesicherter bakterieller Infektion.
Bei schweren Verläufen sind Lichttherapie (UVB) oder systemische Medikamente eine Option. Moderne Wirkstoffe wie Dupilumab JAK-Inhibitoren können Entzündung und Juckreiz deutlich senken, brauchen aber eine Nutzen-Risiko-Abwägung und Kontrollen. Für den Weg in die Versorgung gilt: Hausarzt oder Kinderarzt hilft bei der ersten Einordnung, die Dermatologie erstellt den Therapieplan. So bekommen Betroffene einen klaren Rahmen, was sie selbst leisten können und wann professionelle Hilfe nötig ist.
FAQ
Wie fängt Neurodermitis (atopische Dermatitis) meist an?
Der Beginn ist oft schleichend. Viele bemerken zuerst Juckreiz, trockene Haut (Xerosis) oder ein Spannungsgefühl nach dem Waschen. Häufig zeigen sich später rote, raue Stellen oder feine Schuppung, die in Schüben wiederkommen.
Kann Neurodermitis am Anfang nur jucken, ohne dass man viel sieht?
Ja. Gerade zu Beginn kann starker Juckreiz auftreten, obwohl kaum Rötung sichtbar ist. Durch Kratzen wird die Hautbarriere weiter geschwächt, was den Juckreiz-Kratz-Kreislauf verstärkt.
Woran erkenne ich einen ersten Schub?
Typisch sind zunehmende Rötung, Wärmegefühl, deutliche Entzündung und stärkerer Juckreiz. Bei manchen kommt Nässen oder Krustenbildung hinzu. Wenn die Haut schmerzhaft wird, sich rasch ausbreitet oder honiggelbe Krusten auftreten, sollte das ärztlich abgeklärt werden.
An welchen Körperstellen beginnt Neurodermitis am häufigsten?
Das hängt vom Alter ab. Bei Säuglingen sind oft Wangen, Kopfhaut und Streckseiten betroffen. Bei Kindern zeigen sich häufig Ekzeme in Armbeugen und Kniekehlen sowie am Hals. Bei Jugendlichen und Erwachsenen treten Beschwerden oft an Händen, Gesicht, Lidregion und Nacken auf.
Ist Neurodermitis ansteckend?
Nein. Neurodermitis ist eine chronisch-entzündliche, nicht ansteckende Hauterkrankung aus dem atopischen Formenkreis. Sie wird nicht durch direkten Kontakt übertragen.
Welche Rolle spielt die Hautbarriere bei Neurodermitis?
Eine gestörte Hautbarriere lässt mehr Feuchtigkeit entweichen (transepidermaler Wasserverlust). Gleichzeitig können Reizstoffe und Allergene leichter eindringen. Das begünstigt Trockenheit, Risse und Entzündungsreaktionen, auch schon in frühen Phasen.
Welche Auslöser (Trigger) können den ersten Schub begünstigen?
Häufig sind Allergene wie Hausstaubmilben, Pollen, Tierhaare und Schimmel beteiligt. Ebenso typisch sind Reizfaktoren wie Duftstoffe, aggressive Tenside, Weichspüler, Wolle, häufiges Händewaschen oder heißes Duschen. Auch Kälte, trockene Heizungsluft, Stress, Infekte und Schwitzen können Symptome verstärken.
Hat Neurodermitis immer mit Allergien zu tun?
Nicht zwingend. Allergien können Trigger sein, sind aber nicht automatisch die Ursache. Bei begründetem Verdacht können Pricktest, spezifisches IgE oder eine ärztlich geführte Allergiediagnostik helfen, Auslöser besser einzuordnen.
Welche Risikofaktoren erhöhen die Wahrscheinlichkeit für Neurodermitis?
Eine familiäre Atopie (Neurodermitis, Asthma bronchiale oder allergische Rhinitis wie Heuschnupfen) erhöht das Risiko. Auch sehr trockene, empfindliche Haut, Schlafmangel und psychischer Stress können Schübe begünstigen. Bestimmte Berufe mit „Feuchtarbeit“ oder Reizkontakt, etwa Pflege, Friseurhandwerk, Gastronomie oder Reinigung, spielen ebenfalls eine Rolle.
Was bedeutet Filaggrin bei Neurodermitis?
Filaggrin ist ein Strukturprotein, das für eine stabile Hautbarriere wichtig ist. Genetische Varianten können zu weniger natürlichen Feuchthaltefaktoren führen. Die Haut trocknet schneller aus und reagiert empfindlicher auf Reize, was Entzündungen erleichtern kann.
Welche Bedeutung hat das Hautmikrobiom, besonders Staphylococcus aureus?
Bei Neurodermitis findet sich auf entzündeter Haut häufig vermehrt Staphylococcus aureus. Das kann Entzündungen verstärken und Schübe triggern. Konsequente Basispflege und eine passende Schubbehandlung sind deshalb wichtig, bei Infektionszeichen ist ärztliche Abklärung sinnvoll.
Neurodermitis oder etwas anderes – welche Differenzialdiagnosen sind wichtig?
Häufig verwechselt werden Kontaktdermatitis (allergisch oder irritativ), Psoriasis, seborrhoisches Ekzem und Pilzinfektionen. Auch Scabies (Krätze) ist wichtig, weil sie ansteckend ist und starken nächtlichen Juckreiz verursacht. Bei Unsicherheit oder rascher Ausbreitung sollte eine dermatologische Abklärung erfolgen.
Woran erkenne ich Kontaktdermatitis im Vergleich zu Neurodermitis?
Kontaktdermatitis tritt oft dort auf, wo ein Stoff die Haut berührt hat, etwa an Händen, Handgelenken oder im Gesicht durch Kosmetik. Auslöser können Nickel, Duftstoffe oder Konservierer sein, aber auch Reinigungsmittel als irritativer Reiz. Ein Epikutantest (Pflastertest) kann bei Verdacht helfen.
Was kann ich bei den ersten Anzeichen selbst tun?
Beginnen Sie früh mit konsequenter Basispflege: parfümfreie, rückfettende Emollienzien ein- bis zweimal täglich, nach dem Duschen sofort eincremen, kurz und lauwarm waschen. Dazu Trigger reduzieren, etwa Wolle meiden, duftfreies Waschmittel nutzen und Raumluft nicht überheizen. Bei Juckreiz helfen Kühlen, feuchte Umschläge und kratzarme Strategien wie Drücken oder Klopfen statt Kratzen.
Welche Creme ist bei Neurodermitis am Anfang sinnvoll?
Häufig eignen sich parfümfreie, barrierefördernde Emollienzien mit hohem Lipidanteil, angepasst an Jahreszeit und Hautzustand. Bei sehr trockener Haut sind reichhaltige Salben oft hilfreich, bei Wärme eher leichtere Cremes. Entscheidend ist die regelmäßige Anwendung, nicht nur „bei Bedarf“.
Wie kann ich Trigger im Alltag besser erkennen?
Ein Symptomtagebuch hilft. Notieren Sie Zeitpunkt, betroffene Körperstelle, Pflegeprodukte, Kleidung, Sport/Schwitzen, Stress, Infekte und Schlaf. So werden wiederkehrende Muster sichtbar, etwa Beschwerden in der Heizperiode oder nach bestimmten Waschmitteln.
Wann sollte man in Deutschland mit Neurodermitis zum Arzt?
Wenn Beschwerden anhalten oder wiederkehren, der Juckreiz den Schlaf stört oder größere Areale entzündet sind. Auch bei Nässen, Krusten, starken Schmerzen, Fieber, Verdacht auf Infektion, schmerzhaften Bläschen oder Verdacht auf Krätze ist eine schnelle Abklärung wichtig. Bei Säuglingen gilt das besonders, wenn Schlaf und Gedeihen beeinträchtigt sind.
Wie wird Neurodermitis in Deutschland diagnostiziert?
Meist über Anamnese und klinischen Befund. Je nach Situation kommen Abstriche bei Infektionsverdacht, Allergietests (Pricktest, spezifisches IgE), ein Epikutantest bei Kontaktallergie oder der Ausschluss von Pilzinfektionen durch Mikroskopie und Kultur dazu. Ziel ist eine klare Differenzialdiagnose und ein passender Therapieplan.
Welche Behandlungsmöglichkeiten gibt es bei Neurodermitis-Schüben?
Grundlage bleibt die Basispflege. Bei Schüben werden häufig topische Glukokortikoide (Kortison) eingesetzt, abgestimmt auf Stärke und Dauer. Für empfindliche Areale wie Gesicht und Augenlider können Calcineurin-Inhibitoren wie Tacrolimus oder Pimecrolimus infrage kommen. Bei schwereren Verläufen sind Phototherapie (UVB) sowie systemische Therapien bis hin zu Biologika wie Dupilumab oder JAK-Inhibitoren wie Upadacitinib und Abrocitinib möglich, jeweils nach ärztlicher Abwägung.