Viele Menschen fragen sich: Wie kann man Neurodermitis bekommen? Die kurze Antwort: Es gibt selten den einen Auslöser. Meist treffen mehrere Neurodermitis Ursachen zusammen, etwa Veranlagung, eine Hautbarriere gestört und eine überaktive Immunreaktion.
Typisch sind Phasen mit Juckreiz Ekzem, Rötung und sehr trockener Haut. Welche atopische Dermatitis Ursachen dahinterstecken, ist individuell. Häufig kommen Neurodermitis Auslöser aus dem Alltag dazu, zum Beispiel kalte Winterluft, trockene Heizungsluft oder starkes Schwitzen.
In diesem Artikel geht es Schritt für Schritt um Risikofaktoren Neurodermitis, die Rolle von Genen, Hautbarriere und Immunsystem sowie um Trigger in Familie, Beruf und Umwelt. Außerdem klären wir, wie sich Neurodermitis von anderen Hautkrankheiten abgrenzen lässt und welche Maßnahmen im Alltag die Haut entlasten können.
Wichtig: Dieser Text ersetzt keine Diagnose. Wenn Juckreiz, Ekzeme oder nässende Stellen länger anhalten, ist eine Abklärung in der Dermatologie sinnvoll, bei Bedarf auch mit allergologischer Diagnostik. So lassen sich Ursachen einordnen und eine passende Behandlung planen.
Das sind die Top 10 besten Neurodermitis Produkte
Was ist Neurodermitis (atopische Dermatitis) und wie entsteht sie?
Was ist Neurodermitis? Die Erkrankung zählt zu den häufigsten entzündlichen Hautleiden und verläuft oft in Wellen. Für viele ist eine kurze atopische Dermatitis Erklärung hilfreich: Die Hautbarriere ist geschwächt, Feuchtigkeit geht schneller verloren, und das Immunsystem reagiert über. So entstehen Reizbarkeit, Entzündung und ein empfindliches Hautgefühl.
Typisch ist, dass nicht ein einzelner Auslöser „schuld“ ist. Meist greifen Veranlagung, Umweltreize und Stress ineinander. Dadurch verändern sich Schutzfilm, Mikrobiom und Entzündungsbereitschaft der Haut.
Typische Merkmale: Ekzem, Juckreiz und trockene Haut
Die Neurodermitis Symptome können je nach Alter und Körperstelle variieren. Häufig beginnt es mit Spannungsgefühl, Rötung und rauen Flächen. Viele Betroffene kennen vor allem Ekzem Juckreiz trockene Haut als quälende Kombination, die den Alltag und den Schlaf stört.
- trockene, schnell gereizte Haut mit feinen Schuppen
- rote, entzündete Areale, teils nässend oder verkrustet
- starker Juckreiz, der durch Kratzen die Haut weiter verletzt
Mit der Zeit können Stellen auch dicker und grober wirken, weil die Haut sich an das ständige Reiben anpasst. Das ist kein Zeichen von „schlechter Pflege“, sondern Teil des Entzündungsprozesses.
Akute Schübe vs. chronischer Verlauf
Ein Neurodermitis Schub startet oft plötzlich: Der Juckreiz nimmt zu, die Haut wird heiß, rot und wund. In dieser Phase kann schon kurzes Kratzen neue Risse verursachen. Danach beruhigt sich die Haut häufig wieder, bleibt aber empfindlich.
Zwischen den Schüben ist eine konsequente Basispflege wichtig, weil sie die Barriere stabilisieren kann. Bei akuten Beschwerden kommen zusätzlich kurzfristige Maßnahmen infrage, die ärztlich abgestimmt werden sollten.
Abgrenzung zu Psoriasis, Kontaktallergie und Urtikaria
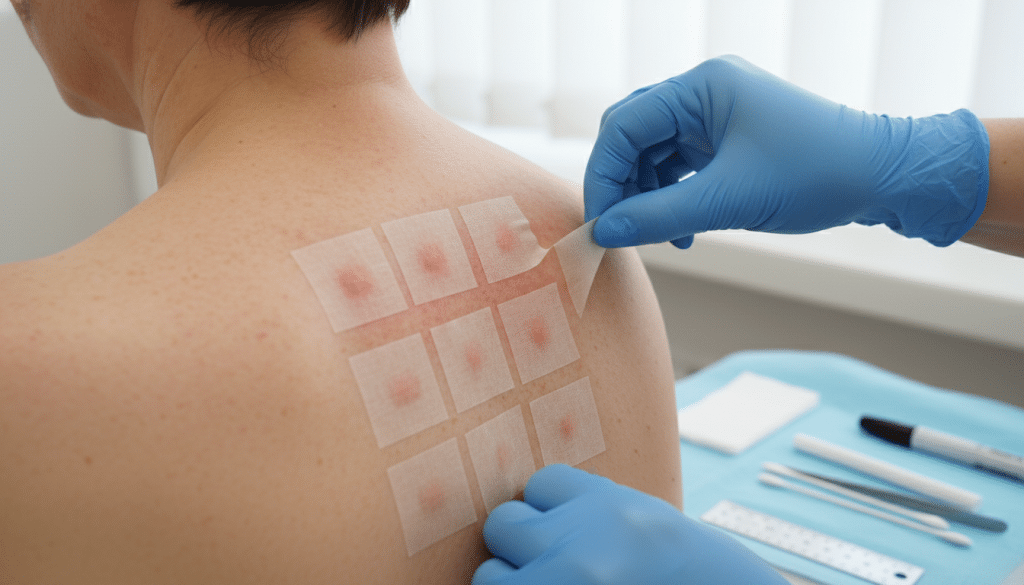
Ähnliche Hautbilder können täuschen, deshalb spielt die Differentialdiagnose Ekzem eine große Rolle. Psoriasis zeigt oft klar begrenzte Plaques mit stärkerer Schuppung, häufig an Streckseiten. Ein allergisches Kontaktekzem passt eher zu einem konkreten Kontakt, etwa mit Nickel, Duftstoffen oder Konservierern. Urtikaria macht meist flüchtige Quaddeln, die innerhalb von Stunden wandern oder verschwinden.
| Erkrankung | Typisches Hautbild | Verlauf | Hinweise für die Abklärung |
|---|---|---|---|
| Neurodermitis | entzündliche Ekzeme, oft trocken, teils nässend; starker Juckreiz | schubweise mit ruhigen Phasen | Familienanamnese, wiederkehrende Areale, Barriereprobleme |
| Psoriasis | silbrig schuppende, scharf begrenzte Plaques | meist dauerhaft, schwankende Aktivität | Streckseiten, Kopfhaut, Nagelveränderungen möglich |
| Allergisches Kontaktekzem | Ekzem am Kontaktort, oft klarer Rand zum Auslöser | tritt nach Kontakt wieder auf | Epikutantest, genaue Produkt- und Berufsanamnese |
| Urtikaria | Quaddeln, Schwellungen, oft ohne Schuppung | einzelne Läsionen meist nur Stunden sichtbar | Auslöser wie Infekte, Medikamente, Druck oder Kälte prüfen |
Wenn Areale unklar bleiben, sehr stark entzündet sind, nässen oder sich infizieren, ist eine zeitnahe dermatologische Abklärung sinnvoll. Das gilt auch, wenn Beschwerden trotz Pflege und Anpassungen im Alltag immer wieder aufflammen.
Wie bekommt man Neurodermitis?
Viele Betroffene fragen sich: Wie bekommt man Neurodermitis, und warum tritt sie mal ruhig, mal in Schüben auf? Die Ursachen Neurodermitis sind meist ein Mix aus Anlage und Reizen, die den Körper aus dem Gleichgewicht bringen. Entscheidend ist dabei, wie gut die Haut schützt und wie stark sie auf Auslöser reagiert.
Warum Neurodermitis nicht „ansteckend“ ist
Wichtig für den Alltag: Neurodermitis nicht ansteckend bedeutet, dass sie nicht durch Nähe übertragen wird. Hautkontakt, gemeinsames Benutzen von Handtüchern oder Kleidung löst keine Erkrankung bei anderen aus. Das nimmt Druck aus Situationen wie Sport, Schule oder Partnerschaft.
Zusammenspiel aus Veranlagung, Hautbarriere und Immunsystem
Bei vielen beginnt es mit einer Veranlagung: Die Hautbarriere ist oft durchlässiger und verliert schneller Feuchtigkeit. Reizstoffe und Allergene kommen so leichter in die Haut, sie brennt oder juckt schneller. Parallel läuft eine Immunreaktion Haut stärker an als nötig, was Entzündung und Kratzdrang verstärken kann.
Welche Rolle Umwelt und Lebensstil bei der Auslösung spielen
Ob und wann es zu Schüben kommt, hängt oft von Trigger Neurodermitis ab. Typisch sind trockene Heizungsluft, Kälte, Schwitzen, Stress oder bestimmte Wasch- und Pflegeprodukte. Auch Umweltfaktoren Neurodermitis wie Pollen, Luftschadstoffe oder häufige Temperatursprünge können die Haut zusätzlich reizen.
Welche Auslöser zählen, ist sehr individuell. Viele profitieren davon, Muster zu erkennen, statt pauschal alles zu meiden. So wird aus der Frage nach den Ursachen Neurodermitis ein praktischer Blick auf den eigenen Alltag.
| Bereich | Was passiert in der Haut? | Typische Beispiele | Was im Alltag auffällt |
|---|---|---|---|
| Veranlagung | Erhöhte Grundempfindlichkeit, leichter Start von Entzündung | Atopie in der Familie, frühe trockene Haut | Haut spannt schnell, Juckreiz schon bei kleinen Reizen |
| Hautbarriere | Mehr Wasserverlust, weniger Schutz vor Reizstoffen | Raue Stellen, Risse, gereizte Beugen | Pflege wird schnell „aufgesaugt“, Haut reagiert auf Seife |
| Immunsystem | Immunreaktion Haut läuft über, Entzündung hält länger an | Rötung, Wärmegefühl, Nässen im Schub | Kratzdrang nimmt abends oder nachts zu |
| Umwelt & Lebensstil | Reize verstärken Trockenheit und Entzündungsbereitschaft | Klimawechsel, Schwitzen, Stress, Duftstoffe | Schub nach Reisen, Prüfungsphasen oder Sport in Hitze |
Genetik und Veranlagung: Welche Rolle spielt die Familiengeschichte?
Viele Betroffene fragen sich, ob Neurodermitis genetisch bedingt ist. Häufig zeigt sich eine Neurodermitis Familiengeschichte, ohne dass sich daraus ein fester Ablauf ableiten lässt. Gene können die Empfindlichkeit der Haut und die Reaktion des Immunsystems mitprägen. Trotzdem bleibt der Alltag wichtig: Pflege, Reize und Infekte entscheiden oft mit, wie ruhig die Haut bleibt.
Atopie-Veranlagung: Neurodermitis, Heuschnupfen und Asthma
Ärztinnen und Ärzte sprechen oft von einer Atopie Veranlagung. Damit ist gemeint, dass bestimmte allergische Erkrankungen in Familien gehäuft auftreten können. Der Heuschnupfen Asthma Zusammenhang wird dabei besonders häufig erwähnt, weil beide Krankheitsbilder ähnliche Entzündungswege teilen können. Wer das Muster in der Familie kennt, kann Symptome früher einordnen und zügig abklären lassen.
Hautbarriere-Gene (z. B. Filaggrin) und ihre Bedeutung
Ein bekanntes Beispiel aus der Forschung ist das Filaggrin-Protein, das die Hornschicht stabilisiert und Feuchtigkeit besser bindet. Eine Filaggrin Mutation kann dazu beitragen, dass die Haut trockener wird und schneller auf Reizstoffe reagiert. Das bedeutet nicht, dass Beschwerden „festgeschrieben“ sind. Es erklärt eher, warum manche Menschen konsequente Basispflege und Schutz vor Austrocknung besonders brauchen.
Risikoabschätzung: Wenn ein oder beide Elternteile betroffen sind
Für Familien ist vor allem das Risiko Kind Neurodermitis relevant. Es steigt, wenn ein Elternteil Neurodermitis oder eine starke Atopie-Veranlagung hat, und es kann noch höher sein, wenn beide Eltern betroffen sind. Das ist keine Schuldfrage, sondern eine Orientierung für den Alltag. Wer früh auf trockene Stellen, Rötungen und Juckreiz achtet, kann schneller mit geeigneter Pflege und ärztlicher Begleitung starten.
| Familiäre Hinweise | Was häufig auffällt | Praktischer Fokus im Alltag |
|---|---|---|
| Neurodermitis bei einem Elternteil | Haut reagiert schneller auf Trockenheit und Reibung | Sanfte Reinigung, tägliche Basispflege, Kleidung ohne kratzige Fasern |
| Atopie Veranlagung mit Heuschnupfen oder Asthma in der Familie | Allergische Beschwerden treten eher gemeinsam auf; Heuschnupfen Asthma Zusammenhang kann sichtbar werden | Symptome notieren, Saisonzeiten beobachten, frühzeitige ärztliche Einordnung |
| Beide Elternteile mit atopischen Erkrankungen | Höhere Wahrscheinlichkeit für frühe Ekzemzeichen | Konsequent rückfetten, Trigger reduzieren, bei ersten Schüben zeitnah behandeln lassen |
| Bekannte Filaggrin Mutation in der Familie | Neigung zu sehr trockener, rissiger Haut | Barriereschutz stärken, Feuchtigkeitsverlust senken, auf milde Produkte achten |
Hautbarriere und Immunsystem: Die wichtigsten Mechanismen im Überblick
Bei Neurodermitis greifen mehrere Prozesse ineinander. Wenn die Schutzschicht der Haut schwächelt, reagiert das Immunsystem schneller und stärker. Genau dieses Zusammenspiel aus Haut und Abwehr bestimmt oft, wie trocken, gereizt oder anfällig die Haut im Alltag ist.
Wer die Mechanismen kennt, kann typische Muster besser einordnen. Dazu gehören Wasserverlust, Entzündung und Veränderungen der Hautflora. Die folgenden Punkte zeigen, was dabei im Körper passiert.
Gestörte Hautschutzfunktion und erhöhter Wasserverlust
Die Hautbarriere Neurodermitis ist häufig durchlässiger als bei gesunder Haut. Feuchtigkeit entweicht leichter, und die Oberfläche wirkt rau oder schuppig. Fachleute sprechen dabei vom transepidermaler Wasserverlust, der trockene Areale weiter verstärkt.
Durch Mikro-Risse dringen Reizstoffe schneller ein. Seifen, Duftstoffe und Reibung werden dann schlechter toleriert. Im Alltag hilft oft eine parfümfreie, rückfettende Basispflege, um die Haut wieder geschmeidiger zu machen.
Entzündungsreaktionen und Überempfindlichkeit gegenüber Reizen
Wenn die Barriere geschwächt ist, springt das Immunsystem Haut leichter an. Schon kleine Trigger wie Schwitzen, Stress oder irritierende Stoffe können Rötung und Brennen auslösen. Bei der Entzündung atopische Dermatitis stehen Juckreiz und Ekzem oft im Vordergrund.
Der Juckreiz kann zum Teufelskreis werden: Kratzen verletzt die Oberfläche, dadurch wird die Haut noch empfindlicher. So entsteht mehr Reizung, und die Entzündung hält länger an. Gleichzeitig steigt das Risiko, dass sich die Haut zusätzlich infiziert.
Mikrobiom der Haut: Einfluss von Bakterien wie Staphylococcus aureus
Auch das Mikrobiom Neurodermitis ist oft weniger vielfältig. Bestimmte Keime können sich dann leichter ausbreiten und die Haut weiter stressen. Häufig wird Staphylococcus aureus Neurodermitis in hoher Zahl auf den betroffenen Stellen gefunden.
Wenn die Haut stark gerötet ist, nässt oder gelbliche Krusten bildet, kann das ein Warnzeichen sein. Dann ist eine frühe Abklärung in der Arztpraxis sinnvoll. Im Alltag gilt: sanft reinigen, nicht „steril“ schrubben, und die Pflege konsequent anpassen.
| Mechanismus | Was in der Haut passiert | Typische Hinweise im Alltag | Praktischer Umgang |
|---|---|---|---|
| Hautbarriere Neurodermitis | Die Schutzschicht ist weniger dicht, Reizstoffe gelangen leichter hinein. | Spannungsgefühl, Rauigkeit, Brennen bei Kontakt mit Seife oder Wolle. | Parfümfreie, rückfettende Pflege und milde Reinigung, Reibung reduzieren. |
| transepidermaler Wasserverlust | Feuchtigkeit verdunstet schneller, die Haut trocknet aus. | Schuppung, feine Risse, schnell „ausgezehrte“ Haut nach dem Waschen. | Direkt nach dem Duschen eincremen, kurze lauwarme Duschen bevorzugen. |
| Entzündung atopische Dermatitis | Entzündungsstoffe führen zu Rötung, Juckreiz und Ekzem. | Juckreiz-Spitzen am Abend, sichtbare Rötung, aufgekratzte Stellen. | Kratzen vermeiden, Nägel kurz halten, Trigger beobachten und reduzieren. |
| Immunsystem Haut | Überempfindliche Abwehr reagiert schon auf kleine Reize. | Schub nach Stress, Schwitzen oder Temperaturwechseln. | Haut beruhigen, Routinen stabil halten, Schlaf und Stressmanagement ernst nehmen. |
| Mikrobiom Neurodermitis | Weniger Vielfalt, mehr ungünstige Keime auf der Oberfläche. | Haut wirkt „aus dem Gleichgewicht“, Schübe treten leichter auf. | Sanfte Hygiene, Pflege konsequent, bei häufigen Schüben ärztliche Strategie besprechen. |
| Staphylococcus aureus Neurodermitis | Kann Entzündung verstärken und Infektzeichen begünstigen. | Nässen, Krusten, zunehmende Rötung, neue Schmerzen oder Wärmegefühl. | Früh abklären lassen, nicht überpflegen, entzündete Areale gezielt versorgen. |
Auslöser und Trigger im Alltag: Was kann Neurodermitis-Schübe begünstigen?
Viele Neurodermitis Trigger sind unscheinbar und tauchen genau dann auf, wenn die Haut ohnehin gereizt ist. Oft ist es nicht „der eine“ Auslöser Neurodermitis Schub, sondern eine Mischung aus Reibung, Trockenheit und innerer Anspannung. Wer Muster erkennt, kann im Alltag besser reagieren, ohne ständig alles vermeiden zu müssen.
Reizstoffe: Duftstoffe, aggressive Reinigungsmittel, Wolle
Im Bad und im Haushalt warten typische Reizquellen: Duftstoffe Neurodermitis sind für viele ein Problem, auch wenn ein Produkt „mild“ wirkt. Dazu kommen scharfe Tenside und Alkohol in Kosmetik. Bei Reinigungsmittel Ekzem spielt häufig auch häufiges Putzen oder Spülen eine Rolle.
Mechanische Reizung kommt obendrauf: Wolle, raue Nähte oder enge Bündchen können die Haut wie Sandpapier stressen. Praktisch helfen parfümfreie Wasch- und Pflegeprodukte, milde Syndets und Handschuhe beim Reinigen. Atmungsaktive Baumwolle liegt oft ruhiger auf der Haut als kratzige Stoffe.
Klima und Jahreszeiten: Kälte, trockene Heizungsluft, Schwitzen
Im Winter verstärken Kälte und Heizungsluft trockene Haut, weil der Schutzfilm schneller bricht und feine Risse entstehen. Drinnen ist die Luft oft trocken, draußen wechselt es ständig zwischen kalt und warm. Das kann Juckreiz anfeuern, besonders an Händen, Gesicht und Beugen.
Im Sommer ist Schwitzen Neurodermitis ein häufiger Verstärker: Salz, Wärme und Reibung in den Arm- und Kniekehlen können schnell brennen. Schichtweise Kleidung, kurze lauwarme Dusche nach starkem Schwitzen und anschließendes Eincremen senken die Reizlast oft spürbar.
Stress, Schlafmangel und psychische Belastung
Stress Juckreiz ist kein „Einbildungsthema“. Unter Druck reagiert das Nervensystem schneller, und Betroffene spüren Kribbeln und Brennen früher. Wenn dann Schlaf fehlt, wird die Hautregeneration gebremst und nächtliches Kratzen nimmt leichter zu.
Hilfreich sind einfache Routinen: feste Schlafzeiten, kühle Schlafzimmerluft und kurze Nägel. Viele kommen mit Atemübungen, Spaziergängen oder sanftem Dehnen besser durch hektische Phasen. Wichtig ist, dass solche Schritte alltagstauglich bleiben.
Das sind die neuesten Neurodermitis Produkte
Infekte und Hautverletzungen (Kratz-Kreislauf)
Erkältungen, Fieber oder andere Infekte können das Immunsystem anstoßen und einen Schub wahrscheinlicher machen. Gleichzeitig reichen kleine Hautverletzungen, damit Brennen und Nässen zunehmen. So entsteht schnell der Kratz-Kreislauf: Juckreiz führt zu Kratzen, Kratzen zu Mikroverletzungen, und die Entzündung kann sich weiter festsetzen.
Warnzeichen sind starkes Nässen, gelbliche Krusten, zunehmende Schmerzen oder deutliche Überwärmung. Dann ist eine ärztliche Abklärung sinnvoll, bevor sich die Haut weiter verschlechtert.
| Alltagsfaktor | Typisches Risiko im Alltag | Praktischer Ansatz |
|---|---|---|
| Duftstoffe Neurodermitis | Parfüm in Creme, Duschgel oder Waschmittel reizt empfindliche Areale | Parfümfrei wählen, neue Produkte erst an kleiner Stelle testen |
| Reinigungsmittel Ekzem | Spülmittel, Allzweckreiniger und häufiges Händewaschen entziehen Fett | Haushaltshandschuhe nutzen, danach kurz abspülen und eincremen |
| Heizungsluft trockene Haut | Trockenheit und Spannungsgefühl, mehr Risse an Händen und Schienbeinen | Regelmäßig rückfetten, Raumluft moderat halten, nicht zu heiß duschen |
| Schwitzen Neurodermitis | Salz und Reibung in Beugen verstärken Brennen und Juckreiz | Atmungsaktive Kleidung, Schweiß zeitnah abwaschen, sanft nachpflegen |
| Stress Juckreiz | Höhere Juckreiz-Wahrnehmung, mehr Kratzimpulse, schlechter Schlaf | Kurze Pausen, Entspannung, Abendroutine ohne Bildschirmstress |
| Kratz-Kreislauf | Mikroverletzungen erhöhen Entzündung und Infektionsrisiko | Nägel kurz halten, kühlen statt kratzen, entzündete Stellen beobachten |
Allergien, Unverträglichkeiten und Ernährung: Welche Zusammenhänge sind realistisch?
Bei vielen Betroffenen tauchen Neurodermitis und Allergie gemeinsam auf. Das heißt aber nicht, dass jede Hautverschlechterung automatisch durch ein Allergen entsteht. Oft greifen mehrere Faktoren ineinander: Hautbarriere, Entzündung, Stress und Reizstoffe. Allergien können Schübe mit antreiben, müssen aber nicht der Hauptauslöser sein.
Wichtig ist die Unterscheidung zwischen Nahrungsmittelallergie Neurodermitis und einer unspezifischen Unverträglichkeit Haut. Eine echte Allergie kann rasch nach dem Essen Beschwerden machen, etwa Juckreiz, Quaddeln oder Schwellungen. Unverträglichkeiten wirken meist langsamer und sind weniger eindeutig. Beides fühlt sich ähnlich an, hat aber eine andere Diagnostik und Bedeutung im Alltag.
Auch Aeroallergene wie Pollen oder Hausstaubmilben spielen bei Atopie eine Rolle. Manche Menschen berichten über saisonale Muster, zum Beispiel mehr Ekzem im Frühling oder bei viel Staub in Innenräumen. Solche Beobachtungen sind ein Hinweis, aber noch kein Beweis. Hier hilft ein klarer Blick auf zeitliche Zusammenhänge und Begleitbeschwerden an Augen und Atemwegen.
Ein Allergietest Neurodermitis ist am sinnvollsten, wenn Beschwerden wiederholt und plausibel auftreten. Dazu zählen Sofortreaktionen nach bestimmten Lebensmitteln, wiederkehrende Muster oder deutliche Verschlechterungen nach klaren Kontakten. Tests ohne Anlass führen leicht zu Verunsicherung, weil Sensibilisierung nicht immer klinische Relevanz bedeutet. Deshalb gehört die Abklärung in ärztliche Hände, idealerweise in Dermatologie oder Allergologie.
Bei der Ernährung bei Neurodermitis geht es meist um stabile Routinen statt um strenge Regeln. Regelmäßige Mahlzeiten, genug Energie und Protein sowie eine gute Versorgung mit Mikronährstoffen unterstützen den Körper im Alltag. Ein einfaches Tagebuch kann helfen, echte Trigger von Zufall zu trennen. Dabei zählen Datum, Essen, Symptome, Schlaf und besondere Belastungen.
Viele denken bei Problemen sofort an Weglassen. Doch das Eliminationsdiät Risiko ist real, besonders bei Kindern und Jugendlichen, wenn ganze Lebensmittelgruppen gestrichen werden. Mangel an Calcium, Eisen, Eiweiß oder Energie kann sich schleichend entwickeln. Wenn eine Eliminationsphase nötig ist, sollte sie zeitlich begrenzt, strukturiert und begleitet sein, zum Beispiel mit Ernährungsberatung.
| Fragestellung | Woran man häufig denkt | Was in der Praxis eher weiterhilft |
|---|---|---|
| Nahrungsmittel als Trigger | Nahrungsmittelallergie Neurodermitis bei jedem Schub | Nur bei wiederholtem, engem Zeitbezug gezielt abklären und dokumentieren |
| Unspezifische Beschwerden nach dem Essen | Unverträglichkeit Haut als sichere Ursache | Portionsgrößen, Zubereitung, Alkohol, scharfe Gewürze und Stress mit erfassen |
| Saisonale Verschlechterung | Pollen oder Milben sind immer schuld | Symptommuster über Wochen prüfen, Raumklima und Schlafqualität mit notieren |
| Testung ohne klare Symptome | Ein Test bringt endgültige Klarheit | Allergietest Neurodermitis nur bei plausibler Geschichte, sonst drohen Fehlinterpretationen |
| Strenges Weglassen vieler Lebensmittel | Je strenger, desto besser | Eliminationsdiät Risiko beachten, Alternativen planen und Nährstofflücken vermeiden |
| Alltagstaugliche Ernährung | Wunderdiäten lösen das Problem | Ernährung bei Neurodermitis mit Fokus auf Regelmäßigkeit, Nährstoffdichte und individuelle Verträglichkeit |
Neurodermitis bei Babys, Kindern und Erwachsenen: Unterschiede bei Beginn und Verlauf
Hautbild und Beschwerden ändern sich je nach Alter deutlich. Für viele Familien beginnt es plötzlich: Rötung, Juckreiz, trockene Stellen. Der Beginn Neurodermitis hängt oft mit Veranlagung, einer empfindlichen Hautbarriere und Auslösern wie Klima, Infekten oder Reibung zusammen.
Erstmanifestation im Säuglings- und Kleinkindalter
Bei einem Neurodermitis Baby stehen häufig Wangen, Kopfhaut und Streckseiten im Vordergrund. Die Haut kann rau sein, spannen oder nässen, vor allem in Schüben. Wichtig ist auch der Milchschorf Unterschied: Milchschorf wirkt oft fettig-schuppig am Kopf, während Neurodermitis eher trocken, gerötet und stark juckend sein kann.
Wenn Krusten stark nässen, Fieber dazukommt oder die Haut deutlich infiziert wirkt, ist eine zeitnahe Abklärung sinnvoll. Auch bei schlechtem Schlaf oder Trinkproblemen lohnt sich ein genauer Blick. So lässt sich früh entscheiden, ob es wirklich Neurodermitis ist oder etwas anderes dahintersteckt.
Typische Körperstellen je nach Alter
Beim Neurodermitis Kind verlagern sich die Stellen oft in die Beugen. Typisch sind Ellenbeugen und Kniekehlen, also das klassische Beugenekzem. Häufig kommen Hals, Handgelenke oder Knöchel dazu, besonders bei Schwitzen oder mechanischer Reizung durch Kleidung.
| Alter | Häufige Stellen | Woran man im Alltag oft merkt, dass es aufflammt |
|---|---|---|
| Säugling | Gesicht, Kopfhaut, Streckseiten von Armen/Beinen | Unruhe, Kratzen beim Einschlafen, trockene rote Plaques |
| Kleinkind/Kind | Ellenbeugen, Kniekehlen, Hals, Handgelenke | Juckreiz nach Toben, Wärme, rauen Stoffen; sichtbare Kratzspuren |
| Jugendliche | Beugen, Hände, Gesicht, Nacken | Schubphasen in Stresszeiten, bei Sport, in Heizperiode |
| Erwachsene | Hände, Lider/Gesicht, Hals, Beugen | Rissige Finger, Brennen nach Reinigungsmitteln, wiederkehrende Herde |
Später Beginn im Erwachsenenalter: Besonderheiten und Differentialdiagnosen
Neurodermitis Erwachsene kann entweder aus der Kindheit fortbestehen oder erstmals später auftreten. Ein später Start braucht oft eine genaue Einordnung, weil ähnliche Bilder möglich sind, etwa Kontaktallergie, seborrhoisches Ekzem, Psoriasis oder Skabies. Beim atopisches Ekzem Erwachsene stehen zudem Hände und Gesicht häufig im Fokus, mit Trockenheit, Brennen und feinen Rissen.
Hilfreich ist eine saubere Alltag- und Produktanamnese: Kosmetik, Duftstoffe, Desinfektionsmittel, Reinigungsmittel und Handschuhe spielen oft eine Rolle. Auch berufsbedingte Belastung kann das Bild prägen, gerade bei häufigem Waschen oder „Nassarbeit“. Dadurch wird verständlich, warum Verlauf und Behandlung bei Erwachsenen oft anders wirken als beim Neurodermitis Kind.
Risikofaktoren in Umwelt und Beruf: Was kann die Haut zusätzlich belasten?
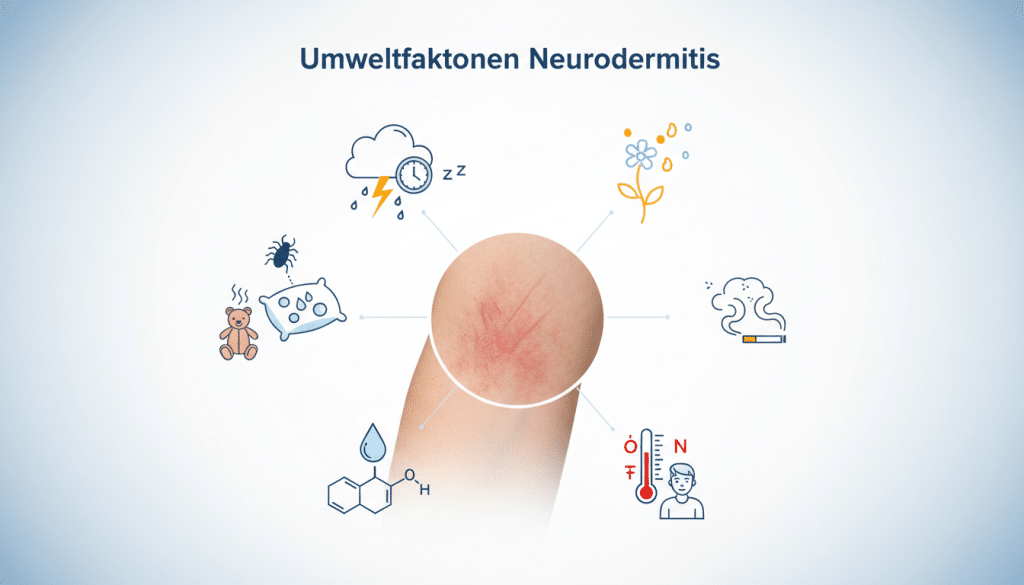
Viele Menschen merken: Nicht nur Gene zählen, sondern auch Umweltfaktoren Neurodermitis im Alltag. Trockene Innenraumluft, starke Temperaturwechsel und häufiges Schwitzen können die Hautbarriere reizen. Wie stark das spürbar ist, unterscheidet sich von Person zu Person.
Auch Luftverschmutzung Haut wird als Stressor diskutiert, vor allem durch Feinstaub und Abgase in dicht bebauten Gebieten. Die Haut kann dann schneller spannen, brennen oder trocken wirken. Wer empfindlich reagiert, profitiert oft von einfachen Routinen wie sanfter Reinigung und konsequenter Rückfettung.
Im Wohnumfeld spielt Hausstaubmilben Atopie bei manchen Betroffenen eine Rolle, aber nicht pauschal. Entscheidend sind nachgewiesene Sensibilisierung und passende Beschwerden. Dann können Maßnahmen wie milbendichte Bezüge oder angepasstes Raumklima sinnvoll sein.
Im Job kommen zusätzliche Belastungen dazu, besonders beim Thema Beruf Neurodermitis. Häufige Auslöser sind Nässe, Reibung, Staub oder Chemikalien. In der Summe steigt das Handekzem Risiko, vor allem wenn die Haut schon vorgeschädigt ist.
Typisch ist Feuchtarbeit Haut: oft Hände waschen, lange okklusive Handschuhe tragen oder ständig mit Wasser arbeiten. Das trifft häufig auf Pflege, Medizin, Gastronomie, Reinigung, Friseurhandwerk und Lebensmittelverarbeitung zu. Auch Bau und Handwerk sind relevant, etwa durch Zement, Kühllager oder staubige Luft.
Im Gesundheitswesen kann Desinfektionsmittel Ekzem zusätzlich verstärken, wenn sehr häufig desinfiziert wird und die Pflege danach fehlt. Wichtig sind passende Handschuhmaterialien, kurze Tragezeiten und hautschonende Produkte. Bei ersten Rissen oder Juckreiz ist frühe Beratung durch Dermatologie und Arbeitsmedizin oft hilfreich.
| Belastung | Typische Situationen | Was die Haut dabei oft abbekommt | Praktischer Ansatz im Arbeitsalltag |
|---|---|---|---|
| Feuchtarbeit Haut | Häufiges Händewaschen, langes Tragen okklusiver Handschuhe, Arbeiten „im Nassen“ | Aufgequollene Hornschicht, mehr Wasserverlust danach, Risse und Brennen | Waschpausen planen, milde Syndets nutzen, rückfettende Creme direkt nach dem Trocknen |
| Desinfektionsmittel Ekzem | Viele Desinfektionsgänge pro Schicht, vor allem im Gesundheitswesen | Reizung durch Alkohol, Trockenheit, Spannungsgefühl | Hautverträgliche Präparate wählen, Pflegeplan neben dem Spender, Hände vollständig trocknen lassen |
| Staub, Mehle, Baustoffe | Bäckerei, Küche, Bau/Handwerk, Lager | Mechanische Reizung, Mikroverletzungen, Juckreiz | Geeignete Handschuhe je Tätigkeit, Schutzcreme vor Arbeitsbeginn, gründliches aber sanftes Abwaschen |
| Umweltfaktoren Neurodermitis | Trockene Heizungsluft, Klimaanlagen, starke Temperaturwechsel | Trockenheit, Schuppung, empfindliche Reaktionen | Luftfeuchte im Blick behalten, lauwarm duschen, Pflege in den Tagesablauf fest einbauen |
| Luftverschmutzung Haut | Verkehrsnahe Wege, Arbeit im Freien an stark befahrenen Straßen | Mehr Irritation, stumpfes Hautgefühl, schnelleres Spannen | Sanfte Abend-Reinigung, Barrierepflege, bei Bedarf Schutzkleidung am Arbeitsplatz |
| Hausstaubmilben Atopie | Schlafzimmer, Polstermöbel, Teppiche bei Sensibilisierung | Reizung über Allergie-Mechanismen, oft mit nächtlichem Juckreiz | Symptome dokumentieren, Maßnahmen gezielt einsetzen, Betttextilien regelmäßig waschen |
Risiken minimieren: Prävention, Hautpflege und Schutzmaßnahmen im Alltag
Neurodermitis vorbeugen heißt vor allem: Schübe seltener und milder machen. Weil die Veranlagung bleibt, zählt der Alltag mehr als einzelne Maßnahmen. Eine konsequente Hautpflege bei Neurodermitis stärkt die Barriere und senkt den Wasserverlust. Das ist die Basis, auf der weitere Schritte wirken.
Im Kern steht die Basistherapie Ekzem mit täglichem Eincremen. Ideal ist eine parfümfreie Creme oder Lotion mit rückfettende Pflege, angepasst an die Jahreszeit: reichhaltiger im Winter, leichter im Sommer. Duschen oder Baden sollte kurz und lauwarm sein, mit milder, seifenfreier Reinigung. Danach die Haut nur tupfen und zeitnah eincremen, damit Feuchtigkeit in der Haut bleibt.
Im nächsten Schritt gilt: Trigger vermeiden, ohne den Alltag zu verengen. Duftstoffarme Wasch- und Pflegeprodukte, weiche Baumwolle statt kratziger Stoffe und ein gutes Schweißmanagement helfen oft spürbar. Bei Hitze rasch umziehen oder kurz abduschen, bei trockener Heizungsluft das Raumklima im Blick behalten. Auch Stress wirkt auf Juckreiz und Schlaf; feste Routinen, Entspannung und Schlafhygiene gehören deshalb dazu.
Ein einfacher Hautschutzplan schützt zudem vor Kratzschäden und Infekten. Nägel kurz halten, kühlen, drücken oder klopfen statt kratzen, und kleine Verletzungen früh versorgen. Wenn sich Rötung, Nässen oder Schmerzen verstärken, ist eine ärztliche Abklärung sinnvoll. Bei wiederkehrenden Schüben hilft ein klarer Therapieplan in der Dermatologie; ein kurzes Tagebuch zu Produkten, Jahreszeit und Auslösern macht Muster sichtbar und verbessert die individuelle Steuerung.
FAQ
Wie bekommt man Neurodermitis?
Neurodermitis entsteht meist durch ein Zusammenspiel aus Veranlagung (Atopie), einer geschwächten Hautbarriere und einer überaktiven Immunreaktion. Dazu kommen individuelle Trigger wie trockene Heizungsluft, Stress, Schwitzen oder Reizstoffe, die Schübe auslösen oder verstärken können.
Ist Neurodermitis ansteckend?
Nein. Neurodermitis ist nicht ansteckend und wird weder durch Hautkontakt noch über Handtücher, Kleidung oder Bettwäsche übertragen. Die Erkrankung hat nichts mit mangelnder Hygiene zu tun.
Was sind typische Symptome der atopischen Dermatitis?
Häufig sind starker Juckreiz, sehr trockene Haut (Xerosis) sowie gerötete, schuppende oder nässende Ekzeme. Durch Kratzen kann die Haut aufreißen, sich verdicken (Lichenifikation) und leichter infizieren.
Woran erkennt man einen akuten Schub?
Ein Schub zeigt sich oft durch plötzlich stärkeren Juckreiz, mehr Rötung und entzündliche Ekzeme. Manchmal nässt die Haut oder brennt deutlich. Zwischen den Schüben bleibt die Haut meist empfindlich und braucht konsequente Basispflege.
Wie unterscheidet sich Neurodermitis von Psoriasis, Kontaktallergie oder Urtikaria?
Psoriasis zeigt oft klar begrenzte Plaques mit silbriger Schuppung, häufig an Streckseiten. Eine Kontaktallergie hängt meist mit einem konkreten Auslöser wie Nickel, Duftstoffen oder Konservierungsstoffen zusammen und wird oft per Epikutantest abgeklärt. Urtikaria verursacht Quaddeln, die meist innerhalb von Stunden verschwinden, statt typischer Ekzeme.
Welche Rolle spielt die Genetik bei Neurodermitis?
Eine familiäre Atopie-Veranlagung erhöht das Risiko deutlich. Neurodermitis tritt in Familien häufiger zusammen mit Heuschnupfen (allergische Rhinitis) und Asthma auf. Bestimmte Hautbarriere-Gene, etwa Filaggrin, können die Haut trockener und durchlässiger machen.
Wie hoch ist das Risiko für Kinder, wenn Eltern betroffen sind?
Das Risiko steigt, wenn ein Elternteil Neurodermitis oder eine andere atopische Erkrankung hat. Wenn beide Eltern betroffen sind, ist die Wahrscheinlichkeit in der Regel noch höher. Eine frühe, parfümfreie Basispflege und ärztliche Begleitung bei ersten Ekzemzeichen können helfen, Schübe besser zu kontrollieren.
Warum ist die Hautbarriere bei Neurodermitis so wichtig?
Eine gestörte Hautschutzfunktion führt zu erhöhtem Wasserverlust (transepidermaler Wasserverlust) und begünstigt Mikro-Risse. Reizstoffe und Allergene können leichter eindringen, was Entzündung und Juckreiz verstärkt. Rückfettende, parfümfreie Emollienzien sind daher ein zentraler Baustein.
Welche Bedeutung hat das Hautmikrobiom, zum Beispiel Staphylococcus aureus?
Bei Neurodermitis kann das Hautmikrobiom aus dem Gleichgewicht geraten. Staphylococcus aureus kommt dann häufiger vor und kann Entzündungen verstärken. Bei gelblichen Krusten, Nässen, zunehmender Rötung oder Schmerzen sollte ärztlich abgeklärt werden, ob eine Superinfektion vorliegt.
Welche Trigger lösen Neurodermitis-Schübe im Alltag häufig aus?
Häufige Trigger sind Duftstoffe, aggressive Tenside, Alkohol in Kosmetik, Haushaltsreiniger, Wolle und mechanische Reibung. Auch Klimawechsel, Kälte, trockene Winterluft, Heizungsluft, Hitze und Schwitzen spielen oft eine Rolle. Stress, Schlafmangel sowie Infekte können Schübe ebenfalls begünstigen.
Welche Rolle spielen Stress und Schlaf bei Neurodermitis?
Stress kann die Entzündungsbereitschaft und das Juckreizempfinden erhöhen. Schlafmangel verschlechtert die Regeneration und fördert nächtliches Kratzen. Entspannungsroutinen, Schlafhygiene und kurze Fingernägel helfen häufig, den Juckreiz-Kratz-Kreislauf zu durchbrechen.
Können Allergien oder Ernährung Neurodermitis verursachen?
Allergien können Schübe verstärken, sind aber nicht bei allen Betroffenen die Hauptursache. IgE-vermittelte Nahrungsmittelallergien sind etwas anderes als unspezifische Unverträglichkeiten. Auch Aeroallergene wie Pollen und Hausstaubmilben können relevant sein, besonders bei saisonalen Beschwerden.
Sind Eliminationsdiäten bei Neurodermitis sinnvoll?
Strenge Diäten ohne klare Diagnose sind meist nicht sinnvoll und können Mangelrisiken erhöhen, besonders bei Kindern. Wenn ein plausibler zeitlicher Zusammenhang besteht, sollte die Abklärung strukturiert über Dermatologie und Allergologie erfolgen. Ein Symptom- und Trigger-Tagebuch kann dabei helfen, Muster zu erkennen.
Unterscheidet sich Neurodermitis bei Babys, Kindern und Erwachsenen?
Ja. Bei Säuglingen sind häufig Gesicht, Kopfhaut und Streckseiten betroffen. Bei Kindern treten Ekzeme oft in den Beugen wie Ellenbeugen und Kniekehlen auf. Bei Erwachsenen sind Hände, Gesicht (auch Lider), Hals und Beugen typisch, und es kann auch als berufsbedingtes Handekzem auftreten.
Was bedeutet es, wenn Neurodermitis erst im Erwachsenenalter beginnt?
Ein später Beginn sollte sorgfältig abgeklärt werden, weil ähnliche Bilder auch durch Kontaktallergie, seborrhoisches Ekzem, Psoriasis oder in manchen Fällen Skabies entstehen können. Wichtig sind eine genaue Produkt- und Arbeitsplatzanamnese sowie eine dermatologische Differenzialdiagnose.
Welche Umwelt- und Berufsrisiken belasten die Haut zusätzlich?
Trockene Innenraumluft, starke Temperaturwechsel und Luftverschmutzung können empfindliche Haut zusätzlich reizen. Im Beruf sind Feuchtarbeit, häufiges Händewaschen, Desinfektionsmittel, okklusive Handschuhe und Chemikalien typische Belastungen. Besonders betroffen sind oft Gesundheitswesen, Gastronomie, Friseurhandwerk, Reinigung, Bau und Lebensmittelverarbeitung.
Wie kann man Neurodermitis-Schübe im Alltag reduzieren?
Wichtig sind regelmäßige Basispflege mit parfümfreien, rückfettenden Cremes, kurze lauwarme Duschen und milde Syndets. Reizstoffe sollten reduziert und das Raumklima angepasst werden, etwa bei trockener Heizungsluft im Winter. Nach Schwitzen hilft sanftes Abduschen und schnelles Eincremen.
Was hilft gegen den Juckreiz, ohne die Haut weiter zu schädigen?
Kühlen, kurz klopfen statt kratzen und konsequentes Eincremen können den Juckreiz spürbar lindern. Kurze Nägel senken das Risiko für Hautverletzungen. Bei starkem oder anhaltendem Juckreiz ist ein abgestimmter Therapieplan in der Dermatologie sinnvoll.
Wann sollte man mit Neurodermitis zum Hautarzt oder zur Hautärztin?
Wenn Ekzeme unklar sind, stark entzündet wirken, nässen, schmerzen oder sich ausbreiten, ist eine dermatologische Abklärung wichtig. Das gilt auch bei Verdacht auf Infektion, bei hoher Belastung im Alltag oder wenn die Behandlung nicht ausreichend wirkt. Eine allergologische Abklärung kann sinnvoll sein, wenn Symptome und Auslöser klar zusammenpassen.