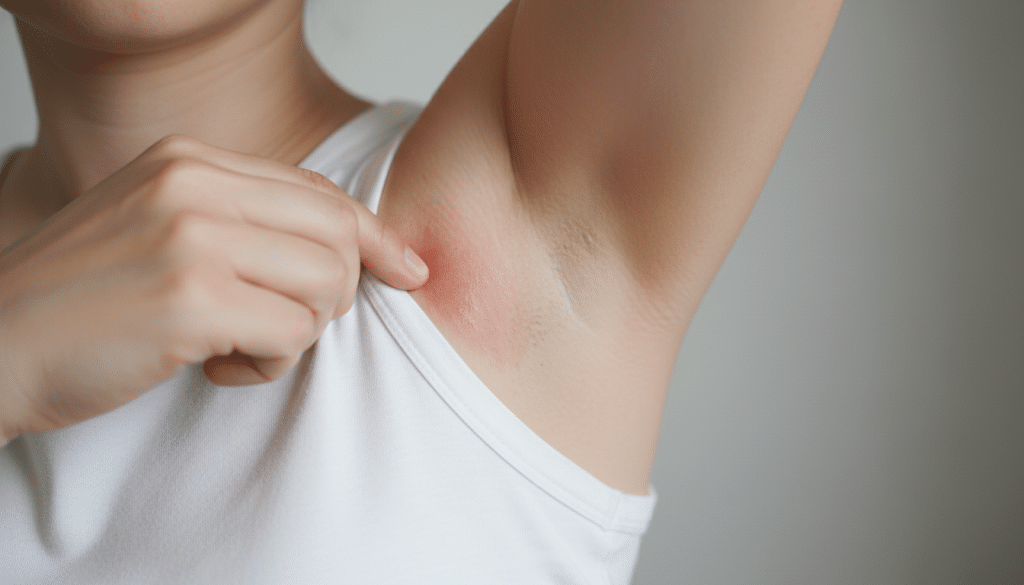
Was ist Psoriasis inversa? Dabei handelt es sich um eine besondere Form der Schuppenflechte, die vor allem dort aufflammt, wo Haut auf Haut liegt. Diese Schuppenflechte in Hautfalten betrifft intertriginöse Areale wie Achseln, Leisten oder die Gesäßfalte. In der Fachsprache wird sie auch Psoriasis intertriginosa genannt.
Typisch für inverse Psoriasis sind glatte, stark gerötete Stellen, oft mit Brennen oder Nässen. Viele erwarten bei Psoriasis feste Schuppen, doch in Hautfalten fehlen sie häufig. Genau das erschwert die Einordnung der Symptome Hautfalten im Alltag.
Hinzu kommt, dass die Beschwerden durch Reibung und Schwitzen stärker werden können. Gerade im Genital- oder Analbereich führt das bei vielen zu Scham und zu spätem Arztbesuch. Auch deshalb wird Psoriasis inversa nicht selten mit Pilz, Intertrigo oder Ekzem verwechselt.
Im weiteren Verlauf geht es darum, wie Dermatologinnen und Dermatologen die Erkrankung sicher erkennen und abgrenzen. Außerdem zeigen wir, welche Behandlung Psoriasis inversa in Deutschland üblicherweise umfasst: von Cremes und Salben über systemische Medikamente bis zu Biologika bei schweren Verläufen. Dazu kommen praktische Tipps für Alltag, Sport und Intimpflege.
Wenn die Rötung in Hautfalten länger als zwei Wochen anhält, sich ausbreitet oder schmerzt, ist eine ärztliche Abklärung sinnvoll. Das gilt besonders, wenn wiederkehrende Symptome Hautfalten trotz Antipilzmitteln nicht besser werden. Eine frühe Diagnose spart oft lange Umwege bei der Behandlung Psoriasis inversa.
Das sind die Top 10 besten Psoriasis Produkte
Überblick: Psoriasis inversa als besondere Form der Schuppenflechte
Psoriasis inversa gilt als besondere Form der Schuppenflechte, weil sie oft anders aussieht und an anderen Stellen auftritt als viele erwarten. In Hautfalten wirken Entzündungen häufig glatt, glänzend und stark gerötet. Genau das macht die Einordnung im Alltag manchmal knifflig.
Definition und Abgrenzung zu anderen Psoriasis-Formen
Für die inverse Psoriasis Definition ist wichtig: Es handelt sich um eine immunvermittelte, entzündliche Hauterkrankung aus dem Spektrum der Psoriasis-Formen. Sie gehört damit zur Psoriasis, zeigt sich aber in Arealen, in denen Schuppen schnell aufweichen oder abgerieben werden.
Im Vergleich Plaque-Psoriasis vs Psoriasis inversa stehen bei der Plaque-Psoriasis meist dicke, silbrig schuppende Plaques an Streckseiten wie Ellenbogen und Knien im Vordergrund. Daneben gibt es weitere Psoriasis-Formen wie die guttata, pustulosa oder erythrodermische Variante, die sich vor allem durch Muster, Ausmaß und Begleitsymptome unterscheiden.
| Merkmal | Plaque-Psoriasis | Psoriasis inversa |
|---|---|---|
| Typische Stellen | Streckseiten, Kopfhaut, Kreuzbeinregion | Hautfalten, unter der Brust, Leisten, Gesäßfalte |
| Erscheinungsbild | Erhabene Plaques mit deutlicher Schuppung | Glatte, feuchte Rötung mit wenig sichtbarer Schuppung |
| Häufige Verwechslungen | Ekzem, Kontaktdermatitis | Intertrigo, Pilzinfektion, irritative Reizung |
| Typische Belastung | Juckreiz, sichtbare Stellen | Brennen, Reibeschmerz, empfindliche Körperregionen |
Warum sie als „inverse“ Psoriasis bezeichnet wird
„Invers“ meint hier die umgekehrte Verteilung: Statt klassischer Areale treten die Herde bevorzugt dort auf, wo Haut auf Haut liegt. Wärme, Schweiß und Reibung verändern das Bild. Dadurch fehlt die starke Schuppung oft, obwohl die Entzündung aktiv ist.
Diese Umkehr zeigt sich nicht nur bei den Stellen, sondern auch beim Eindruck auf den ersten Blick. Was trocken und schuppig erwartet wird, wirkt in Falten eher glatt und wund. Das erklärt, warum Plaque-Psoriasis vs Psoriasis inversa in der Praxis so häufig Thema ist.
Häufigkeit und Relevanz im dermatologischen Alltag
Psoriasis inversa ist insgesamt weniger häufig als die Plaque-Form, spielt in der Dermatologie aber eine große Rolle. Der Grund ist schlicht: Sie wird wegen ihres Aussehens öfter fehlgedeutet. Betroffene berichten zudem häufig über Beschwerden in sehr sensiblen Bereichen, etwa im Genitalbereich, perianal oder unter der Brust.
Viele kommen zuerst in die Hausarztpraxis oder in die Gynäkologie oder Urologie, weil die Beschwerden dort entstehen. Die endgültige Einordnung gelingt dann oft in der Dermatologie, wenn Muster, Verlauf und typische Begleitzeichen der Psoriasis-Formen gezielt geprüft werden.
Was ist Psoriasis inversa?
Psoriasis inversa zeigt sich vor allem dort, wo Haut auf Haut liegt. In Achseln, Leisten oder unter der Brust wirkt der Ausschlag oft anders als an Ellbogen oder Knien. Genau diese Abweichung macht die frühe Einordnung so schwierig.
Wichtig sind die Psoriasis inversa Merkmale: klar begrenzte, empfindliche Plaques, die in den Falten eher glänzen als schuppen. Häufig fällt zuerst eine glatte Rötung Hautfalte auf, die bei Bewegung brennt oder spannt.
Typische Merkmale: glatte, gerötete Areale statt starker Schuppung
In Hautfalten wirkt die Oberfläche meist feucht und glatt, weil Wärme und Reibung die Hornschicht aufweichen. Dadurch entsteht oft nur wenig Schuppung, obwohl die Entzündung aktiv ist. Kleine Einrisse oder leichtes Nässen können dazukommen.
Viele Betroffene beschreiben, dass die Stellen scharf begrenzt sind und beidseitig ähnlich auftreten. Das Muster hilft, Psoriasis inversa Merkmale von anderen Reizungen besser zu unterscheiden, ersetzt aber keine Untersuchung.
Warum Hautfalten ein bevorzugter Entzündungsort sind
In Hautfalten herrscht ein eigenes Mikroklima: warm, feucht und oft abgedeckt durch Kleidung. Diese Okklusion verstärkt Reibung und begünstigt Mikroverletzungen. Bei Psoriasis kann so ein mechanischer Reiz neue Herde anstoßen.
Schweiß, Bewegung und eng anliegende Stoffe erhöhen den Druck auf die Haut. Die Folge ist häufig eine glatte Rötung Hautfalte, die beim Gehen oder Sport besonders auffällt. Auch Deodorants oder Pflegeprodukte können zusätzlich reizen.
Unterschiede zu Ekzem, Intertrigo und Pilzinfektion
Für die Diagnose Abgrenzung schauen Dermatologinnen und Dermatologen auf Rand, Oberfläche, Verlauf und Begleitsymptome. In der Praxis lautet die Frage oft: Ekzem oder Psoriasis? Und ebenso häufig: Pilz oder Psoriasis, weil die Bilder sich in Falten stark ähneln.
| Merkmal | Psoriasis inversa | Ekzem / Intertrigo / Pilz |
|---|---|---|
| Begrenzung | oft klarer Rand, relativ scharf abgegrenzt | Ekzem und Intertrigo eher diffuser; Pilz oft randbetont |
| Oberfläche | glatt, glänzend, in Falten häufig wenig Schuppung | Ekzem eher rau; Intertrigo wund; Candida kann feucht wirken |
| Typische Hinweise | symmetrische Areale, Reibung verschlimmert Beschwerden | Pilz teils mit „Satelliten“-Pusteln; Intertrigo nach Schwitzen/Reibung |
| Diagnosesicherung | klinische Beurteilung, bei Bedarf weitere Tests | bei Verdacht auf Pilz: Abstrich, KOH-Präparat oder Kultur |
Wenn Antipilzmittel nicht helfen oder die Beschwerden immer wiederkommen, lohnt sich eine ärztliche Abklärung. So wird aus dem Verdacht Pilz oder Psoriasis eine klare Einordnung, und die Diagnose Abgrenzung gelingt zielgerichtet. Das ist besonders wichtig, wenn die Haut in Falten schnell wund wird.
Typische Lokalisationen in Hautfalten
Bei Psoriasis inversa liegen die Entzündungen oft dort, wo Haut auf Haut trifft. Diese intertriginöse Areale sind warm, feucht und werden leicht wund. Reibung, Schweiß und enge Kleidung wirken wie ein Dauerreiz.
Darum sehen die Stellen häufig glatt und glänzend aus, statt stark zu schuppen. Auch kleine Risse können entstehen, vor allem wenn die Haut aufquillt. Das macht den Bereich empfindlich für Brennen und Schmerzen.
Achseln, Leisten und Genitalbereich
Eine Psoriasis inversa Achsel fällt im Alltag schnell auf, weil Bewegung und Deo die Haut zusätzlich reizen können. In der Leiste verstärken Gehen, Sport und Schwitzen das Brennen. Viele Betroffene berichten auch über Druckschmerz, wenn Stoff oder Haut aneinander scheuert.
Im Genitalbereich wirkt Psoriasis oft weniger schuppig und wird daher leicht übersehen. Häufig kommt es zu Verwechslungen, etwa mit Pilzinfektionen wie Tinea cruris oder Candida. Auch ein irritatives Ekzem nach Rasur oder durch Duftstoffe kann ähnlich aussehen.
Unter der Brust und in der Bauchfalte
Typisch sind Beschwerden unter der Brust, weil BH-Kanten reiben und Wärme staut. Bei stärkerem Schwitzen kann die Haut nässen und aufweichen. Das erhöht das Risiko für Mazeration und zusätzliche Keime.
Auch die Bauchfalte ist ein häufiger Ort, besonders bei Übergewicht oder bei sitzender Arbeit. Feuchtigkeit bleibt dort lange stehen, und die Haut bekommt weniger Luft. Dadurch können die Ränder empfindlich werden, selbst bei leichter Bewegung.
Gesäßfalte und perianale Region
In der Gesäßfalte führt die Kombination aus Druck, Reibung und Schweiß oft zu anhaltender Rötung. Sitzen kann unangenehm sein, weil die Haut ständig aneinanderliegt. Gleichzeitig können kleine Einrisse stärker brennen als erwartet.
Wenn die Beschwerden perianal auftreten, wird es im Alltag besonders störend. Juckreiz oder Schmerzen beim Stuhlgang werden nicht selten mit Analekzem, Hämorrhoiden-Reizung oder einer Infektion verwechselt. Auch bakterielle Entzündungen können ähnlich starten, vor allem wenn die Haut bereits gereizt ist.
| Region | Warum dort häufig | Typische Alltags-Auslöser | Häufige Verwechslungen | Worauf Betroffene oft achten |
|---|---|---|---|---|
| Psoriasis inversa Achsel | Okklusion durch Hautkontakt, Wärme, Schweiß | Deo, Rasur, enge Shirts, Armbewegung | Irritatives Ekzem, Kontaktreaktion, Candida | Sanfte Reinigung, Duftstoffe meiden, Reibung reduzieren |
| Leiste | Ständige Reibung beim Gehen, feuchte Umgebung | Sport, synthetische Unterwäsche, langes Sitzen | Tinea cruris, Intertrigo, Candida | Atmungsaktive Stoffe, trockene Hautfalten, Wechselkleidung |
| Genital | Dünne, sensible Haut; häufig wenig Schuppung | Reibung, Schweiß, Pflegeprodukte, Intimrasur | Pilz, irritatives Ekzem, bakterielle Reizung | Parfümfreie Produkte, vorsichtige Intimhygiene, frühe Abklärung |
| unter der Brust | Wärme staut sich; Haut liegt eng aufeinander | BH-Reibung, Sommerhitze, nasse Kleidung | Intertrigo, Candida, Kontaktreaktion | Passender BH, Haut trocken halten, Reibungszonen schützen |
| Bauchfalte | Feuchtigkeit bleibt lange; wenig Luftzirkulation | Schwitzen, Gürtelbund, langes Sitzen | Intertrigo, Candida, bakterielle Besiedlung | Hautfalten sanft abtrocknen, lockere Kleidung, Hautbarriere stärken |
| Gesäßfalte | Druck und Reibung; feuchte Umgebung | Sitzen, Sport, eng anliegende Hosen | Ekzem, Pilz, bakterielle Entzündung | Wundscheuern vermeiden, Pausen beim Sitzen, Hautschutz nach Bedarf |
| perianal | Feuchtigkeit und mechanische Reizung im Alltag | Schwitzen, häufiges Wischen, enge Unterwäsche | Analekzem, Hämorrhoiden-bedingte Irritation, Infektionen | Schonende Pflege, Reizstoffe reduzieren, Symptome ernst nehmen |
Wie sieht Psoriasis inversa aus? Symptome und Beschwerden
In Hautfalten zeigt sich Psoriasis oft anders als an Ellbogen oder Knien. Die Stellen wirken glatt, stark gerötet und manchmal glänzend. Typisch sind Psoriasis inversa Symptome, die im Alltag leicht mit Wundsein verwechselt werden.
Gerade weil die Areale eng aneinanderliegen, staut sich Feuchtigkeit. Das kann eine nässende Rötung begünstigen und die Haut weich machen. Viele Betroffene spüren dabei ein Brennen Hautfalte, das schon bei kleinen Bewegungen auffällt.
Rötung, Nässen, Brennen und Juckreiz
Die Entzündung sitzt meist scharf begrenzt in Leisten, Achseln, unter der Brust oder in der Gesäßfalte. Häufig kommen Juckreiz und ein stechendes Brennen hinzu, besonders nach dem Duschen oder bei Wärme. Wird die Haut zusätzlich aufgeweicht, kann sie empfindlich riechen; das ist eher ein Warnhinweis auf eine mögliche Zusatzinfektion.
Wichtig ist: Das Aussehen kann von Tag zu Tag schwanken. Mal dominiert die nässende Rötung, mal steht der Juckreiz im Vordergrund. Wer unsicher ist, sollte die Veränderungen fachärztlich abklären lassen, statt nur zu pudern oder zu desinfizieren.
Schmerz durch Reibung, Schwitzen und Mikroverletzungen
Schmerzen durch Reibung entstehen vor allem dort, wo Haut auf Haut liegt oder Stoff scheuert. Schwitzen verstärkt die Reizung und macht die Oberfläche noch anfälliger. Schon kurze Wege, Treppen oder langes Sitzen können dann spürbar werden.
Hinzu kommen kleine Einrisse und Mikroverletzungen, die beim Abtrocknen oder durch enge Kleidung entstehen. Diese Stellen brennen, können nässen und werden beim Bewegen wieder aufgezogen. Viele merken eine Verschlechterung bei Sport, Hitze und okklusiver Unterwäsche.
Einfluss auf Sexualität, Sport und Alltag
Wenn die Entzündung im Intimbereich sitzt, geht es oft nicht nur um Haut, sondern auch um Scham und Nähe. Schmerzen durch Reibung können Sexualität einschränken, obwohl die Erkrankung nicht ansteckend ist. Gleichzeitig ist es sinnvoll, mögliche Infektionen ärztlich auszuschließen, damit die Beschwerden nicht unnötig anhalten.
Im Alltag belasten nächtlicher Juckreiz, Wundgefühl und der Zeitaufwand für Pflege viele Betroffene. Sport wird gemieden, obwohl Bewegung grundsätzlich gut tut, weil Schweiß und Scheuern Angst machen. All das kann die Lebensqualität deutlich drücken, selbst wenn die betroffenen Flächen klein wirken.
| Beschwerde | Typisches Gefühl | Häufige Auslöser im Alltag | Woran man zusätzlich denken sollte |
|---|---|---|---|
| nässende Rötung | feucht, wund, empfindlich | Wärme, langes Sitzen, schlecht trocknende Kleidung | Bei starkem Geruch oder zunehmendem Nässen: Zusatzinfektion abklären |
| Brennen Hautfalte | stechend oder brennend bei Bewegung | Duschen, Schwitzen, Reibung von Stoff | Sanfte Reinigung und sorgfältiges Trocknen sind oft entscheidend |
| Juckreiz | kribbelnd bis quälend, oft abends | Hitze, Stress, Schwitzen, mechanische Reizung | Kratzen fördert Mikroverletzungen und verlängert die Entzündung |
| Schmerzen durch Reibung | Wundschmerz, Ziehen, Brennen | Gehen in der Leiste, Sport, enge Unterwäsche | Fissuren können sehr schmerzhaft sein und sollten mitbeurteilt werden |
Ursachen und Risikofaktoren: Genetik, Immunsystem und Auslöser
Die Psoriasis inversa Ursachen sind meist ein Mix aus Veranlagung und Auslösern im Alltag. Viele Betroffene merken: Es ist nicht nur ein „Hautthema“, sondern hängt oft mit Entzündung im ganzen Körper zusammen. In Hautfalten kommen dann Feuchtigkeit und Reize hinzu, die die Stellen besonders empfindlich machen.
Autoimmun- und Entzündungsprozesse bei Psoriasis
Bei Psoriasis arbeitet die Abwehr fehlgeleitet. Das Immunsystem Psoriasis kann Entzündungsbotenstoffe verstärkt aktivieren, obwohl keine Gefahr besteht. Dadurch erneuert sich die Haut zu schnell, und es entstehen gerötete, entzündete Areale.
Wichtig ist auch der Systembezug: Entzündung kann den gesamten Organismus betreffen und sich dann an der Haut zeigen. In den warmen, engen Zonen der Hautfalten fällt es der Haut schwer, zur Ruhe zu kommen.
Trigger: Stress, Infekte, Medikamente und Hautreizung
Schübe beginnen oft nach einer Belastungsphase. Trigger Stress Infekt Medikamente sind typische Stichworte, weil Stress die Abwehr beeinflussen kann und Infekte das Immunsystem zusätzlich anstoßen. Bestimmte Arzneien können bei manchen Menschen Psoriasis verschlechtern, etwa Lithium, Betablocker oder antimalarische Wirkstoffe.
Auch Reibung und chemische Reize spielen eine Rolle: Rasur, Intimrasur, stark parfümierte Deos oder scheuernde Nähte können die Hautbarriere schwächen. Ein Symptomtagebuch hilft, Muster zu erkennen, zum Beispiel wann neue Pflegeprodukte, Sport oder ein Infekt vorausgingen.
| Auslöser im Alltag | Typische Situation | Was Betroffene oft beobachten | Praktischer Ansatz |
|---|---|---|---|
| Psychische Belastung | Prüfungen, Schlafmangel, Dauerstress | Rötung nimmt zu, Brennen in Hautfalten | Pausen einplanen, Schlafrhythmus stabil halten, Tagebuch führen |
| Infekte | Erkältung, Mandelentzündung, grippaler Infekt | Schub wenige Tage bis Wochen später | Frühzeitig ärztlich abklären lassen, Verlauf notieren |
| Medikamente | Therapie mit Betablockern, Lithium, Antimalariamitteln | Langsame Verschlechterung oder neue Stellen | Nicht eigenmächtig absetzen, Wechselwirkung mit Arzt besprechen |
| Mechanische Reizung | Enge Kleidung, Sport, häufiges Rasieren | Mikroverletzungen, Nässen, mehr Schmerz | Weiche, atmungsaktive Stoffe wählen, Reibung reduzieren |
Risikofaktoren: Übergewicht, starkes Schwitzen und Reibung
Ein wichtiger Punkt ist Übergewicht Hautfalten: Mehr Hautfalten bedeuten oft mehr Feuchtigkeit, weniger Luft und damit mehr Reizfläche. Das kann Entzündung leichter „am Laufen halten“, besonders an Leiste, unter der Brust oder in der Bauchfalte.
Auch Schwitzen Reibung verstärken das Problem, etwa bei Hitze, Sport oder okklusiver Kleidung. Wer stark schwitzt, hat häufiger aufgeweichte Haut, und kleine Scheuerstellen entstehen schneller. Rauchen gilt zudem allgemein als Risikofaktor bei Psoriasis und kann Entzündung fördern.
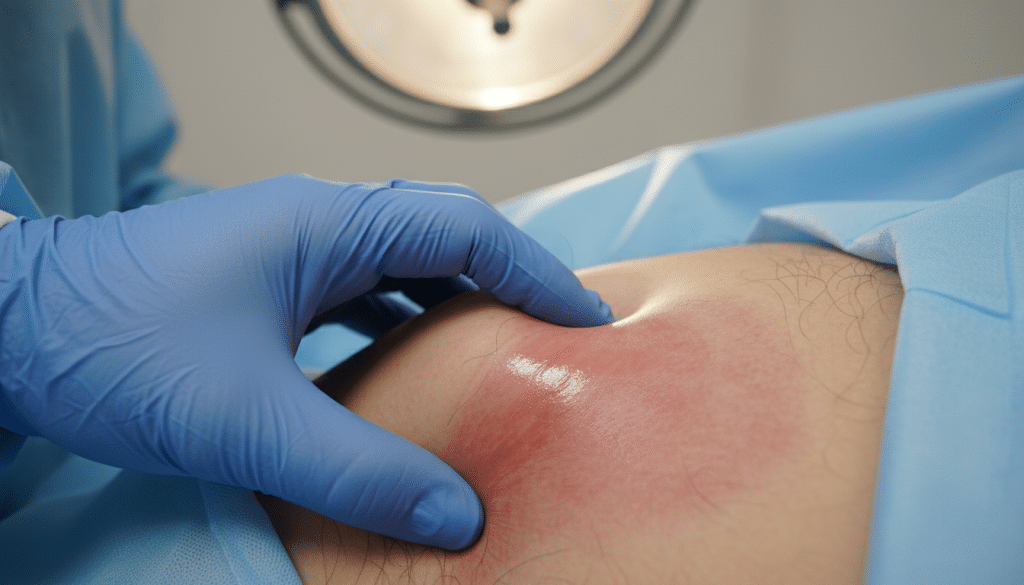
Diagnose in der Dermatologie: So wird die Erkrankung erkannt
Eine Psoriasis inversa Diagnose beginnt meist mit einer genauen Dermatologe Untersuchung. Dabei zählt nicht nur, wie die Haut heute aussieht, sondern auch, wie lange die Stellen schon da sind. Viele Betroffene berichten von Rückfällen, Reibung, Schwitzen oder Stress als Auslöser.
Wichtig sind auch Hinweise neben den Hautfalten: Veränderungen an den Nägeln, Schuppen an der Kopfhaut oder klassische Plaques an Ellbogen und Knien. Ebenso werden Gelenkschmerzen erfragt, weil sie zu einer Psoriasis-Arthritis passen können. So entsteht ein Gesamtbild, das die Einordnung erleichtert.
Bei der Blickdiagnostik achtet die Ärztin oder der Arzt auf scharf begrenzte, rote Areale in den Falten, oft mit wenig Schuppung. Gleichzeitig werden Mazeration, kleine Einrisse und mögliche Zeichen einer Sekundärinfektion beurteilt. Genau hier ist die Differenzialdiagnose Hautfalte entscheidend, weil Pilz, Intertrigo oder bakterielle Ursachen ähnlich wirken können.
Wenn der Befund unklar ist oder eine Behandlung nicht greift, hilft ein Abstrich Pilztest. Dabei können KOH-Präparat und Kultur klären, ob Candida oder Dermatophyten beteiligt sind. Bei Verdacht auf Erythrasma kann zusätzlich eine Untersuchung mit Wood-Licht sinnvoll sein.
Bei atypischem Verlauf, starken Beschwerden oder Therapieresistenz kann eine Hautbiopsie erwogen werden. Sie dient dazu, das entzündliche Muster im Gewebe einzuordnen und andere Erkrankungen auszuschließen. Das Ziel bleibt, unnötige Therapien zu vermeiden und die empfindlichen Areale passend zu versorgen.
Je nach Lokalisation kann eine dermatologische Mitbetreuung ergänzt werden, etwa im Genital- oder Analbereich. Dann arbeiten Dermatologie, Gynäkologie, Urologie oder Proktologie oft eng zusammen. So lässt sich die Differenzialdiagnose Hautfalte strukturiert und ohne Zeitverlust angehen.
| Schritt in der Dermatologe Untersuchung | Was wird geprüft? | Typischer Nutzen für die Psoriasis inversa Diagnose |
|---|---|---|
| Anamnese | Dauer, Rezidive, Trigger, Familienanamnese, Nagel- und Kopfhautzeichen, Gelenkbeschwerden | Ordnet Symptome ein und lenkt den Blick auf Begleitzeichen der Psoriasis |
| Inspektion der Hautfalten | Ränder der Rötung, Glanz, Mazeration, Fissuren, Nässen, Geruch | Hilft, psoriatische Plaques von Reizungen und Infektionen abzugrenzen |
| Differenzialdiagnose Hautfalte | Abgleich mit Intertrigo, Pilzbefall, Erythrasma, Kontaktdermatitis | Verhindert Fehlbehandlungen durch reine „Trial-and-Error“-Therapie |
| Abstrich Pilztest | KOH-Schnelltest, Kultur bei Bedarf | Klärt Pilzbeteiligung, vor allem bei unklarem Bild oder fehlendem Ansprechen |
| Zusatzdiagnostik | Wood-Licht bei Verdacht auf Erythrasma | Unterstützt die Einordnung, wenn bakterielle Ursachen mitspielen könnten |
| Hautbiopsie | Gewebeprobe bei atypischem Verlauf oder Therapieresistenz | Stützt die Diagnose, wenn klinische Zeichen nicht eindeutig sind |
Wichtige Differenzialdiagnosen: Pilz, Intertrigo und bakterielle Infektionen
In Hautfalten können Rötung, Brennen und Nässen sehr ähnlich wirken. Genau hier entsteht oft die Frage: Psoriasis inversa oder Pilz? Weil Mischbilder möglich sind, wird in der Praxis häufig nicht nur „hingeschaut“, sondern auch gezielt getestet.
Candida und Dermatophyten: warum Verwechslungen häufig sind
Bei Candida Intertrigo sieht man oft eine feuchte, glänzende Rötung mit kleinen „Satelliten“ am Rand. Typisch sind außerdem Brennen und ein wundes Gefühl, besonders nach Schwitzen. Begünstigend wirken zum Beispiel Wärme, enge Kleidung, Diabetes oder eine geschwächte Abwehr.
Das sind die neuesten Psoriasis Produkte
Bei Dermatophyten Leiste fällt eher eine randbetonte Ausbreitung auf, teils ringförmig und mit stärkerer Randaktivität. Sicherer wird die Abgrenzung durch mykologische Diagnostik, etwa Abstrich oder Hautschuppen für Mikroskopie und Kultur. Dass Antipilzmittel manchmal kurz „helfen“, kann auch an beruhigender Pflege liegen, während die Entzündung bei Psoriasis später wieder aufflammt.
Intertrigo durch Feuchtigkeit und Reibung
Intertrigo ist meist eine Reizreaktion: Haut liegt auf Haut, dazu kommt Schweiß. Die Rötung ist oft flächig und diffus, ohne klaren Rand. Häufig steht das Brennen im Vordergrund, und die Stelle fühlt sich roh an.
Wichtig ist: Intertrigo kann sich leicht sekundär verändern. Dann siedeln sich Hefen oder Bakterien an, und das Bild wirkt plötzlich „infektiös“, obwohl es als Reibungsschaden begonnen hat. Deshalb prüfen Dermatologinnen und Dermatologen bei Bedarf mehrere Ursachen parallel.
Erythrasma und andere bakterielle Hautinfektionen
Erythrasma entsteht häufig durch Corynebacterium minutissimum und zeigt sich in Falten oft bräunlich-rot und eher fein schuppend. Ein praktischer Hinweis ist Erythrasma Wood-Licht: Unter der Wood-Lampe kann die betroffene Haut korallenrot fluoreszieren. Das ersetzt keine Untersuchung, kann aber die Richtung für die Diagnostik vorgeben.
Daneben gibt es die bakterielle Infektion Hautfalte als Superinfektion, zum Beispiel mit Nässen, Krusten oder einem unangenehmen Geruch. Auch Follikulitis in der Leiste oder eine Impetiginisierung können das Bild verändern. Darum werden je nach Befund Abstriche, Pilztests und die gesamte Hautsituation zusammen bewertet.
| Verdacht | Typischer Eindruck in der Falte | Hinweise bei der Untersuchung | Häufige Diagnostik |
|---|---|---|---|
| Psoriasis inversa oder Pilz | Glatte Rötung, oft symmetrisch, wenig Schuppen | Reiz durch Reibung, wiederkehrende Schübe, weitere Psoriasis-Zeichen möglich | Anamnese, Ganzkörperblick, bei Zweifel Pilztest zum Ausschluss |
| Candida Intertrigo | Feucht-glänzend, wund, teils nässend | Satellitenläsionen am Rand, verstärkt nach Wärme und Schwitzen | Abstrich, Mikroskopie, Kultur bei Bedarf |
| Dermatophyten Leiste | Randbetont, teils ringförmig, eher trockener Rand | Deutlichere Begrenzung, Ausbreitung entlang des Randes | Hautschuppenpräparat, Kultur, ggf. PCR je nach Praxis |
| Erythrasma Wood-Licht | Bräunlich-rote Areale, fein schuppend | Korallenrote Fluoreszenz möglich, oft in warmen Falten | Wood-Licht, Abstrich zur Abgrenzung, klinische Beurteilung |
| bakterielle Infektion Hautfalte | Nässen, Krusten, Geruch oder schmerzhafte Stellen | Superinfektion auf gereizter Haut, teils Pusteln oder Follikelbezug | Bakterienabstrich, Entzündungszeichen beurteilen, Verlaufskontrolle |
Behandlung: Salben, Cremes und lokale Therapieoptionen
In Hautfalten gilt: so wirksam wie nötig, so schonend wie möglich. Wärme und Reibung erhöhen die Aufnahme von Wirkstoffen. Darum wird die Psoriasis inversa Behandlung Creme meist in kurzen Phasen geplant und eng an die betroffene Stelle angepasst.
Topische Kortikosteroide: Nutzen, richtige Anwendung, Risiken
Kortikosteroide bremsen die Entzündung oft schnell und lindern Juckreiz. Gerade bei Kortison Hautfalte ist die richtige Stärke entscheidend, weil die Haut dort dünner ist. Häufig sind kurze Intervalle sinnvoll, danach wird reduziert oder auf Abstandstherapie umgestellt.
Bei zu langer oder zu starker Anwendung steigt das Risiko für Hautatrophie, feine Äderchen und Dehnungsstreifen. Auch ein Rebound kann auftreten, wenn abrupt abgesetzt wird. In Hautfalten begünstigt Okklusion diese Effekte, daher ist ärztliche Steuerung besonders wichtig.
Calcineurin-Inhibitoren als Alternative in sensiblen Arealen
Tacrolimus Pimecrolimus können eine steroid-sparende Option sein, vor allem im Genitalbereich oder in sehr empfindlichen Falten. Sie eignen sich oft für längere Phasen, wenn die akute Entzündung abgeklungen ist. Zu Beginn kann ein Brennen auftreten, das bei vielen nach wenigen Tagen nachlässt.
Auch hier zählt eine klare Anwendung nach Verordnung, mit Blick auf Hautgefühl, Rötung und Nässen. Wenn sich das Bild verändert oder Schmerzen zunehmen, sollte die Diagnose erneut geprüft werden. Antimykotika oder Antiseptika gehören nur dazu, wenn ein Verdacht oder Nachweis für eine Infektion besteht.
Pflege, Barriereschutz und geeignete Emollienzien
Eine ruhige Basispflege stabilisiert die Barriere und senkt Reizungen durch Schweiß. Emollienzien Hautpflege sollte duftstoffarm sein und wenig Alkohol enthalten. Dünn auftragen reicht meist, damit die Haut nicht „zugeklebt“ wirkt.
Gegen Wundreiben hilft ein gezielter Barriereschutz Zinkoxid, etwa als leichte Paste oder Schutzcreme, passend zur Region. Wichtig ist, Feuchtigkeit nicht einzuschließen: sanft trocken tupfen, bei Bedarf Föhn auf Kaltstufe, und verschwitzte Kleidung zügig wechseln. So bleibt die Haut besser kontrollierbar, auch wenn die Psoriasis inversa Behandlung Creme gerade pausiert.
| Option | Typischer Nutzen in Hautfalten | Worauf im Alltag achten | Häufige Stolpersteine |
|---|---|---|---|
| Topische Kortikosteroide | Schnelle Entzündungshemmung, weniger Juckreiz und Brennen | Kurz anwenden, geeignete Wirkstärke wählen, schrittweise reduzieren | Kortison Hautfalte zu lange oder zu stark: Atrophie, Striae, Rebound |
| Tacrolimus Pimecrolimus | Steroid-sparend, oft gut für empfindliche Areale und Erhaltung | Dünn auftragen, Anfangsbrennen einplanen, Verlauf beobachten | Zu frühes Absetzen wegen Brennen; Anwendung ohne klare Diagnose |
| Emollienzien Hautpflege | Stärkt die Hautbarriere, reduziert Trockenheit und Mikroreizungen | Duftstoffarm wählen, regelmäßig in kleinen Mengen nutzen | Zu fettige Produkte können in Falten schmieren und Reibung erhöhen |
| Barriereschutz Zinkoxid | Schutz vor Reibung und Feuchtigkeit, weniger Aufweichen der Haut | Dünn als Schutzfilm, Fokus auf Reibezonen, sauber entfernen | Zu dicke Schicht kann okklusiv wirken und Nässen verstärken |
Systemische Therapien und moderne Biologika bei schweren Verläufen
Wenn Psoriasis inversa in Hautfalten immer wieder aufflammt, reicht eine lokale Pflege oft nicht aus. Auch kleine, aber sehr schmerzhafte Areale im Genital- oder Leistenbereich können den Alltag stark belasten. In solchen Fällen kann eine systemische Therapie Psoriasis inversa medizinisch sinnvoll sein, selbst wenn die betroffene Fläche insgesamt gering wirkt.
Wann eine systemische Behandlung sinnvoll ist
Eine systemische Behandlung kommt infrage, wenn Salben und Cremes trotz korrekter Anwendung nicht stabil helfen. Weitere Gründe sind häufige Rezidive, starke Entzündung, deutlicher Schlaf- oder Sexualitätsverlust sowie Psoriasis-Arthritis. Auch Reibung, Schwitzen und Mikrorisse in den Falten können die Krankheitslast erhöhen und den Schritt zur Systemtherapie begründen.
Wichtig ist ein realistischer Rahmen: Ziel ist eine gute Kontrolle der Entzündung, nicht eine „Heilung“. Meist braucht es eine Langzeitstrategie mit regelmäßigen Terminen, Triggerkontrolle und verlässlicher Einnahme.
Klassische Systemtherapien und ihre Einsatzgebiete
Zu den bewährten Optionen zählen Methotrexat Fumarsäure (als zentrale Stichworte für die häufig genutzten Wirkprinzipien) sowie weitere klassische Medikamente wie Ciclosporin oder Acitretin. Welche Therapie passt, hängt von Schweregrad, Begleiterkrankungen und der bisherigen Behandlung ab. In Deutschland orientiert sich die Auswahl eng an der Leitlinie Psoriasis und an individuellen Risiken.
Bei allen klassischen Systemtherapien sind Kontrollen Pflicht. Dazu gehören Blutwerte, Leber- und Nierenfunktion sowie je nach Wirkstoff Blutdruck und weitere Parameter. So lassen sich Wirkung und Sicherheit im Alltag gut steuern.
| Therapiegruppe | Typische Einsatzlogik | Wichtige Kontrollen in der Praxis | Besonderheit bei Hautfalten/Genitalbereich |
|---|---|---|---|
| Klassische Systemtherapien (z. B. Methotrexat, Dimethylfumarat) | Wenn lokale Therapie nicht reicht, bei wiederkehrenden Schüben oder zusätzlicher Gelenkbeteiligung | Blutbild, Leberwerte, Nierenwerte; regelmäßige ärztliche Verlaufskontrolle | Kann sinnvoll sein, wenn wenige Areale extrem schmerzhaft sind und Reibung die Entzündung antreibt |
| Kurzfristig stärker immunsuppressiv (z. B. Ciclosporin) | Eher bei ausgeprägter Aktivität, wenn schnelle Kontrolle nötig ist und andere Optionen nicht passen | Blutdruck, Nierenwerte, Medikamenteninteraktionen, Verlauf der Entzündungszeichen | Hilfreich, wenn akute Entzündung in Falten stark brennt und Alltag massiv einschränkt |
| Retinoide (z. B. Acitretin) | Bei ausgewählten Verläufen, teils als Alternative je nach Profil und Begleitfaktoren | Leberwerte, Blutfette, klinische Kontrolle von Haut- und Schleimhauttrockenheit | In sensiblen Arealen wird die Verträglichkeit besonders eng beobachtet |
| Biologika und zielgerichtete Therapien | Bei moderater bis schwerer Krankheitslast, nach Vorbehandlungen oder bei klarer Entzündungsaktivität | Screening auf Infektionen vor Start, dann regelmäßige Verlaufskontrollen nach Plan | Kann die Entzündung in intertriginösen Bereichen deutlich senken, auch wenn die Fläche klein ist |
Biologika und zielgerichtete Therapien: Wirkprinzip und Auswahl
Moderne Biologika Psoriasis setzen gezielt an Botenstoffen der Entzündung an. Häufig geht es um IL-17 IL-23 TNF, also Signalwege, die die überschießende Immunreaktion in der Haut mit antreiben. Durch die Blockade dieser Pfade kann die Entzündungsaktivität abnehmen, Rötung und Brennen werden oft besser steuerbar.
Welche Substanz gewählt wird, hängt von Schweregrad, Begleiterkrankungen, Vorbehandlungen und dem Sicherheitsprofil ab. Vor Beginn stehen in der Regel ein Infektions-Screening und eine saubere Basisdiagnostik, danach strukturierte Kontrollen. Auch hier gilt: Die Leitlinie Psoriasis bietet den Rahmen, die Entscheidung fällt im Gespräch mit der Dermatologie.
Alltagstipps bei Psoriasis inversa: Hygiene, Kleidung und Hautschutz
Gute Alltagstipps Psoriasis inversa starten oft im Bad: Reinigen Sie die betroffenen Stellen mit pH-hautneutralen, parfümfreien Waschlotionen. Verzichten Sie auf starkes Schrubben, denn das reizt die Haut zusätzlich. Trocknen Sie Hautfalten danach sorgfältig, aber sanft ab.
Nach Sport oder viel Bewegung hilft es, zeitnah zu duschen und sofort trockene Wäsche anzuziehen. So lässt sich Schwitzen reduzieren, bevor es zu Brennen oder Nässen kommt. Auch ein kurzes Abtupfen unterwegs kann reichen, wenn kein Duschen möglich ist.
Bei Kleidung Hautfalten zählen Material und Schnitt mehr als Mode. Atmungsaktive Baumwolle oder Funktionsstoffe, die Feuchtigkeit nach außen leiten, sind meist angenehmer. Achten Sie auf eine lockere Passform und auf weiche, flache Nähte, damit weniger Druck entsteht.
Beim Sport kann Kompressionswäsche sinnvoll sein, wenn sie scheuertemmernd wirkt und die Bewegung glättet. Wenn sie Wärme staut oder die Haut aufweicht, ist sie eher nachteilig. Testen Sie es an einem ruhigen Tag und beobachten Sie die Haut.
| Alltagssituation | Was hilft konkret | Worauf achten |
|---|---|---|
| Morgendliche Pflege | pH-neutrale, parfümfreie Reinigung; sanftes Abtrocknen in Hautfalten | Nicht rubbeln; Handtuch regelmäßig wechseln |
| Arbeitstag mit Wärme | Wechselshirt oder Unterwäsche dabeihaben, um Schwitzen reduzieren zu können | Feuchte Kleidung nicht lange tragen; Reibezonen früh entlasten |
| Sport und Bewegung | Feuchtigkeitsableitende Kleidung Hautfalten; danach schnell duschen | Kompression nur, wenn sie nicht okklusiv wirkt |
| Reibung in Leiste oder unter der Brust | Barriereprodukte als Hautschutz Reibung, dünn aufgetragen | Zu dicke Schichten können schmieren und erneut scheuern |
| Achseln und Intimbereich | Sanfte Intimhygiene Psoriasis ohne Duftstoffe; milde, kurze Reinigung | Vorsicht mit Deos, Intimsprays und aggressiver Rasur |
Gegen Reibung kann ein dünner Schutzfilm helfen, etwa als Anti-Chafing-Barriere. Puder wird teils gut vertragen, kann aber klumpen und Feuchtigkeit binden. Nutzen Sie es daher sparsam und nur, wenn die Haut dabei ruhig bleibt.
Im Achsel- und Genitalbereich lohnt sich ein kritischer Blick auf Produkte. Deos, Intimsprays oder stark alkoholhaltige Lösungen brennen oft und können Kontaktreaktionen fördern. Ein kurzes Produkttagebuch kann zeigen, ob ein bestimmtes Produkt Schübe triggert.
Manche Warnzeichen sollten Sie ernst nehmen: starke Schmerzen, Fieber, Eiter, übler Geruch oder eine rasche Ausbreitung. Auch wenn eine verordnete Therapie nach einigen Tagen gar nicht greift, ist ärztlicher Rat sinnvoll. So lassen sich Infektionen oder Verwechslungen mit anderen Hautproblemen früh abklären.
Verlauf, Komplikationen und Lebensqualität
Der Verlauf Psoriasis inversa ist meist chronisch-rezidivierend. Es gibt Schübe mit starker Rötung und Phasen, in denen die Haut ruhiger wirkt. Eine passende Erhaltungstherapie hilft, Rückfälle zu bremsen. Wichtig ist auch, Trigger wie Reibung, Schweiß und Stress früh zu erkennen.
In Hautfalten steigt das Risiko für Komplikationen Hautfalten, weil Feuchtigkeit und Wärme die Haut aufweichen. Das kann zu schmerzhaften Fissuren und wiederkehrender Mazeration führen. Kommt eine Sekundärinfektion hinzu, sind Pilze oder Bakterien oft der Auslöser. Auch zu starkes oder zu langes Kortison in Falten kann die Haut reizen und die Barriere schwächen.
Psoriasis ist mehr als ein Hautthema, denn eine Chronische Entzündung kann den ganzen Körper betreffen. Ein Psoriasis Arthritis Hinweis sind neue Gelenkschmerzen, Morgensteifigkeit oder geschwollene Finger und Zehen. Dann ist eine ärztliche Abklärung sinnvoll. Auch metabolische Risikofaktoren wie Übergewicht können den Verlauf beeinflussen.
Für viele Betroffene leidet die Lebensqualität Schuppenflechte, besonders bei Befall im Intimbereich. Scham, Schlafprobleme und Einschränkungen bei Sport oder Sexualität sind häufig. Strukturierte Betreuung, verlässliche Aufklärung und bei Bedarf psychosoziale Unterstützung entlasten spürbar. Mit korrekter Diagnose, passender Therapie, guter Pflege und konsequenter Kontrolle ist eine stabile Symptomkontrolle oft erreichbar.
FAQ
Was ist Psoriasis inversa?
Psoriasis inversa ist eine besondere Form der Schuppenflechte, die vor allem in Hautfalten auftritt. Typisch sind glatte, scharf begrenzte Rötungen in intertriginösen Arealen wie Leisten, Achseln oder unter der Brust. Weil die Haut dort feucht ist, zeigt sich oft weniger Schuppung als bei Plaque-Psoriasis.
Warum heißt sie „inverse“ Psoriasis?
„Invers“ beschreibt die umgekehrte Lokalisation. Statt an klassischen Stellen wie Ellenbogen und Knien entstehen die Entzündungen in Hautfalten. Dort verändern Wärme, Okklusion und Reibung auch das Erscheinungsbild, weshalb die Plaques häufig glänzend und kaum schuppig wirken.
Woran erkenne ich Psoriasis inversa in Hautfalten?
Häufig sieht man intensiv rote, glatte Areale mit klaren Rändern. Brennen, Juckreiz, Nässen oder schmerzhafte Fissuren können dazukommen. In sensiblen Bereichen wie Genitalregion oder perianal wirkt die Psoriasis oft „anders“ als erwartet.
Welche Körperstellen sind besonders oft betroffen?
Häufig sind Achseln, Leisten und der Genitalbereich. Ebenfalls typisch sind Bereiche unter der Brust, in der Bauchfalte sowie die Gesäßfalte. In diesen Zonen fördern Schweiß und Reibung Entzündungen.
Wird Psoriasis inversa oft mit Pilz oder Intertrigo verwechselt?
Ja, das passiert häufig. Candida-Infektionen, Tinea cruris oder ein irritatives Intertrigo sehen in Hautfalten ähnlich aus. Wenn Antimykotika ohne Pilznachweis nicht dauerhaft helfen, sollte eine dermatologische Abklärung erfolgen.
Wie unterscheidet die Dermatologie Psoriasis inversa von Candida oder Dermatophyten?
Ärztinnen und Ärzte achten auf die typische Begrenzung und das Muster der Rötung. Bei unklaren Befunden werden oft Abstrich, KOH-Präparat oder Kultur gemacht, um Pilze sicher nachzuweisen oder auszuschließen. Bei Verdacht auf Erythrasma kann auch Wood-Licht eingesetzt werden.
Kann Psoriasis inversa gleichzeitig mit einer Infektion auftreten?
Ja, Mischbilder sind möglich. Durch Mazeration und Mikroverletzungen können sich zusätzlich Pilze oder Bakterien ansiedeln. Dann braucht es oft eine kombinierte Therapie, abgestimmt auf Befund und Tests.
Welche Beschwerden sind typisch – und wann wird es kritisch?
Typisch sind Rötung, Brennen, Juckreiz und Schmerz bei Bewegung oder Schwitzen. Warnzeichen sind Eiter, übler Geruch, Fieber, rasche Ausbreitung oder starke Schmerzen. Auch wenn eine verordnete Therapie nicht wirkt, ist eine Kontrolle sinnvoll.
Welche Ursachen hat Psoriasis inversa?
Es handelt sich um eine chronisch-entzündliche, immunvermittelte Erkrankung mit genetischer Veranlagung. Die fehlgeleitete Immunantwort verstärkt Entzündung und beschleunigt die Hauterneuerung. Psoriasis ist damit nicht nur ein reines „Hautproblem“, sondern kann systemische Entzündungsprozesse spiegeln.
Welche Trigger können Schübe auslösen oder verschlimmern?
Häufige Trigger sind Stress, Infekte und mechanische Reizung, etwa durch scheuernde Kleidung oder Rasur. Auch Medikamente wie Lithium oder Betablocker können bei manchen Menschen die Psoriasis verschlechtern. Ein Symptomtagebuch hilft, persönliche Auslöser zu erkennen.
Welche Risikofaktoren spielen bei Psoriasis inversa eine Rolle?
Übergewicht kann das Risiko erhöhen, weil mehr Hautfalten, Reibung und Feuchtigkeit entstehen. Starkes Schwitzen, Hyperhidrose und okklusive Kleidung wirken ebenfalls ungünstig. Auch Rauchen gilt allgemein als Risikofaktor im Psoriasis-Spektrum.
Welche lokale Behandlung ist in Hautfalten üblich?
Häufig kommen topische Kortikosteroide zum Einsatz, meist kurzzeitig und mit passender Wirkstärke für intertriginöse Areale. Zusätzlich werden milde, duftstoffarme Emollienzien und Barriereschutz genutzt, um Reibung zu reduzieren. Wichtig ist eine ärztlich gesteuerte Anwendung, weil die Wirkstoffaufnahme in Hautfalten erhöht sein kann.
Sind Calcineurin-Inhibitoren wie Tacrolimus eine Option?
Ja, Tacrolimus und Pimecrolimus werden oft als steroid-sparende Alternative in sensiblen Zonen eingesetzt, zum Beispiel im Genitalbereich. Zu Beginn kann ein Brennen auftreten, das meist nachlässt. Die Anwendung sollte ärztlich begleitet werden.
Welche Risiken hat Kortison in Hautfalten?
Bei zu starker oder zu langer Anwendung kann es zu Hautatrophie, Striae oder Teleangiektasien kommen. In Hautfalten steigt das Risiko durch Okklusion und Feuchtigkeit. Deshalb sind kurze Intervalle, Ausschleichen und Intervalltherapie wichtige Prinzipien.
Wann sind systemische Therapien sinnvoll?
Wenn lokale Behandlungen nicht ausreichen, die Schmerzen hoch sind oder die Lebensqualität deutlich leidet, kann eine systemische Therapie sinnvoll sein. Das gilt auch bei häufigen Rezidiven oder bei Verdacht auf Psoriasis-Arthritis. Selbst kleine, aber intime Areale können medizinisch eine starke Krankheitslast bedeuten.
Welche systemischen Medikamente werden in Deutschland häufig eingesetzt?
Zu den etablierten Optionen zählen Methotrexat, Dimethylfumarat, Ciclosporin und Acitretin. Welche Therapie passt, hängt von Schweregrad, Begleiterkrankungen und Verträglichkeit ab. Regelmäßiges Monitoring von Blutwerten sowie Leber- und Nierenfunktion ist dabei üblich.
Welche Biologika kommen bei Psoriasis infrage?
Moderne Biologika richten sich gezielt gegen Entzündungsbotenstoffe wie TNF-α, IL‑17 oder IL‑23. Vor Beginn erfolgen meist Screenings auf Infektionen und anschließend Verlaufskontrollen. Viele Betroffene erreichen eine deutliche Besserung, auch wenn Psoriasis als chronische Erkrankung gilt.
Was kann ich im Alltag gegen Reibung und Schweiß tun?
Sinnvoll sind sanfte Reinigung, gründliches, vorsichtiges Trocknen und das schnelle Wechseln verschwitzter Kleidung. Atmungsaktive Stoffe und Anti-Chafing-Barrieren können Reibung reduzieren. Bei ausgeprägtem Schwitzen kann eine ärztliche Beratung zu Hyperhidrose helfen.
Ist Psoriasis inversa im Intimbereich ansteckend?
Nein, Psoriasis ist nicht ansteckend. Trotzdem ist eine klare Diagnose wichtig, weil im Intimbereich auch Infektionen wie Candida vorkommen können, die behandelt werden müssen. Bei Schmerzen, Rissen oder wiederkehrenden Beschwerden ist eine dermatologische Abklärung ratsam.
Beeinflusst Psoriasis inversa Sexualität, Sport und Psyche?
Ja, die Erkrankung kann durch Scham, Brennen und Schmerz belasten. Sport kann durch Reibung und Schweiß Beschwerden verstärken, lässt sich aber oft durch passende Kleidung und Hautschutz anpassen. Bei anhaltender psychischer Belastung kann zusätzlich psychosoziale Unterstützung hilfreich sein.
Kann Psoriasis inversa zu Komplikationen führen?
Möglich sind schmerzhafte Fissuren, wiederkehrende Mazeration und sekundäre Pilz- oder bakterielle Infektionen. Auch Übertherapie, etwa zu lange Kortisonanwendung in Falten, kann Probleme machen. Eine kontrollierte Erhaltungstherapie hilft, Rückfälle zu reduzieren.
Wann sollte ich wegen möglicher Psoriasis-Arthritis zum Arzt?
Wenn Gelenkschmerzen, Morgensteifigkeit oder Schwellungen auftreten, sollte das ärztlich abgeklärt werden. Psoriasis kann mit Psoriasis-Arthritis und metabolischen Risikofaktoren verbunden sein. Eine frühzeitige Diagnose verbessert die Behandlungsoptionen.