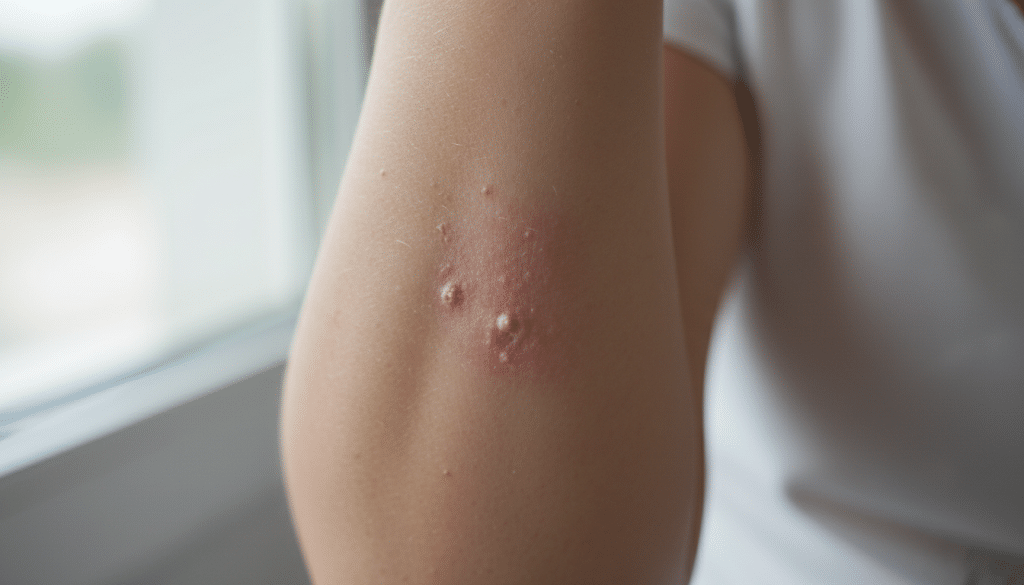
Was ist ein atopisches Ekzem? Gemeint ist eine wiederkehrende, entzündliche Hautreaktion, die oft stark juckt und in Schüben verläuft. Typisch sind trockene, gerötete Areale, die sich zu einem juckender Hautausschlag entwickeln können. Viele Betroffene erleben das als echte chronische Hautentzündung, die den Alltag spürbar belastet.
Die atopisches Ekzem Bedeutung wird im Alltag häufig mit Neurodermitis gleichgesetzt. Medizinisch wird auch der Begriff atopische Dermatitis genutzt. Dass so viele nach einer klaren Erklärung suchen, hat einen einfachen Grund: Die Erkrankung ist verbreitet, und die Begriffe werden oft durcheinander verwendet.
In diesem Artikel geht es darum, wie Ärztinnen und Ärzte das Krankheitsbild einordnen und wovon es abzugrenzen ist. Außerdem lesen Sie, wie häufig es in Deutschland vorkommt, welche Ursachen eine Rolle spielen und welche Symptome typisch sind. Dazu kommen Körperstellen je nach Alter, häufige Auslöser, sowie Diagnose und Behandlung von der Akutphase bis zur langfristigen Kontrolle.
Eine ärztliche Abklärung ist besonders wichtig, wenn die Entzündung stark zunimmt, sich nässende Stellen ausbreiten oder Fieber dazukommt. Auch anhaltender Schlafverlust durch Juckreiz oder fehlende Wirkung frei gekaufter Pflege spricht dafür, nicht abzuwarten. So lässt sich früh klären, ob es wirklich ein atopisches Ekzem ist und welche Therapie passt.
Das sind die Top 10 besten Ekzem Produkte
Definition und medizinische Einordnung
Die Definition atopisches Ekzem beschreibt ein wiederkehrendes Hautleiden, das in Schüben verläuft. Typisch sind Juckreiz, sichtbare Entzündung und eine empfindliche, trockene Hautbarriere. Genau diese Kombination erklärt, warum Betroffene oft auf Reibung, Schweiß oder falsche Pflege sofort reagieren.
Atopisches Ekzem als chronisch-entzündliche Hauterkrankung
Medizinisch gilt das atopische Ekzem als chronisch-entzündliche Hauterkrankung. Das Immunsystem ist dabei leichter reizbar, und die Haut verliert schneller Feuchtigkeit. Viele merken es zuerst an rauen Stellen, Brennen und starkem Kratzdrang, besonders abends oder nachts.
Abgrenzung zu Kontaktdermatitis, Psoriasis und Nesselsucht
In der Praxis ist die Differenzialdiagnose Ekzem wichtig, weil ähnliche Ausschläge verschiedene Ursachen haben können. Bei Kontaktdermatitis vs atopisches Ekzem hilft oft der Blick auf den Auslöser: Kontaktallergene wie Nickel, Duftstoffe oder Reinigungsmittel führen meist dort zu Ekzemen, wo die Haut sie berührt hat.
Auch die Frage Psoriasis oder Ekzem taucht häufig auf. Psoriasis zeigt oft klar begrenzte, verdickte Plaques mit trockener Schuppung und einem anderen Verteilungsmuster. Nesselsucht (Urtikaria) passt dagegen eher, wenn Quaddeln rasch kommen und wieder verschwinden.
| Merkmal | Atopisches Ekzem | Kontaktdermatitis | Psoriasis | Nesselsucht (Urtikaria) |
|---|---|---|---|---|
| Verlauf | Schubweise, oft länger anhaltend | Nach Kontakt, oft mit zeitlichem Bezug | Meist chronisch, teils dauerhaft sichtbar | Flüchtig, häufig innerhalb von Stunden wechselnd |
| Leitsymptom | Starker Juckreiz, trockene Haut | Juckreiz oder Brennen am Kontaktort | Schuppung, teils weniger Juckreiz als erwartet | Quaddeln mit starkem Juckreiz |
| Typische Hautzeichen | Rötung, Ekzemherde, aufgekratzte Stellen | Scharf am Kontaktareal begrenzt, teils Bläschen | Scharf begrenzte Plaques, silbrig-weiße Schuppen | Erhabene, wandernde Quaddeln ohne Schuppung |
| Häufige Trigger | Reizstoffe, Klima, Stress, Infekte | Nickel, Duftstoffe, Latex, Reinigungsmittel | Entzündung, Reibung, Infekte, teils Medikamente | Infekte, Medikamente, Druck, Wärme, teils Nahrungsmittel |
Zusammenhang mit Neurodermitis und atopischer Dermatitis
Im Alltag werden „Neurodermitis“ und „atopische Dermatitis“ oft gleich benutzt. Der atopische Dermatitis Unterschied Neurodermitis liegt meist nicht in der Krankheit selbst, sondern im Sprachgebrauch: In Deutschland ist „Neurodermitis“ geläufig, in Fachtexten steht häufiger „atopische Dermatitis“.
Für die Einordnung zählt vor allem das Gesamtbild aus Beschwerden, Verlauf und Auslösern. Wenn Symptome unklar bleiben oder Therapien nicht greifen, bringt eine ärztliche Abklärung zusätzliche Sicherheit.
Was ist ein atopisches Ekzem?
Eine atopisches Ekzem Erklärung beginnt oft mit etwas, das viele sofort kennen: trockene, empfindliche Haut, die schnell brennt oder spannt. Häufig sind es kleine Reize wie Schweiß, Kälte oder bestimmte Stoffe, die die Haut aus dem Gleichgewicht bringen. Dann wirkt sie gereizt, rau und verliert ihre Schutzfunktion.
Im Kern steht meist eine Hautbarriere Störung. Die oberste Hautschicht hält Feuchtigkeit schlechter fest, und die Haut wird durchlässiger für Reizstoffe. Das macht sie anfälliger, trocknet sie weiter aus und begünstigt entzündliche Haut.
Wenn die Haut entzündet ist, entsteht leicht ein Kreislauf: Juckreiz führt zu Kratzen, das Kratzen verletzt die Haut und verstärkt die Entzündung. So werden juckende Ekzeme im Alltag schnell belastend, vor allem abends oder nachts. Viele Betroffene berichten, dass sie sich im Schlaf unbewusst kratzen und die Stellen am Morgen stärker gerötet sind.
Typisch ist auch, dass die Beschwerden nicht gleich bleiben. Es gibt ruhigere Phasen und Zeiten, in denen ein Ekzem Schub plötzlich aufflammt. Dauer und Stärke können schwanken: mal sind es wenige Tage, mal hält es länger an, besonders wenn die Haut sehr trocken bleibt oder neue Trigger dazukommen.
| Was passiert in der Haut? | Wie fühlt es sich häufig an? | Was fällt im Alltag oft auf? |
|---|---|---|
| Hautbarriere Störung mit höherem Feuchtigkeitsverlust | Spannungsgefühl, Trockenheit, erhöhte Empfindlichkeit | Cremes werden öfter gebraucht, besonders nach dem Waschen |
| Aktivierte Abwehrreaktion und entzündliche Haut | Rötung, Wärmegefühl, gereizte Areale | Reibung durch Kleidung wird schneller unangenehm |
| Juckreiz-Kratz-Kreislauf mit kleinen Hautverletzungen | Stechender oder kribbelnder Juckreiz, juckende Ekzeme | Unruhiger Schlaf, Ablenkung am Tag, häufiges Kratzen |
| Wechsel zwischen stabilen Phasen und Ekzem Schub | Mal kaum Beschwerden, mal deutliche Verschlechterung | Pflege und Behandlung müssen oft an die Phase angepasst werden |
Wichtig ist ein realistisches Zielbild: Die Erkrankung lässt sich meist gut steuern, aber selten mit nur einer Maßnahme „abhaken“. Viele kommen am besten zurecht, wenn Pflege, Auslöser-Kontrolle und ärztlich abgestimmte Therapie zusammenspielen. So wird aus der atopisches Ekzem Erklärung auch ein Plan, der im Alltag funktioniert.
Häufigkeit in Deutschland und typische Altersgruppen
Die atopisches Ekzem Häufigkeit Deutschland zeigt: Es gehört zu den häufigsten Hautproblemen in der Versorgung, vor allem im frühen Leben. Viele Verläufe starten in den ersten Monaten und verändern sich dann mit dem Alter. Ein Teil der Betroffenen hat später lange ruhige Phasen, bei anderen bleibt die Haut empfindlich.
Wichtig ist der Blick auf typische Altersgruppen, weil sich Symptome, Belastung und Alltagstrigger unterscheiden. Das hilft, den Verlauf realistischer einzuordnen und Pflege von Beginn an passend aufzubauen.
Früher Beginn
Bei Säuglingen und Kleinkindern beginnt das Ekzem oft plötzlich, mit trockenen, geröteten Arealen und starkem Juckreiz. Für Familien bedeutet das häufig kurze Nächte, mehr Wäsche und viel Zeit für Eincremen. Bei Neurodermitis Kinder sind Reizbarkeit und Schlafmangel deshalb oft Teil des Gesamtbilds.
Auch die betroffenen Stellen verschieben sich mit dem Alter. Im Gesicht und am Rumpf wirkt die Haut anfangs oft besonders gereizt, später treten eher Beugen oder Hände in den Vordergrund. Diese altersabhängigen Muster erleichtern die Einordnung im Alltag und leiten zu typischen Körperstellen über.
Schübe später im Leben
Im Jugendalter kann sich das Hautbild beruhigen, aber Stress, Klimawechsel oder Reizstoffe können neue Schübe auslösen. Bei atopisches Ekzem Erwachsene stehen dann häufig wiederkehrende Entzündungen und trockene Haut im Mittelpunkt. Besonders Hände reagieren bei häufigem Waschen, Desinfektion oder bestimmter Arbeit schnell empfindlich.
Viele Betroffene erleben wechselnde Phasen: mal nahezu beschwerdefrei, mal deutlich aktiv. Eine konsequente Barrierepflege bleibt deshalb relevant, auch wenn die Haut zwischendurch stabil wirkt.
Veranlagung in der Familie
In vielen Familien zeigt sich eine atopische Diathese, also eine erhöhte Bereitschaft, auf Umweltreize mit Haut- oder Atemwegsbeschwerden zu reagieren. Das erklärt, warum Ekzem, allergische Rhinitis und Atemwegsprobleme gehäuft zusammen auftreten. Der Heuschnupfen Asthma Zusammenhang wird dabei oft im selben „atopischen Spektrum“ gesehen.
Wer diese familiäre Tendenz kennt, achtet meist früher auf Hautschutz, milde Reinigung und klare Routinen. Das kann den Alltag planbarer machen, ohne dass jede Rötung sofort als Rückschritt erlebt wird.
| Lebensphase | Typische Alltagssituation | Häufige Auslöser | Praktischer Fokus |
|---|---|---|---|
| Säuglinge | Schlaf wird durch Juckreiz unterbrochen, Pflege findet mehrmals täglich statt | Wärme, Speichel, kratzende Stoffe, häufiges Baden | Sanfte Reinigung, kurze Pflegeroutinen, konsequente Rückfettung |
| Kleinkinder | Bewegung und Spielen erhöhen Schwitzen, Kratzen wird zur Gewohnheit | Schweiß, Sand, chlorhaltiges Wasser, Infekte | Nägel kurz halten, Kleidung weich wählen, Haut nach Belastung eincremen |
| Jugendliche | Schule, Sport und Stress treffen auf empfindliche Haut | Stress, Duftstoffe, Temperaturwechsel, unregelmäßige Pflege | Pflege in den Tagesablauf integrieren, Trigger erkennen, Schübe früh abfangen |
| Erwachsene | Arbeit und Haushalt belasten besonders Hände und Unterarme | Reinigungsmittel, Desinfektion, Nässearbeit, trockene Raumluft | Handschutz, milde Produkte, Barrierepflege auch ohne akuten Schub |
Ursachen und Risikofaktoren: Genetik, Hautbarriere, Immunsystem
Die Ursachen atopisches Ekzem lassen sich am besten als Zusammenspiel mehrerer Faktoren verstehen. Oft kommen Veranlagung, Umwelt und Alltag zusammen. Das erklärt, warum die Beschwerden bei manchen Menschen früh beginnen und bei anderen erst später.
Ein wichtiger Baustein ist die Genetik Filaggrin. Filaggrin hilft der Haut, stabil zu bleiben und Feuchtigkeit zu halten. Wenn diese Schutzfunktion schwächer ausfällt, reagiert die Haut schneller auf Reize.
Häufig steht ein Hautbarriere Defekt im Mittelpunkt: Die Haut ist trockener, verliert mehr Wasser und wird durchlässiger. Dann dringen Reizstoffe leichter ein, etwa Schweiß, Duftstoffe oder raue Textilien. Auch Keime finden auf gereizter Haut schneller Bedingungen, die Schübe verstärken können.
Parallel kann das Immunsystem Typ-2-Entzündung antreiben. Dabei schaukeln sich Entzündungsbotenstoffe auf, was Rötung und Juckreiz fördert. Moderne Therapien setzen genau an solchen Entzündungswegen an, wenn Pflege und klassische Maßnahmen nicht reichen.
Zu den Atopie Risikofaktoren zählen trockene, kalte Luft und starkes Schwitzen im Wechsel. Häufiges Waschen, aggressive Reinigungsprodukte und berufliche Belastungen an den Händen können die Haut zusätzlich stressen. Auch Schlafmangel und dauerhafter Druck im Alltag wirken oft wie ein Verstärker.
Ein weiterer Punkt sind Allergien Ekzem, die bei manchen Betroffenen zusammen auftreten. Pollen, Hausstaubmilben oder Tierhaare können die Haut indirekt mitbelasten, vor allem wenn die Barriere schon gereizt ist. Deshalb lohnt es sich, Muster zu beobachten: Wann treten Schübe auf, und was war kurz davor anders als sonst?
| Bereich | Was passiert im Körper? | Typische Auslöser im Alltag | Warum es Schübe begünstigt |
|---|---|---|---|
| Genetik | Genetik Filaggrin kann die Barrierefunktion schwächen | Familienhäufung, frühe trockene Haut | Weniger Schutz, mehr Reizbarkeit |
| Hautbarriere | Hautbarriere Defekt mit Feuchtigkeits- und Lipidverlust | Heizungsluft, häufiges Duschen, scharfe Tenside | Allergene und Reizstoffe dringen leichter ein |
| Immunsystem | Immunsystem Typ-2-Entzündung verstärkt Entzündungsreaktionen | Stress, Infekte, starke Hautreizung | Juckreiz und Rötung nehmen schneller zu |
| Mikrobiom/Infekte | Mehr Besiedlung und höhere Infektanfälligkeit auf gereizter Haut | Aufkratzen, nässende Stellen, enge Kleidung | Entzündung kann sich leichter aufschaukeln |
| Allergische Belastung | Allergien Ekzem können parallel triggern | Pollenzeit, Hausstaub, Tierkontakt | Mehr Reizlast trifft auf eine bereits empfindliche Haut |
Typische Symptome und Warnzeichen
Die atopisches Ekzem Symptome können sich von Tag zu Tag verändern. Oft beginnt es mit einem unangenehmen Spannungsgefühl, dann folgen Rötung und kleine, entzündete Areale. Wer die Anzeichen früh erkennt, kann Reize besser einordnen und die Haut gezielter schützen.
Juckreiz, Rötung, nässende Stellen und Krustenbildung
Typisch ist starker Juckreiz, der durch Wärme, Schweiß oder Stress zunimmt. Viele berichten von Juckreiz nachts, weil die Ablenkung fehlt und Bettwärme die Haut zusätzlich reizt. Daraus entsteht leicht ein Juckreiz-Kratz-Kreislauf: Kratzen verletzt die Oberfläche, Entzündung nimmt zu, und der Drang wird noch stärker.
Im akuten Schub können gerötete, geschwollene Stellen auftreten. Ein nässendes Ekzem zeigt sich häufig durch feuchte Areale, die verkleben oder glänzen. Beim Antrocknen entstehen Krusten; Brennen oder Schmerzen können dabei dazukommen.
Trockene Haut (Xerosis) und Schuppung
Zwischen Schüben steht oft die Xerosis im Vordergrund. Die Haut wirkt rau, schuppt und fühlt sich spröde an, als würde ihr Fett und Wasser fehlen. Diese Trockenheit macht sie empfindlicher für Reizstoffe wie Duftstoffe, Wolle oder sehr heißes Wasser.
Auch feine Risse können entstehen, besonders an Händen und in Beugen. Die Kombination aus Schuppung, Spannungsgefühl und Reibung verstärkt dann erneut das Kratzen.
Chronische Veränderungen: Lichenifikation und Hautverdickung
Wenn Entzündung und Kratzen lange anhalten, verändert sich die Haut sichtbar. Lichenifikation bedeutet, dass die Oberfläche „lederartig“ wird und die Hautlinien stärker hervortreten. Häufig kommt es dabei auch zu einer spürbaren Hautverdickung, die sich fester anfühlt und langsamer abheilt.
Warnzeichen sind eine rasche Ausbreitung, starke Überwärmung, Eiter, auffällige Schmerzen oder Fieber. Auch deutliche Schlafprobleme durch Juckreiz nachts oder Beschwerden am Auge sollten ärztlich abgeklärt werden.
| Anzeichen | Typisches Erscheinungsbild | Was es im Alltag oft auslöst | Wann Abklärung sinnvoll wird |
|---|---|---|---|
| Akuter Schub | Rötung, Schwellung, nässendes Ekzem, Krusten | Schweiß, Reibung, Infekte, Stress | Bei starker Ausbreitung, Brennen, zunehmender Überwärmung |
| Trockene Phase | Xerosis mit Rauigkeit, Schuppung, Spannungsgefühl | Heizungsluft, häufiges Duschen, Duftstoffe, Kälte | Bei wiederkehrenden Rissen, blutenden Stellen oder starker Empfindlichkeit |
| Chronische Phase | Lichenifikation, deutlichere Hautlinien, Hautverdickung | Langes Kratzen, dauerhafte Reizung, ungeeignete Pflege | Wenn Areale verhärten, Rhagaden entstehen oder der Schlaf dauerhaft leidet |
Betroffene Körperstellen und Muster je nach Lebensalter
Wo die Haut aufflammt, hängt oft vom Alter ab. Bei Kindern zeigen sich Herde anders als bei Erwachsenen, und das kann bei der Einordnung helfen. Auch Pflege, Kleidung und Klima beeinflussen, welche Stellen besonders reagieren.
Beugenekzem: Ellenbeugen, Kniekehlen, Handgelenke
Das Beugenekzem sitzt häufig in warmen, bewegten Zonen. Typisch sind Ellenbeugen, Kniekehlen und Handgelenke, oft auf beiden Seiten ähnlich. Schweiß, Reibung durch Stoffe und Sport können den Juckreiz verstärken.
Gerade das Muster Neurodermitis Kniekehle Ellenbeuge wird oft beschrieben, weil diese Bereiche stark beansprucht sind. In den Falten staut sich Feuchtigkeit, und die Haut wird schneller wund. Eine passende, nicht zu schwere Creme und glatte, atmungsaktive Kleidung sind hier oft entscheidend.
Gesicht, Hals und Augenlider
Ein atopisches Ekzem Gesicht fällt sofort auf und belastet viele Betroffene im Alltag. Die Haut ist dort dünn, reagiert schneller auf Kälte, UV-Licht und Kosmetika. Am Hals können Kragen, Schals oder Parfüm die Reizung zusätzlich triggern.
Beim Augenlider Ekzem ist Vorsicht wichtig, weil die Nähe zum Auge die Wahl der Mittel einschränkt. Kratzen reizt die Lidkante, und Rötung kann lange sichtbar bleiben. Eine ärztlich abgestimmte Behandlung ist hier sinnvoll, statt häufigem Wechseln von Produkten.
Hände und Füße: Handekzem und berufliche Belastungen
Bei Erwachsenen rücken Hände und manchmal auch Füße in den Vordergrund. Handekzem Beruf entsteht oft durch Feuchtarbeit, häufiges Waschen, Desinfektionsmittel oder Kontakt zu Reinigern. Auch Handschuhe können reizen, vor allem wenn sich darunter Schweiß staut.
In Branchen wie Pflege, Friseurgewerbe, Gastronomie sowie Bau und Handwerk kommen irritative und allergische Anteile infrage. Schutzpläne mit Hautschutzcreme, passenden Handschuhen und kurzen Pflegeintervallen können die Barriere entlasten. Die genaue Stelle entscheidet außerdem, ob eher eine Salbe, Creme oder Lotion passt.
| Körperstelle | Typisches Muster | Häufige Verstärker | Praxisnahe Schutzidee |
|---|---|---|---|
| Ellenbeugen, Kniekehlen, Handgelenke | Beugenekzem, oft symmetrisch | Schweiß, Reibung, enge Kleidung, Sport | Atmungsaktive Stoffe, sanftes Abtrocknen, leichte Pflege in dünner Schicht |
| Gesicht und Hals | atopisches Ekzem Gesicht mit sichtbarer Rötung | Kälte, UV-Licht, Kosmetika, Duftstoffe, Kragenkontakt | Duftfreie Routine, milde Reinigung, konsequenter Kälteschutz |
| Augenlider | Augenlider Ekzem mit Brennen und Spannungsgefühl | Make-up, Reiben, Tränenfluss, trockene Raumluft | Produkte reduzieren, Reiben vermeiden, Therapie eng abstimmen |
| Hände (teils Füße) | Risse, Schuppung, nässende Areale bei Handekzem Beruf | Feuchtarbeit, Desinfektion, Reinigungsmittel, okklusive Handschuhe | Schutzhandschuhe passend wählen, Pausen zum Lüften, Pflege nach jedem Waschgang |
| Beugefalten insgesamt | Neurodermitis Kniekehle Ellenbeuge als wiederkehrendes Areal | Wärme, Bewegung, Haut-auf-Haut-Reibung | Kurze, lauwarme Duschen, Falten trocken halten, Pflege an die Jahreszeit anpassen |
Schubauslöser im Alltag: Allergene, Stress und Umweltfaktoren
Ein atopisches Ekzem Trigger kann vieles sein – und ist oft sehr persönlich. Was bei einer Person kaum auffällt, kann bei einer anderen einen Schub starten. Darum lohnt sich ein Schubtagebuch: Symptome, Pflegeprodukte, Wetter, Schlaf, Stress, Essen und Infekte kurz notieren.
So wird sichtbar, ob es einzelne Auslöser sind oder eine Kombination. Häufig ist es nicht „der eine Fehler“, sondern die Summe aus Reizung, Trockenheit und Kratzen.
Bei Allergene Ekzem stehen oft Hausstaubmilben, Pollen und Tierhaare im Fokus. Manche reagieren zusätzlich auf bestimmte Lebensmittel, doch hier ist die Unterscheidung wichtig: echte Allergie ist etwas anderes als eine Unverträglichkeit. Ärztliche Tests können helfen, Vermutungen zu prüfen, statt lange im Dunkeln zu tappen.
Auch Alltagspflege kann reizen. Duftstoffe Reizstoffe, Konservierungsstoffe oder Alkohol in Kosmetik brennen auf geschädigter Haut schneller. Aggressive Tenside, sehr häufiges Händewaschen und zu harte Peelings nehmen zusätzlich Lipide aus der Hautbarriere.
Wetter und Umgebung wirken ebenfalls mit. Bei Klima Winter Haut sorgen Kälte und trockene Heizungsluft oft für mehr Spannungsgefühl und Risse. Im Sommer können UV, Hitze und Reibung durch nasse Kleidung Probleme machen.
Schweiß Ekzem ist ein typisches Thema bei Sport, Arbeit und warmen Nächten. Schweiß, Salz und Reibung in Armbeugen, Kniekehlen oder am Hals können den Juckreiz anfeuern. Atmungsaktive Kleidung wie Baumwolle und kurze Duschgänge nach dem Schwitzen entlasten häufig.
Stress Neurodermitis ist kein Mythos, sondern ein Kreislauf: Stress fördert Juckreiz, Juckreiz stört den Schlaf, und Schlafmangel senkt die Belastbarkeit. Kleine, feste Pausen, ruhige Abendroutinen und realistische Tagesziele passen oft gut in ein Gesamtmanagement, besonders wenn Schübe häufiger werden.
| Auslösergruppe | Typische Beispiele | Häufige Situationen im Alltag | Praktischer, hautnaher Ansatz |
|---|---|---|---|
| Allergene | Hausstaubmilben, Pollen, Tierhaare | Bett, Sofa, Frühling/Sommer, Kontakt mit Haustieren | Schubtagebuch führen, Schlafzimmer staubarm halten, Reaktionen zeitlich einordnen |
| Irritanzien | Duftstoffe Reizstoffe, Konservierer, Alkohol, starke Tenside | Neue Creme, häufiges Händewaschen, Duschgel mit Parfüm | Produkte reduzieren, parfümarm wählen, milde Reinigung und rückfettende Pflege bevorzugen |
| Klima und Luft | Klima Winter Haut, trockene Heizungsluft, Kälte, Hitze | Wintertage, Büroheizung, Temperaturwechsel draußen/drinnen | Luft befeuchten, Haut konsequent eincremen, Kleidung in Schichten statt kratziger Stoffe |
| Schwitzen und Reibung | Schweiß Ekzem, Wolle, synthetische Stoffe, enge Nähte | Sport, Pendeln, warme Nächte, lange Tage in Arbeitskleidung | Atmungsaktive Materialien, rasch umziehen, Hautfalten trocken halten, Reibung minimieren |
| Psyche und Schlaf | Stress Neurodermitis, Schlafmangel, Anspannung | Prüfungsphasen, hoher Arbeitsdruck, familiäre Belastung | Schlaf priorisieren, kurze Entlastungsrituale, Stressoren im Tagebuch mit Hautreaktionen abgleichen |
Diagnose: Anamnese, klinische Kriterien und Allergietests
Für die Diagnose atopisches Ekzem zählt zuerst das Gesamtbild. Ärztinnen und Ärzte schauen auf Verlauf, typische Stellen und die Sprache der Haut. So wird klar, ob die Beschwerden eher zu einem Ekzem passen oder ob eine andere Ursache mitspielt.
Ärztliche Untersuchung und typische Befunde
Am Anfang steht die Anamnese Neurodermitis: Wann begann es, wie oft kommen Schübe, was verschlimmert es? Auch Beruf, Schlaf, Hautpflege, Waschmittel und die Familiengeschichte gehören dazu. Diese Fragen helfen, Trigger einzugrenzen und Muster zu erkennen.
Danach folgt die Untersuchung. Häufig fallen trockene Haut, Rötung, nässende oder schuppige Areale und Kratzspuren auf. Die Verteilung an Beugen, Händen oder im Gesicht wird dokumentiert, ebenso die Form der Läsionen und der aktuelle Schweregrad.
Das sind die neuesten Ekzem Produkte
Pricktest, spezifisches IgE und Atopie-Diagnostik
Wenn Hinweise auf Allergien bestehen, ergänzt die Atopie Diagnostik die klinische Einschätzung. Ein Pricktest kann Soforttyp-Reaktionen auf Auslöser wie Pollen oder Hausstaubmilben anzeigen. Zusätzlich kann spezifisches IgE im Blut gemessen werden, um Sensibilisierungen einzuordnen.
Wichtig ist die Einordnung im Alltag: Eine Sensibilisierung ist nicht automatisch die Ursache der Hautsymptome. Deshalb werden Testergebnisse immer zusammen mit Beschwerden, Saison, Umgebung und Hautbefund bewertet.
Wann eine Hautprobe oder Differenzialdiagnostik sinnvoll ist
Bei atypischem Verlauf, unklarer Lokalisation oder schwacher Wirkung der Standardtherapie wird die Differenzialdiagnose Ekzem breiter. Dann geht es auch um Kontaktallergie, Pilzinfektionen, Skabies oder Psoriasis. Je nach Verdacht kommen weitere Tests dazu, zum Beispiel ein Epikutantest.
Eine Hautprobe wird eher selten gebraucht. Sie kann aber helfen, andere Dermatosen auszuschließen, wenn das Bild nicht eindeutig ist oder der Verlauf ungewöhnlich wirkt.
| Schritt | Was wird geprüft? | Typischer Nutzen in der Sprechstunde | Worauf bei der Einordnung achten? |
|---|---|---|---|
| Anamnese Neurodermitis | Beginn, Schubmuster, Trigger, Familie, Beruf, Pflege, Schlaf | Risikofaktoren und Alltagseinflüsse strukturieren | Konkrete Situationen und Produkte benennen, nicht nur „Stress“ |
| Klinische Untersuchung | Verteilung, Morphologie, Xerosis, Kratzspuren, Beugenbetonung | Passung zum Krankheitsbild und Schweregrad erfassen | Dokumentation über Zeit erleichtert Vergleich bei Folgeterminen |
| Pricktest | Soforttyp-Sensibilisierung gegen Umweltallergene | Hinweise auf relevante Allergene liefern | Ergebnis nur zusammen mit Symptomen und Exposition bewerten |
| spezifisches IgE | Laborwert zur Einordnung von Sensibilisierungen | Ergänzung bei unklarer Anamnese oder mehreren Verdachtsfaktoren | Höherer Wert bedeutet nicht automatisch klinische Relevanz |
| Differenzialdiagnose Ekzem | Abgrenzung zu Kontaktallergie, Pilz, Skabies, Psoriasis | Fehlbehandlungen vermeiden, wenn das Bild „aus dem Rahmen fällt“ | Zusatztests je nach Verdacht auswählen, nicht „alles auf einmal“ |
| Hautprobe | Histologie bei unklaren oder therapieresistenten Befunden | Andere Dermatosen gezielt ausschließen | Meist nur bei atypischer Präsentation sinnvoll |
Akutbehandlung: Entzündungshemmung und Juckreizkontrolle
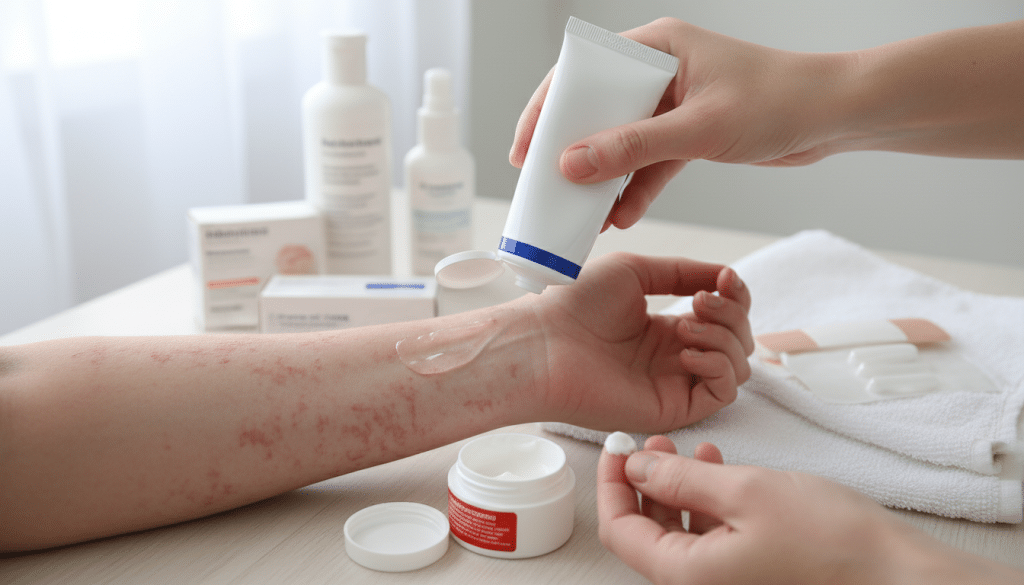
Bei einem Schub zählt Tempo: Entzündung runter, Haut beruhigen, Schlaf retten. Die atopisches Ekzem Behandlung akut kombiniert meist Medikamente mit einfachen Sofortmaßnahmen. So lässt sich die Reizspirale aus Kratzen und neuen Läsionen oft rasch bremsen.
Wichtig ist ein klarer Plan: Wo sind die Stellen, wie stark ist die Rötung, nässt es, gibt es Krusten? Je genauer das Bild, desto passender fällt die Therapie aus.
Topische Kortikosteroide: Anwendung, Stärke, Dauer
Die Kortison Creme Anwendung richtet sich nach Körperstelle und Schwere. Im Gesicht und an Hautfalten wird meist niedriger dosiert als an Armen, Beinen oder Rumpf. Bei Kindern gilt das besonders, weil die Haut dünner ist.
Für die Menge hilft die Finger-Tip-Unit: Ein Strang Creme von der Fingerkuppe bis zum ersten Gelenk deckt ungefähr eine Handfläche ab. Oft reicht eine dünne Schicht, regelmäßig aufgetragen, statt viel auf einmal. Die Dauer bleibt in der Regel begrenzt und wird bei Besserung häufig schrittweise reduziert, um Rückfälle zu vermeiden.
Bei falscher oder zu langer Anwendung können Nebenwirkungen wie Hautverdünnung auftreten. Deshalb sollte die Stärke zum Areal passen und die Kontrolle ärztlich erfolgen, vor allem bei wiederkehrenden Schüben.
Calcineurin-Inhibitoren (Tacrolimus/Pimecrolimus) als Alternative
Tacrolimus Pimecrolimus sind steroidfreie Optionen, die sich besonders für empfindliche Zonen wie Augenlider, Gesicht oder Hals eignen. Sie werden oft eingesetzt, wenn Kortison dort nicht gut vertragen wird oder wenn eine Intervallpflege zur Stabilisierung geplant ist.
Typisch ist ein kurzes Brennen oder Wärmegefühl zu Beginn, das meist nach einigen Tagen nachlässt. Dünn auftragen, Reizstoffe meiden und die Anwendung in den Alltag integrieren hilft, die Haut ruhiger zu halten.
Antihistaminika, Kühlung und Nässeschutz bei starken Beschwerden
Wenn der Juckreiz nachts dominiert, kann das Ziel sein, Juckreiz stoppen und wieder schlafen zu können. Antihistaminika Ekzem werden dafür manchmal abends genutzt, aber die Auswahl und Dosierung sollte ärztlich abgestimmt werden, besonders bei Kindern.
Kühlung senkt das Brennen spürbar: kühle, saubere Tücher, kurze Anwendungen und danach sanftes Eincremen. Bei starkem Nässen sind Umschläge nässendes Ekzem sinnvoll, zum Beispiel als feuchte Umschläge mit geeigneten, hautfreundlichen Verbänden, damit die Stelle geschützt bleibt.
Bei gelblichen Krusten, zunehmender Wärme, Schmerz oder Ausbreitung sollte eine Infektion mitbedacht werden. Dann sind antiseptische Schritte oder eine gezielte Behandlung durch die Praxis oft nötig.
| Beschwerde im Schub | Akutmaßnahme | Worauf achten |
|---|---|---|
| Starke Rötung und Entzündung | Kortison Creme Anwendung nach Areal und Stärke | Dünn auftragen, begrenzte Dauer, bei Besserung reduziert weiterführen |
| Empfindliche Areale (Gesicht, Augenlider, Hals) | Tacrolimus Pimecrolimus als steroidfreie Alternative | Anfangsbrennen möglich, konsequent aber sparsam anwenden |
| Schlafraubender Juckreiz | Abendliche Therapieoptionen, ggf. Antihistaminika Ekzem | Müdigkeit am nächsten Tag möglich; Dosierung ärztlich klären |
| Nässende Stellen | Umschläge nässendes Ekzem plus Schutzverband | Sauber arbeiten, nicht austrocknen lassen, Reibung vermeiden |
| Krusten, Schmerz, zunehmende Wärme | Infektzeichen prüfen und früh abklären lassen | Bei Verdacht zeitnah ärztliche Einschätzung, um Ausbreitung zu verhindern |
Basispflege und Hautbarriere stärken: Cremes, Baden, Trigger-Vermeidung
Eine konsequente Basispflege atopisches Ekzem gehört zum Alltag wie Zähneputzen. Sie hält die Haut weich, dämpft Juckreiz und macht Schübe oft seltener. Entscheidend ist die Regelmäßigkeit, nicht die Menge an einem einzelnen Tag.
Im Mittelpunkt stehen Emollients, die Wasser in der Haut binden und raue Stellen glätten. Für sehr trockene Areale passt oft eine Salbe, für tagsüber eher eine Creme oder Lotion. Parfümfreie, reizarm formulierte Produkte sind meist besser verträglich.
Viele setzen auf Inhaltsstoffe wie Glycerin oder Urea. Urea kann auf entzündeter oder aufgekratzter Haut kurz brennen, daher lieber vorsichtig testen. Bei Bedarf lässt sich die rückfettende Pflege an Wetter, Jahreszeit und betroffene Körperstellen anpassen.
Auch Wasser kann Stress für die Haut sein, wenn es zu heiß oder zu lang ist. Für richtig duschen Neurodermitis gilt: kurz, lauwarm, mit milden Syndets statt stark schäumender Seife. Danach hilft die 3-Minuten-Regel: sanft abtupfen und sofort eincremen.
Wer Trigger vermeiden will, schaut nicht nur auf Kosmetik. Duftende Waschmittel, Weichspüler und kratzige Wolle reizen viele Betroffene. Ein gleichmäßiges Raumklima mit ausreichender Luftfeuchte entlastet trockene Haut im Winter spürbar.
Im Haushalt lohnt sich Schutz: Beim Putzen oder Abwasch sind Handschuhe hilfreich, darunter bei Bedarf dünne Baumwollhandschuhe. So bleibt weniger Reinigungsmittel an der Haut, und kleine Risse entstehen seltener. Das unterstützt nebenbei die Idee, die Hautbarriere stärken zu wollen.
| Alltagssituation | Praktischer Schritt | Warum es hilft |
|---|---|---|
| Direkt nach dem Duschen | Innerhalb von 3 Minuten Emollients auftragen | Schließt Feuchtigkeit ein und senkt Spannungsgefühl |
| Sehr trockene Stellen | Abends reichhaltige rückfettende Pflege nutzen | Reduziert Schuppung und schützt vor nächtlichem Kratzen |
| Waschtag | Parfümfreies Waschmittel, kein Weichspüler | Weniger Duft- und Konservierungsstoffe auf Textilien |
| Reinigungsarbeiten | Handschuhe tragen, Hände danach eincremen | Verringert Kontakt zu Reizstoffen und beugt Rissen vor |
Für eine stabile Routine hilft es, Pflegeprodukte dort zu platzieren, wo sie gebraucht werden: Bad, Schlafzimmer, Handtasche. Pumpspender sparen Zeit und senken die Hürde im Alltag. Bei Kindern klappt es oft besser, wenn Eincremen ein festes Ritual nach dem Baden wird.
Langfristige Therapie und moderne Behandlungsoptionen
Wenn Basispflege und Cremes nicht reichen, braucht es oft ein Stufenschema. Ziel ist weniger Entzündung, seltener Schub und mehr Alltagssicherheit. Eine moderne Therapie setzt dabei auf wirksame Schritte mit möglichst wenig Belastung.
Phototherapie (UV) und wann sie eingesetzt wird
Bei wiederkehrenden, ausgedehnten Schüben kann Phototherapie Neurodermitis ein Baustein sein. In der Praxis wird die Haut in festen Abständen mit genau dosiertem Licht behandelt. Häufig ist damit die UV-Therapie atopische Dermatitis gemeint, die unter ärztlicher Aufsicht erfolgt.
Wichtig ist die Abwägung von Nutzen und Risiken. Zu den Punkten zählen trockene Haut, Lichtschäden und eine beschleunigte Hautalterung. Darum werden Dosis, Dauer und Schutzmaßnahmen eng gesteuert.
Systemtherapien: Ciclosporin, Methotrexat und weitere Optionen
Wenn die Beschwerden mittel bis schwer sind oder Schlaf und Arbeit stark leiden, kommen Tabletten oder Spritzen in Frage. Ciclosporin Methotrexat Ekzem steht dabei stellvertretend für Wirkstoffe, die das Immunsystem bremsen. Welche Option passt, hängt von Vorerkrankungen, Alter und Begleitmedikation ab.
Bei solchen Therapien sind Kontrollen Teil des Plans. Dazu zählen Blutdruckmessungen sowie Blutwerte für Leber, Niere und Blutbild. So lassen sich Nebenwirkungen früh erkennen und die Dosis anpassen.
Biologika und JAK-Inhibitoren: für mittelschwere bis schwere Verläufe
Gezielte Medikamente greifen an bestimmten Signalwegen der Entzündung an. Biologika Dupilumab ist ein bekanntes Beispiel und kann bei anhaltend aktiver atopischer Dermatitis eingesetzt werden. Viele merken eine Besserung nicht über Nacht, sondern Schritt für Schritt.
Auch JAK-Inhibitoren atopische Dermatitis gehören zu den neueren Optionen. Sie können Juckreiz und Entzündung dämpfen, brauchen aber klare Regeln für Kontrollen und Begleitrisiken. Die Auswahl erfolgt in der Dermatologie und wird regelmäßig überprüft.
| Option | Wann sie oft erwogen wird | Typischer Ablauf in der Praxis | Wichtige Punkte zur Sicherheit |
|---|---|---|---|
| Phototherapie Neurodermitis | Wiederkehrende Schübe trotz guter Lokaltherapie, größere Hautareale | Mehrere Termine pro Woche, Dosis wird schrittweise angepasst | Hautschutz, Kontrolle auf Lichtreaktionen, Blick auf Langzeitrisiken wie Lichtschäden |
| UV-Therapie atopische Dermatitis | Wenn Entzündung und Juckreiz länger anhalten und Pflege allein nicht reicht | Behandlung in Praxis oder Klinik, feste Intervalle, kurze Bestrahlungszeiten | Konsequente Dokumentation, Sonnenexposition außerhalb der Termine beachten, Hauttrockenheit mitpflege |
| Ciclosporin Methotrexat Ekzem | Mittelschwere bis schwere Verläufe, starke Einschränkung von Schlaf und Alltag | Systemtherapie nach ärztlicher Prüfung, Start- und Erhaltungsphase möglich | Laborwerte, Blutdruck, Interaktionen mit anderen Arzneien, individuelle Risikoabwägung |
| Biologika Dupilumab | Bei chronisch aktiver Erkrankung und unzureichender Wirkung anderer Stufen | Regelmäßige Injektionen, Verlaufskontrollen und Anpassung nach Wirkung | Kontrolltermine, Beobachtung von Nebenwirkungen, konsequente Basispflege bleibt wichtig |
| JAK-Inhibitoren atopische Dermatitis | Wenn eine schnelle, zielgerichtete Entzündungshemmung sinnvoll erscheint | Tablettentherapie mit festem Kontrollplan, Prüfung von Begleitfaktoren | Regelmäßige Blutkontrollen, Infektzeichen ernst nehmen, Nutzen-Risiko laufend prüfen |
Alltag, Ernährung und Prävention: Umgang mit Juckreiz und Schlafproblemen
Im Alltag hilft es, Kratz-Impulse früh zu bremsen. Für Neurodermitis Alltag Tipps gilt: Nägel kurz halten, bei Kindern nachts Baumwollhandschuhe nutzen und lieber „Pressen statt Kratzen“. Kühle Kompressen, ein feuchtes Baumwolltuch oder Ablenkung durch Bewegung können den Kreislauf aus Juckreiz und Kratzen unterbrechen.
Viele erleben Juckreiz nachts, und am Morgen fühlt sich die Haut gereizt an. Gegen Schlafprobleme Ekzem bewährt sich eine feste Abendroutine: lauwarm duschen, sanft abtrocknen und direkt eincremen. Ein kühles Schlafzimmer, atmungsaktive Bettwäsche und wenig Staub im Schlafraum senken zusätzliche Reize. Auch Schweiß und kratzige Textilien sind häufige Trigger.
Stress reduzieren kann Schübe nicht allein verhindern, aber es entlastet viele Betroffene. Kurze Atemübungen, ein Spaziergang oder moderates Training passen gut in den Alltag. Schlafhygiene gehört dazu: feste Zeiten, wenig Alkohol und abends weniger Bildschirmlicht. Das Ziel ist Stabilität, nicht Perfektion.
Bei der Ernährung atopisches Ekzem gilt: keine pauschalen Verbote. Eliminationsdiäten sind nur sinnvoll, wenn Allergietests und Ärztinnen oder Ärzte einen klaren Verdacht stützen, sonst drohen gerade bei Kindern Mängel. Für Prävention Schübe zählt vor allem konsequente Basispflege, schneller Start der Behandlung bei ersten Rötungen und Hautschutz im Beruf, etwa durch geeignete Handschuhe. Ärztlicher Rat ist wichtig bei häufigen Schüben, Verdacht auf Kontaktallergie oder Handekzem, wiederkehrenden Infektionen oder starker seelischer Belastung.
FAQ
Was ist ein atopisches Ekzem?
Ein atopisches Ekzem ist eine wiederkehrende, chronisch-entzündliche Hauterkrankung. Typisch sind starker Juckreiz, gerötete Ekzeme und eine gestörte Hautbarriere mit sehr trockener Haut. Viele kennen die Erkrankung auch als Neurodermitis oder atopische Dermatitis.
Ist Neurodermitis dasselbe wie atopische Dermatitis?
Im Alltag werden Neurodermitis, atopisches Ekzem und atopische Dermatitis meist synonym benutzt. Medizinisch meint man damit in der Regel dieselbe Erkrankung mit Schüben. Entscheidend sind Verlauf, typische Hautveränderungen und die individuelle Therapieplanung durch Dermatologie oder Kinderheilkunde.
Woran erkenne ich den Unterschied zwischen atopischem Ekzem und Kontaktdermatitis?
Eine Kontaktdermatitis entsteht meist nach Kontakt mit einem Auslöser wie Nickel, Duftstoffen oder Reinigungsmitteln. Sie ist oft klar begrenzt und passt zeitlich zum Kontakt. Beim atopischen Ekzem ist die Hautbarriere grundsätzlich anfälliger, und die Beschwerden treten schubweise auch ohne eindeutigen Einzelkontakt auf.
Wie unterscheidet sich ein atopisches Ekzem von Psoriasis oder Nesselsucht?
Psoriasis zeigt oft scharf begrenzte Plaques mit silbrig-weißer Schuppung und anderen Verteilungsmustern. Urtikaria (Nesselsucht) verursacht flüchtige Quaddeln, die schnell kommen und wieder verschwinden. Beim atopischen Ekzem stehen Juckreiz, Entzündung und trockene Haut mit Ekzemstellen im Vordergrund.
Wie häufig ist ein atopisches Ekzem in Deutschland?
Atopisches Ekzem gehört zu den häufigsten Hauterkrankungen, besonders im Kindesalter. Ein Teil der Kinder erlebt eine deutliche Besserung mit den Jahren. Bei manchen bleibt die atopische Dermatitis bestehen oder tritt später erneut auf, etwa als Handekzem.
Welche Körperstellen sind typischerweise betroffen?
Häufig sind die Beugen wie Ellenbeugen, Kniekehlen und Handgelenke betroffen (Beugenekzem). Bei einigen treten Ekzeme auch im Gesicht, am Hals oder an den Augenlidern auf. Bei Erwachsenen sind Hände und Füße oft ein Schwerpunkt, besonders bei Feuchtarbeit oder häufigem Kontakt mit Reizstoffen.
Warum juckt ein atopisches Ekzem oft so stark, besonders nachts?
Die gestörte Hautbarriere verliert Feuchtigkeit und reagiert leichter auf Reize. Entzündungsbotenstoffe verstärken den Juckreiz, und Kratzen hält die Entzündung am Laufen. Nachts fällt Ablenkung weg, zudem kann Wärme im Bett den Juckreiz verstärken.
Was bedeutet „Juckreiz-Kratz-Kreislauf“?
Juckreiz führt zum Kratzen, das die Haut weiter verletzt. Dadurch wird die Barriere noch durchlässiger, und Entzündungen nehmen zu. Das kann neue Ekzemschübe auslösen oder bestehende verschlimmern.
Welche Warnzeichen sprechen für eine Infektion oder Superinfektion?
Warnzeichen sind zunehmende Rötung, Überwärmung, starke Schmerzen, Eiter, gelbliche Krusten, Fieber oder eine rasche Ausbreitung. Auch nässende Stellen, die sich plötzlich deutlich verschlechtern, sollten ärztlich abgeklärt werden. Bei Augenbeteiligung ist eine schnelle Untersuchung besonders wichtig.
Welche Ursachen und Risikofaktoren spielen eine Rolle?
Meist ist es ein Zusammenspiel aus genetischer Veranlagung, gestörter Hautbarriere und einer Überreaktion des Immunsystems. Faktoren wie trockene Heizungsluft, Kälte, häufiges Waschen, aggressive Tenside, Stress, Allergene und irritative Belastungen im Beruf können Schübe begünstigen. Auch das Hautmikrobiom und bakterielle Besiedlung können den Verlauf beeinflussen.
Welche Rolle spielt Filaggrin bei atopischer Dermatitis?
Filaggrin ist ein Strukturprotein, das für eine stabile Hautbarriere wichtig ist. Bei manchen Menschen ist die Barrierefunktion genetisch bedingt geschwächt, was Trockenheit und Reizbarkeit fördert. Das erklärt, warum Basispflege und konsequente Barrierepflege so zentral sind.
Welche Schubauslöser sind im Alltag häufig?
Häufige Trigger sind Hausstaubmilben, Pollen und Tierhaare. Auch Duftstoffe, Konservierungsstoffe, Alkohol in Kosmetik, Desinfektionsmittel, Reinigungsprodukte und häufiges Händewaschen können die Haut reizen. Klima, Schwitzen, Reibung durch Wolle sowie Stress und Schlafmangel spielen oft mit hinein.
Können Nahrungsmittel ein atopisches Ekzem auslösen?
Bei einigen Betroffenen gibt es echte Nahrungsmittelallergien, die Ekzemschübe mit beeinflussen können. Das ist aber nicht automatisch der Fall, und Unverträglichkeiten sind nicht dasselbe wie Allergien. Eliminationsdiäten sollten nur nach ärztlicher Abklärung und Allergiediagnostik erfolgen, besonders bei Kindern.
Wie wird ein atopisches Ekzem diagnostiziert?
Die Diagnose stützt sich auf Anamnese, typische Hautbefunde und das Verteilungsmuster. Ärztinnen und Ärzte achten auf trockene Haut, Ekzemstellen, Kratzspuren und den schubweisen Verlauf. Der Schweregrad wird oft mit standardisierten Kriterien eingeschätzt, um die Therapie passend zu planen.
Wann sind Pricktest, spezifisches IgE oder weitere Allergietests sinnvoll?
Allergietests können helfen, Sensibilisierungen gegenüber Pollen oder Milben einzuordnen. Ein positives spezifisches IgE oder ein Pricktest bedeutet jedoch nicht automatisch eine klinisch relevante Allergie. Wichtig ist die Bewertung im Zusammenhang mit Symptomen, Verlauf und möglichen Triggern.
Wann braucht es Differenzialdiagnostik wie Epikutantest oder eine Hautprobe?
Bei atypischen, unklaren oder therapieresistenten Verläufen kann eine Differenzialdiagnostik sinnvoll sein. Ein Epikutantest hilft, Kontaktallergien zu erkennen, etwa bei chronischem Handekzem. Eine Biopsie ist selten nötig, kann aber andere Dermatosen wie Psoriasis, Pilzinfektionen oder Skabies ausschließen.
Wie werden akute Schübe behandelt?
Ziel ist es, Entzündung und Juckreiz schnell zu senken und die Hautbarriere zu stabilisieren. Häufig kommen topische Kortikosteroide zum Einsatz, abgestimmt auf Körperstelle, Alter und Schweregrad. Ergänzend helfen kühlende Umschläge, geeigneter Nässeschutz und eine konsequente Basispflege.
Sind Kortisonsalben bei atopischem Ekzem sicher?
Richtig angewendet sind topische Kortikosteroide ein bewährter Standard in der Akuttherapie. Wichtig sind passende Wirkstärke, korrekte Menge und eine begrenzte Dauer, oft mit Intervall- oder Ausschleichstrategie. Bei Fehlgebrauch können Nebenwirkungen wie Hautatrophie auftreten, deshalb ist ärztliche Anleitung wichtig.
Was sind Calcineurin-Inhibitoren wie Tacrolimus und Pimecrolimus?
Tacrolimus und Pimecrolimus sind steroidfreie Wirkstoffe, die Entzündung in der Haut hemmen. Sie werden oft an empfindlichen Stellen wie Gesicht und Augenlidern eingesetzt oder zur Erhaltungstherapie in Intervallen. Ein anfängliches Brennen ist möglich und lässt häufig nach.
Helfen Antihistaminika bei Juckreiz?
Antihistaminika können bei manchen Menschen nachts unterstützen, vor allem wenn Schlaf gestört ist. Sie ersetzen aber keine entzündungshemmende Ekzemtherapie. Die Auswahl und Anwendung sollte ärztlich besprochen werden, insbesondere bei Kindern.
Welche Basispflege ist bei atopischem Ekzem sinnvoll?
Tägliches Eincremen ist das Fundament, um Trockenheit (Xerosis) zu reduzieren und Schübe seltener zu machen. Geeignet sind parfümfreie, reizarmes Emolliens, gewählt nach Hautzustand als Salbe, Creme oder Lotion. Inhaltsstoffe wie Glycerin können helfen; Urea kann auf entzündeter Haut brennen.
Wie sollte ich duschen oder baden, wenn ich Neurodermitis habe?
Kurz und lauwarm ist meist besser als lang und heiß. Milde, syndetbasierte Reinigung schont die Hautbarriere. Danach sollte die Haut zeitnah eingecremt werden, damit Feuchtigkeit gebunden wird.
Was kann ich gegen häufige Schübe im Winter oder bei trockener Heizungsluft tun?
Im Winter braucht die Haut oft reichhaltigere Pflege und mehr Schutz vor Austrocknung. Luftfeuchtigkeit, passende Kleidung und konsequente Rückfettung nach dem Waschen helfen. Auch reizende Waschmittel, Weichspüler und kratzige Textilien sollten kritisch geprüft werden.
Welche modernen Therapien gibt es bei mittelschwerer bis schwerer atopischer Dermatitis?
Bei stärkeren Verläufen kommen Phototherapie (UV) oder Systemtherapien infrage. Dazu zählen klassische Wirkstoffe wie Ciclosporin oder Methotrexat, immer mit ärztlichen Kontrollen. Moderne Optionen sind Biologika wie Dupilumab sowie JAK-Inhibitoren, die gezielt Entzündungswege beeinflussen.
Wann ist Phototherapie (UV-Behandlung) sinnvoll?
Phototherapie kann helfen, wenn topische Therapie und Basispflege nicht ausreichen oder wenn bestimmte Verläufe gut darauf ansprechen. Sie wird in dermatologischen Praxen oder Kliniken durchgeführt. Nutzen und Risiken wie Lichtschäden werden vorher sorgfältig abgewogen.
Was kann ich im Alltag gegen Kratzen und Schlafprobleme tun?
Nägel kurz halten, kühle Kompressen und atmungsaktive Baumwollkleidung können den Juckreiz dämpfen. Viele profitieren abends von einer festen Routine aus kurzer Dusche, Eincremen und einem kühlen Schlafzimmer. Bei Kindern können Baumwollhandschuhe nachts helfen, um unbewusstes Kratzen zu reduzieren.
Warum ist ein Schubtagebuch hilfreich?
Trigger sind individuell und nicht bei allen gleich. Ein Schubtagebuch kann Zusammenhänge mit Stress, Wetter, Schwitzen, Infekten, Hautpflegeprodukten oder beruflichen Reizstoffen sichtbar machen. Das erleichtert eine gezielte Triggerkontrolle und eine passgenaue Therapieanpassung.
Wann sollte ich mit atopischem Ekzem ärztlichen Rat einholen?
Wenn Entzündung stark ist, die Haut nässt oder schmerzt, oder wenn Infektzeichen auftreten, ist eine ärztliche Abklärung wichtig. Auch erheblicher Schlafverlust, wiederkehrende Schübe, Therapieversagen oder Verdacht auf Kontaktallergie und Handekzem sprechen dafür. Gleiches gilt bei deutlicher psychischer Belastung oder Problemen im Beruf durch Feuchtarbeit und Desinfektionsmittel.