Wenn die Haut brennt, spannt und nachts kein Schlaf kommt, stellt sich schnell die Frage: Neurodermitis was hilft wirklich? Dieser Artikel setzt auf klare Fakten statt Mythen. Sie bekommen Orientierung, die in Deutschland zu den üblichen Wegen passt: Hausarzt, Hautarzt und bei Bedarf Allergologie.
Neurodermitis ist eine chronisch-entzündliche Erkrankung. Sie verläuft oft in Schüben. Das Ziel ist nicht „für immer weg“, sondern Kontrolle: weniger Schübe, stabilere Haut und besserer Schlaf. Genau darum geht es bei einer guten Neurodermitis Behandlung.
Sie lesen, wie eine atopische Dermatitis Therapie in der Praxis aufgebaut wird. Dazu gehören alltagstaugliche Neurodermitis Tipps, wirksame Pflege und Medikamente. Auch wann es sinnvoll ist, einen Neurodermitis Schub behandeln zu lassen, wird klar eingeordnet.
Ein Schwerpunkt ist, Juckreiz lindern zu können, ohne der Haut zu schaden. Sie erfahren außerdem, welche Rolle Trigger wie Stress, Klima oder Reizstoffe spielen. Und wo Hausmittel Grenzen haben, damit keine Zeit verloren geht.
Wichtig für die Sicherheit: Bei stark nässenden Stellen, gelben Krusten, Fieber oder rascher Verschlechterung braucht es zügig ärztliche Abklärung. Das gilt auch bei starkem Leidensdruck oder wenn Kinder schlecht schlafen. Dann ist schnelle Hilfe oft der beste nächste Schritt.
Das sind die Top 10 besten Neurodermitis Produkte
Neurodermitis verstehen: Ursachen, Trigger und typische Symptome
Neurodermitis ist selten „nur“ trockene Haut. Meist greifen mehrere Faktoren ineinander: Veranlagung, das Immunsystem und Einflüsse aus dem Alltag. Genau deshalb sind Neurodermitis Ursachen oft schwer auf einen einzigen Punkt zu reduzieren.
Viele Betroffene erleben typische Symptome atopische Dermatitis wie Rötung, Schuppung, Nässen oder eine raue, gespannte Haut. Die Ausprägung schwankt, und Schübe können scheinbar ohne Vorwarnung kommen. Ein genauer Blick auf Muster und Auslöser hilft, die eigene Erkrankung besser einzuordnen.
Was im Körper passiert: Hautbarriere, Entzündung und Juckreiz-Kreislauf
Bei vielen Betroffenen ist die Hautbarriere gestört. Die Haut verliert mehr Wasser, wird trocken und reagiert schneller auf Reize. Auch der Säureschutzmantel gerät leichter aus dem Gleichgewicht, wodurch die Haut „kippt“ und schneller brennt.
Gleichzeitig läuft eine Entzündungsreaktion an: Botenstoffe fördern Rötung, Ekzem und Schwellung. Daraus entsteht oft ein Juckreiz-Kreislauf: Juckreiz führt zu Kratzen, das macht Mikroverletzungen, und die Entzündung nimmt weiter zu. Das kann den Schlaf stören und die Belastung im Alltag deutlich erhöhen.
Häufige Auslöser: Allergene, Stress, Klima, Infekte und Reizstoffe
Trigger Neurodermitis sind sehr individuell. Was bei einer Person sofort einen Schub auslöst, bleibt bei einer anderen ohne Wirkung. Ein einfaches Trigger-Tagebuch kann helfen, Zusammenhänge zu erkennen, ohne vorschnell alles zu meiden.
| Auslöser-Gruppe | Typische Beispiele | Warum das problematisch sein kann | Praktischer Alltagshinweis |
|---|---|---|---|
| Klima & Luft | trockene Kälte, Heizungsluft, Hitze, Schwitzen | mehr Wasserverlust, mehr Reibung, mehr Juckreiz | Schichten tragen, Haut nach dem Duschen rasch eincremen |
| Reizstoffe | Duftstoffe, ätherische Öle, aggressive Tenside, Desinfektionsmittel | reizt die Haut, verstärkt Entzündung und Brennen | milde Waschprodukte nutzen, Hände nach Kontakt pflegen |
| Allergene (bei Sensibilisierung) | Hausstaubmilben, Pollen, Tierhaare | Immunreaktion kann Ekzeme anfeuern | bei Verdacht ärztlich abklären statt blind zu verzichten |
| Alltag & Gesundheit | Stress, Anspannung, Infekte, Tabakrauch | Stresshormone und Infektlast können Schübe begünstigen | Schlaf priorisieren, Belastungsspitzen früh abfedern |
| Textilien & Kontakt | Wolle, kratzige Nähte, häufiges Händewaschen im Beruf | Reibung und Austrocknung verschlechtern die Haut | Baumwolle/Seide testen, Handschutz und Pflege kombinieren |
Unterschiede nach Alter: Säuglinge, Kinder und Erwachsene
Das Bild verändert sich mit dem Alter. Bei Säuglingen fallen Ekzeme oft an Wangen und Kopfhaut auf, manchmal mit Nässen. Hier ist eine sehr vorsichtige Produktwahl wichtig, weil die Haut besonders empfindlich reagiert.
Neurodermitis bei Kindern zeigt sich häufig als Beugenekzem, etwa in Ellenbeugen und Kniekehlen. Juckreiz wird abends oft stärker, und nächtliches Kratzen ist ein häufiges Thema. Auch Schulstress oder Aufregung können Schübe verstärken.
Bei Neurodermitis Erwachsene sind oft Hände, Gesichtlider und Nacken betroffen. Häufiges Waschen, Reinigungsmittel oder berufliche Reize können die Haut zusätzlich belasten. Manche Verläufe werden über Jahre chronisch, mit Phasen, in denen die Haut ruhig wirkt und dann wieder aufflammt.
Diagnose und Abgrenzung: Wann es wirklich Neurodermitis ist
Eine Neurodermitis Diagnose entsteht meist in der Hautarztpraxis durch Blickdiagnose plus Gespräch. Wichtig sind Juckreiz, wiederkehrende Schübe und typische Stellen wie Beugen, Hals oder Hände. Auch Schlafprobleme und der Alltag in Schule oder Beruf fließen oft in die Einordnung ein.
Ärztinnen und Ärzte prüfen dabei die atopische Dermatitis Kriterien: Verlauf, familiäre Atopie, trockene Haut und passende Verteilung der Ekzeme. Zur Verlaufskontrolle werden Schweregrad-Scores wie SCORAD EASI genutzt. Sie helfen, Therapieentscheidungen nachvollziehbar zu machen und Veränderungen im Zeitverlauf zu messen.
Wichtige Kriterien in der dermatologischen Diagnostik
Im Gespräch geht es um Trigger wie Stress, Klima, Infekte, neue Pflegeprodukte oder berufliche Reizstoffe. Dazu kommen Fragen nach Asthma oder Heuschnupfen, weil diese Erkrankungen oft gemeinsam auftreten. Die Haut wird gezielt an typischen Arealen inspiziert, inklusive Nägeln und Kopfhaut.
- Juckreiz und Kratzspuren, oft mit Schlafstörungen
- Chronisch wiederkehrender Verlauf mit Schüben
- Trockene, empfindliche Haut mit Entzündungszeichen
- Typische Lokalisationen je nach Alter und Lebensphase
Abgrenzung zu Psoriasis, Kontaktekzem, Pilz und Krätze
Bei einem Ekzem ist die Differenzialdiagnose Ekzem entscheidend, weil ähnliche Bilder sehr unterschiedliche Ursachen haben können. Psoriasis zeigt oft scharf begrenzte Plaques mit silbriger Schuppung, häufig an Streckseiten oder der Kopfhaut. Auch Nagelveränderungen können den Hinweis geben.
Ein Kontaktekzem wirkt oft „wie gemalt“ dort, wo etwas die Haut berührt: Schmuck, Handschuhe, Reinigungsmittel oder Kosmetik. Pilzinfektionen (Tinea) fallen eher ringförmig und randbetont auf; bei Unsicherheit ist eine Pilzdiagnostik sinnvoll. Krätze verursacht starken Juckreiz, besonders nachts, und betrifft oft auch Kontaktpersonen, mit typischen Stellen zwischen den Fingern.
| Erkrankung | Typische Zeichen | Häufige Stellen | Praktischer Hinweis |
|---|---|---|---|
| Neurodermitis | Schubweise Ekzeme, trockene Haut, starker Juckreiz | Beugen, Hals, Hände, Gesicht (je nach Alter) | Verlauf und Trigger sind oft richtungsweisend; SCORAD EASI hilft bei der Einordnung |
| Psoriasis | Scharf begrenzte Plaques, silbrige Schuppung | Streckseiten, Kopfhaut, Kreuzbeinregion | Nägel mit Tüpfelung oder Ablösung können den Verdacht stützen |
| Kontaktekzem | Rötung, Bläschen, Brennen; klarer Kontaktbezug | Hände, Gesicht, Areale unter Schmuck oder Pflastern | Epikutantest Kontaktallergie klärt häufige Auslöser wie Nickel oder Duftstoffe |
| Tinea (Pilz) | Ringförmig, randbetont, schuppender Saum | Körperhaut, Leisten, Füße | Mykologie kann die Therapieentscheidung absichern |
| Krätze (Scabies) | Sehr starker Juckreiz nachts, kleine Gänge/Papeln | Zwischenräume der Finger, Handgelenke, Genitalbereich | Kontaktpersonen mit Juckreiz sind ein wichtiger Hinweis |
Welche Tests sinnvoll sind: Pricktest, Epikutantest, Blutwerte
Tests ergänzen die klinische Einschätzung, ersetzen sie aber nicht. Ein Pricktest Neurodermitis wird genutzt, wenn eine Soforttyp-Allergie vermutet wird, etwa auf Pollen, Hausstaubmilben oder Tierhaare. Das hilft vor allem, Begleiterkrankungen wie allergische Rhinitis oder Asthma besser einzuordnen.
Bei Verdacht auf Auslöser durch Produkte oder Beruf ist der Epikutantest Kontaktallergie besonders hilfreich, gerade bei Handekzemen. Häufige Auslöser sind Duftstoffe, Metalle wie Nickel oder Konservierer wie Methylisothiazolinon. So lassen sich vermeidbare Reize gezielt erkennen.
Ein IgE Blutwert kann erhöht sein, ist aber allein kein Beweis und passt nicht immer zur Stärke der Hautsymptome. Blutwerte werden außerdem je nach Situation genutzt, etwa bei Verdacht auf Infekt oder zur späteren Therapiekontrolle, wenn stärkere Medikamente geplant sind. Entscheidend bleibt das Gesamtbild aus Hautbefund, Verlauf und Auslösern.
Was hilft bei Neurodermitis wirklich?
Wenn die Haut brennt und der Schlaf leidet, zählt ein klarer Plan. Im Alltag hilft es, Akutmaßnahmen und Routine sauber zu trennen. So wird aus „aushalten“ Schritt für Schritt ein besseres Management.
Sofortmaßnahmen bei akutem Schub
Bei Neurodermitis akuter Schub was tun: Erst die Haut beruhigen, dann Reize stoppen. Kühle, feuchte Umschläge können Hitze aus der Entzündung ziehen. Danach sanft trocken tupfen und zügig rückfettend eincremen.
Um Juckreiz sofort lindern zu können, sind kleine Tricks oft wirksam. Nägel kurz halten, nachts Baumwollhandschuhe tragen und statt Kratzen lieber drücken oder klopfen. Auch ein kühles Schlafzimmer und leichte Baumwollkleidung senken den Kratzdrang.
Wenn die Stellen stark entzündet sind, sollte die ärztlich verordnete antientzündliche Therapie früh eingesetzt werden. In Deutschland kommen dafür häufig topische Steroide oder Calcineurininhibitoren infrage, je nach Körperstelle. Wichtig ist die passende Menge und Dauer nach ärztlicher Anleitung.
Langfristige Kontrolle: Schubprophylaxe und Basisstrategien
Schubprophylaxe Neurodermitis beginnt mit Basispflege, auch an guten Tagen. Duftfreie Emollients stabilisieren die Hautbarriere und senken Trockenheit. Milde Reinigung, lauwarm duschen und direkt danach eincremen halten den Schutzfilm intakt.
Wer Neurodermitis langfristig kontrollieren will, braucht zudem Trigger-Klarheit. Häufige Verstärker sind Wärme, starkes Schwitzen, kratzige Textilien und Stressphasen. Ein einfacher Plan hilft: Reiz senken, Haut pflegen, Entzündung früh bremsen.
Für wiederkehrende Problemstellen kann ein proaktives Vorgehen sinnvoll sein. Dabei werden nach ärztlicher Absprache bestimmte Areale in Intervallen weiterbehandelt, obwohl sie gerade ruhig wirken. Das Ziel ist weniger „Überraschungsschübe“ im Alltag.
Realistische Ziele: Linderung, Schlaf, Hautruhe und Rückfallprävention
Gute Ziele sind messbar und alltagstauglich: weniger Schubtage, weniger Kratzspuren und weniger Infekte. Ebenso wichtig sind ruhiger Schlaf und stabile Hautruhe. Wenn Sie Juckreiz sofort lindern können, sinkt oft auch das Risiko für neue Entzündungsherde.
Therapiepläne sind immer individuell: Alter, betroffene Zonen, Schweregrad und Situationen wie Schwangerschaft oder Stillzeit spielen eine Rolle. Viele schaffen es, die Haut zu stabilisieren und die Haut beruhigen zu lassen, auch wenn eine vollständige Heilung selten ist. Entscheidend ist ein Vorgehen, das zur eigenen Lebensrealität passt.
| Situation | Praktischer Schritt | Worauf achten | Ziel im Alltag |
|---|---|---|---|
| Akuter Juckreiz am Abend | Kühlen, dann rückfettend eincremen | Nicht rubbeln, nur tupfen; duftfreie Produkte | Haut beruhigen und Kratzdrang senken |
| Unruhige Nacht | Schlafzimmer kühl halten, Baumwollhandschuhe | Nägel kurz; Pyjama aus Baumwolle | Juckreiz sofort lindern und Schlaf verbessern |
| Wiederkehrende Stellen (z. B. Armbeugen) | Proaktives Intervallkonzept nach ärztlicher Absprache | Richtige Wirkstoffstärke für die Region | Schubprophylaxe Neurodermitis im Alltag |
| Sport, Hitze, Schwitzen | Pausen, duschen lauwarm, sofort eincremen | Reizarme Kleidung; Schweiß zügig abspülen | Neurodermitis langfristig kontrollieren |
| Starker, entzündeter Schub | Verordnete Entzündungshemmer zeitnah anwenden | Dauer und Menge ärztlich festlegen lassen | Neurodermitis akuter Schub was tun: Entzündung bremsen |
Basispflege (Emollients): Die wichtigste Therapie im Alltag
Bei Neurodermitis ist die Hautbarriere oft undicht. Wasser geht verloren, Reizstoffe dringen leichter ein. Basispflege Neurodermitis setzt genau dort an: Sie hält die Haut geschmeidig und kann die Schubhäufigkeit senken. Emollients sind dabei keine „Kosmetik“, sondern tägliche Barriere-Pflege.
Welche Cremes und Salben bei trockener, entzündeter Haut passen
Die Textur entscheidet, wie gut sich ein Produkt im Alltag nutzen lässt. Bei sehr trockenen Arealen ist eine rückfettende Creme oft zu leicht; dann geben Salben mehr Schutz. Für große Flächen im Sommer greifen viele lieber zu Lotionen, weil sie schneller einziehen.
Bei nässenden Ekzemen kann eine zu okklusive Fettsalbe stören. Dann sind leichtere Grundlagen oft angenehmer, und die Auswahl sollte ärztlich abgestimmt werden.
| Textur | Wann sie meist passt | Vorteil | Worauf achten |
|---|---|---|---|
| Salbe/Fettsalbe | Sehr trockene, raue Haut; Winter; Hände und Schienbeine | Starker Schutzfilm, bremst Wasserverlust | Kann kleben; bei Nässen eher vorsichtig testen |
| Creme | Alltag, Mischbild aus Trockenheit und leichter Rötung | Guter Kompromiss aus Pflege und Tragegefühl | Parfümfrei wählen; wenige potenzielle Allergene |
| Lotion | Große Flächen, Sommer, wenn alles schnell gehen muss | Leicht verteilbar, zieht rasch ein | Pflegewirkung kann bei starker Trockenheit zu kurz sein |
Inhaltsstoffe im Check: Urea, Glycerin, Ceramide und Panthenol
Urea Neurodermitis ist ein Klassiker, weil Harnstoff Wasser bindet. Auf rissiger oder stark entzündeter Haut kann Urea jedoch brennen. Dann hilft es, die Konzentration zu senken oder kurzfristig auf mildere Feuchthaltefaktoren zu wechseln.
Glycerin gilt als gut verträglich und passt oft auch bei empfindlicher Haut. Eine Ceramide Creme unterstützt die Barriere, weil sie fehlende Lipide ergänzt. Panthenol wird häufig genutzt, um gereizte Haut zu beruhigen und die Regeneration zu begleiten.
Richtig eincremen: Häufigkeit, Menge und beste Zeitpunkte
Pflege wirkt am besten, wenn sie zur Routine wird. Direkt nach dem Waschen zählt der Zeitpunkt: Innerhalb weniger Minuten nach dem Abtrocknen eincremen, damit weniger Feuchtigkeit verdunstet. Viele kommen mit zwei bis drei Anwendungen am Tag gut zurecht, bei Bedarf auch öfter.
Ein häufiger Knackpunkt ist richtig eincremen Menge. Zu wenig fühlt sich kurz gut an, reicht aber oft nicht für den Barriere-Effekt. Praktisch: lieber in dünnen Schichten arbeiten und eine zweite Runde nachlegen, statt einmal hastig und sparsam zu bleiben.
Typische Fehler: Zu heiß duschen, falsche Produkte, zu seltene Pflege
Neurodermitis Pflegefehler passieren meist im Alltag, nicht in der Arztpraxis. Zu heißes oder langes Duschen trocknet aus, genau wie stark schäumende Waschprodukte. Duftstoffe und ätherische Öle sind häufige Reizquellen, selbst wenn sie „natürlich“ klingen.
Auch häufiges Wechseln der Produkte ohne Beobachtung kann verwirren: Dann ist unklar, was hilft und was stört. Sinnvoll ist eine einfache, parfümfreie Basis und ein ruhiger Testzeitraum. Und wichtig: Pflege ersetzt im Schub nicht automatisch eine entzündungshemmende Behandlung, sie begleitet sie.
Medikamente bei Neurodermitis: Creme, Salbe, Tablette und Spritze
Bei Neurodermitis Medikamente geht es meist um einen klaren Stufenplan: erst stabilisieren, dann gezielt dämpfen. Grundlage ist fast immer die Pflege der Hautbarriere, ergänzt durch eine topische Therapie gegen Entzündung. Welche Stufe passt, hängt von Ausmaß, Körperstellen, Schlaf und Alltag ab.
Bei leichten bis mittleren Schüben stehen Cremes und Salben im Vordergrund. In der topische Therapie kommen je nach Befund entzündungshemmende Wirkstoffe zum Einsatz, oft zeitlich begrenzt und mit Pausen. Für empfindliche Areale wird die Auswahl enger, damit die Haut ruhig bleibt und nicht zusätzlich gereizt wird.
Wenn die Haut nässt, krustet oder schmerzt, kann eine Infektion dahinterstecken. Dann ist eine ärztliche Abklärung wichtig, weil Antibiotika bei Infektion nur bei passender Diagnose sinnvoll sind. Auch antiseptische Waschungen können Teil des Plans sein, vor allem wenn bakterielle Keime Schübe anfeuern.
Begleitend wird oft nach Lösungen für den Schlaf gesucht. Antihistaminika Juckreiz können abends helfen, wenn das Kratzen nachts eskaliert, auch wenn Juckreiz bei Neurodermitis nicht immer histamingetrieben ist. Entscheidend ist dabei die individuelle Verträglichkeit, vor allem bei Müdigkeit am Tag.
Bei anhaltend aktiver, ausgedehnter Erkrankung wird häufiger eskaliert. Phototherapie UV ist eine Option, meist als UVB oder UVA1, abhängig von Hauttyp, Verfügbarkeit und Risiko-Nutzen-Abwägung. Sie wird oft mit konsequenter Pflege kombiniert, um die Haut weniger reaktiv zu machen.
Reicht das nicht aus, rückt die systemische Therapie Neurodermitis in den Fokus. Dazu zählen moderne Wirkstoffe wie Dupilumab und Tralokinumab, die gezielt Entzündungswege blockieren, sowie Upadacitinib als Tablette aus der Gruppe der JAK-Inhibitoren. Welche Form passt, hängt unter anderem von Begleiterkrankungen, Laborwerten und dem Verlauf ab.
| Therapiesäule | Typische Form | Wann im Alltag relevant | Worauf man achtet |
|---|---|---|---|
| topische Therapie | Creme/Salbe | Lokale Rötung, Ekzemherde, begrenzte Areale | Richtige Menge, passende Stärke, Körperzone, Kombination mit Pflege |
| Phototherapie UV | Behandlung in der Praxis | Mittelgradige Verläufe, wenn topisch allein nicht reicht | Termintreue, Hauttyp, Sonnenempfindlichkeit, Nebenwirkungen |
| systemische Therapie Neurodermitis | Tablette oder Spritze | Schwere oder ausgedehnte Verläufe, hoher Leidensdruck | Kontrollen, Infektrisiko, Impfstatus, Wechselwirkungen |
| Begleitmedikation | z. B. Antihistaminika Juckreiz | Schlafprobleme durch Kratzdrang, akute Belastungsphasen | Müdigkeit, Fahrtüchtigkeit, kurzer Einsatz nach Bedarf |
| Infektbehandlung | lokal oder systemisch, je nach Befund | Nässen, Pusteln, starke Schmerzen, rasche Verschlechterung | Ärztliche Diagnose, gezielte Antibiotika bei Infektion, Hygieneplan |
Wichtig ist, starke Wirkstoffe nicht auf eigene Faust zu starten oder zu wechseln. Ein fester Plan mit Dermatologie hilft, Auslöser zu erkennen, Nebenwirkungen früh zu merken und die Behandlung sauber zu steuern. So bleibt die Therapie nachvollziehbar und alltagstauglich, auch wenn sich der Verlauf verändert.
Cortison richtig anwenden: Wirkung, Sicherheit und Nebenwirkungen
Bei einem akuten Ekzem zählt oft Tempo: Entzündung runter, Juckreiz bremsen, damit die Haut wieder zur Ruhe kommt. Cortison Creme Neurodermitis kann genau das leisten, wenn sie passend ausgewählt und sauber begrenzt eingesetzt wird. Viele Sorgen entstehen eher durch falsche Dauer oder falsche Stärke als durch die Therapie an sich.
Wann topische Steroide sinnvoll sind und wie lange man sie nutzt
Topische Steroide Anwendung ist vor allem im Schub sinnvoll: sobald Rötung, Nässen oder starkes Kratzen starten. Häufig ist „zu schwach und zu selten“ der Grund, warum ein Schub unnötig lange dauert. Ziel ist eine zügige Kontrolle, dann wird die Häufigkeit reduziert.
Praktisch hilft eine klare Routine: erst das Wirkpräparat auf die betroffenen Flächen, später die Basispflege, wenn es so verordnet ist. Hände danach waschen, außer die Hände werden selbst behandelt. Nicht in der Handfläche „zusammenmischen“, wenn das nicht ausdrücklich empfohlen wurde.
Stärkeklassen und Körperzonen: Gesicht, Hände, Beugen, Genitalbereich
Welche Stärke passt, hängt stark von der Zone ab. Dünne Haut reagiert schneller, dicke Haut braucht oft mehr Wirkstärke. Für viele ist die Frage zentral, ob Cortison Gesicht sicher ist: In der Regel ja, aber meist mit niedriger Potenz, kurzer Dauer und genauer Flächenbegrenzung.
| Körperzone | Hauttyp & Aufnahme | Typischer Ansatz in der Praxis | Worauf besonders achten |
|---|---|---|---|
| Gesicht/Lider | Sehr dünn, hohe Wirkstoffaufnahme | Kurze Intervalle, eher niedrigere Potenzen | Reizungen, periorale Dermatitis, klare Begrenzung |
| Beugen (Ellenbeuge, Kniekehle) | Empfindlich, oft feucht-warm | Mittlere Potenzen je nach Schwere, kontrollierte Dauer | Nicht okklusiv „einpacken“ ohne Vorgabe |
| Hände/Handflächen | Dickere Hornschicht, geringere Aufnahme | Bei Bedarf stärkere Präparate, konsequent genug dosieren | Kontaktreizstoffe reduzieren, Pflege nach dem Waschen |
| Genitalbereich | Sehr empfindlich, hohe Aufnahme | Meist niedrige Potenzen, sehr kurze Anwendung | Brennen möglich, keine Eigenexperimente mit Stärke |
Hautverdünnung vermeiden: Intervalltherapie und Ausschleichen
Cortison Nebenwirkungen Haut treten vor allem bei Fehlgebrauch auf: zu lange, zu stark oder dauerhaft unter Okklusion. Typische Probleme sind Hautatrophie, feine Äderchen, Dehnungsstreifen oder ein gereizter Mundbereich. Mit einem klaren Plan lassen sich diese Risiken meist gut begrenzen.
Bei Rückfallneigung kann Intervalltherapie Neurodermitis helfen: Nach dem Abklingen wird nicht abrupt gestoppt, sondern an wenigen festen Tagen weiterbehandelt, ärztlich begleitet. Ausschleichen Cortison bedeutet meist: erst seltener, dann nur noch bei Bedarf. So bleibt die Haut stabil, ohne unnötig lange hohe Dosen zu nutzen.
Calcineurininhibitoren (Tacrolimus/Pimecrolimus): Alternativen fürs Gesicht
Wenn Ekzeme immer wieder an sensiblen Stellen aufflammen, braucht die Haut oft mehr als nur „kurz etwas drauf“. Nicht-steroidale Entzündungshemmer wie Tacrolimus und Pimecrolimus sind dann eine Alternative zu Cortison Gesicht, vor allem wenn die Haut dort schnell gereizt reagiert.
Für wen geeignet: empfindliche Areale und langfristige Kontrolle
Tacrolimus Salbe Neurodermitis wird häufig genutzt, wenn Gesicht, Hals oder Hautfalten betroffen sind und man Steroid-Risiken vermeiden möchte. Auch bei Neurodermitis Lid kann der Ansatz sinnvoll sein, weil die Lider dünn sind und leicht auf starke Wirkstoffe reagieren.
Pimecrolimus Creme wird oft als Option bei eher milden bis moderaten Ekzemen gesehen, ebenfalls an empfindlichen Zonen. Beide Wirkstoffe gehören in einen Plan, der ärztlich erklärt wird, damit Dosierung, Dauer und Kontrolltermine klar sind.
Das sind die neuesten Neurodermitis Produkte
Richtig starten: Anwendung, Brennen zu Beginn und Sonnenverhalten
Am Anfang reicht meist eine dünne Schicht in den vereinbarten Abständen. Viele spüren in den ersten Tagen ein Wärmegefühl oder Brennen Tacrolimus, besonders auf stark entzündeter Haut. Das lässt bei vielen nach, wenn die Entzündung abklingt und die Hautbarriere sich beruhigt.
Wichtig ist auch ein vernünftiger Umgang mit UV-Licht. Direkte, starke Sonne und Solarium sind in der Startphase oft keine gute Idee; Sonnenschutz, Schatten und Kleidung helfen, die Haut nicht zusätzlich zu stressen.
Kombination mit Basispflege und Schubmanagement
Die Basis bleibt tägliche Barrierepflege, auch wenn Tacrolimus oder Pimecrolimus im Einsatz sind. Eine einfache Routine kann helfen: Pflege regelmäßig, Wirkstoff nach Plan, Trigger im Blick. So wird die Haut weniger trocken, juckt oft weniger und bleibt belastbarer.
Bei häufigen Rückfällen kann eine proaktive Therapie Tacrolimus eingesetzt werden: nicht nur im akuten Schub, sondern in ruhigen Phasen auf früher betroffenen Arealen, in längeren Abständen. Das Ziel ist eine stabilere Kontrolle, ohne dass man ständig von Null anfängt.
| Alltagssituation | Praktischer Fokus | Typischer Stolperstein | Was oft hilft |
|---|---|---|---|
| Wiederkehrendes Ekzem im Gesicht | Alternative zu Cortison Gesicht mit klaren Intervallen | Zu häufiges Wechseln der Produkte | Konstante Basispflege, Wirkstoff nach Verordnung, Geduld über mehrere Tage |
| Reizung am Augenlid | Neurodermitis Lid behutsam behandeln, sehr dünn auftragen | Reiben der Augen und aggressive Reinigung | Milde Reinigung, kurze Fingernägel, Pflege als Schutzfilm |
| Start mit Tacrolimus | Tacrolimus Salbe Neurodermitis in der Einstiegsphase korrekt dosieren | Abbruch wegen Brennen Tacrolimus nach 1–2 Anwendungen | Dünn starten, Hautbarriere stärken, Auslöser meiden, Rücksprache bei anhaltenden Beschwerden |
| Leichtes bis moderates Ekzem | Pimecrolimus Creme als nicht-steroidale Option | Unregelmäßige Anwendung im Alltag | Feste Zeiten (morgens/abends), Pflege daneben, Erinnerung im Tagesablauf |
| Häufige Rückfälle | proaktive Therapie Tacrolimus zur Rückfallprophylaxe | Nur behandeln, wenn es „richtig schlimm“ ist | Früh ansetzen, betroffene Zonen kennen, Schubmanagement schriftlich festhalten |
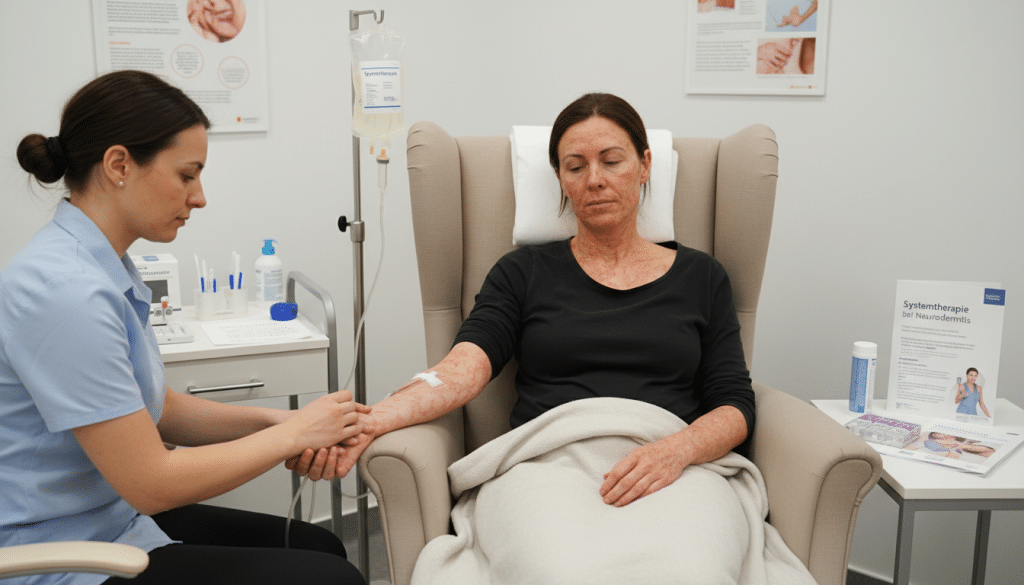
Systemtherapie und Biologika: Moderne Behandlungen bei schwerer Neurodermitis
Wenn Cremes, Basispflege und Trigger-Management nicht reichen, rückt die schwere Neurodermitis Systemtherapie in den Fokus. Ziel ist mehr Kontrolle über Entzündung und Juckreiz, damit Alltag, Schlaf und Leistungsfähigkeit stabiler werden. In der Praxis wird das meist in dermatologischen Schwerpunktpraxen oder Kliniken geplant, eng begleitet und sauber dokumentiert.
Wann eine Systemtherapie in Deutschland in Frage kommt
In Biologika Neurodermitis Deutschland gilt: Eine Systembehandlung wird vor allem dann erwogen, wenn die Krankheitslast hoch bleibt, obwohl topische Therapien konsequent genutzt werden. Entscheidend sind nicht nur sichtbare Ekzeme, sondern auch Dauerjuckreiz, häufige Schübe und spürbare Einschränkungen im Beruf, in der Schule oder beim Schlaf.
Vor dem Start wird oft geprüft, wie groß die betroffenen Areale sind und wie stark die Entzündung ist. Ebenso wichtig: Welche Behandlungen wurden schon versucht, wie gut wurden sie vertragen und was sind realistische Therapieziele für die nächsten Monate.
Biologika und JAK-Inhibitoren: Wirkprinzip, Nutzen und Monitoring
Biologika setzen gezielt an Botenstoffen des Immunsystems an. Dupilumab beeinflusst den IL-4/IL-13-Signalweg, Tralokinumab zielt auf IL-13, und Lebrikizumab wird ebenfalls in diesem Entzündungsfeld eingesetzt. Viele Betroffene berichten über weniger Juckreiz und ruhigere Haut, was sich oft schnell auf den Schlaf auswirkt.
Daneben gibt es Tabletten: JAK-Inhibitoren Upadacitinib Abrocitinib Baricitinib können bei passenden Patientinnen und Patienten rasch wirken. Weil sie breiter in Signalwege eingreifen, braucht es ein klares Sicherheitskonzept mit festen Terminen. Dazu gehört das Monitoring Blutwerte, oft mit Blutbild sowie Leber- und Fettwerten, je nach Wirkstoff und Vorgeschichte.
| Therapiegruppe | Beispiele | Typischer Fokus in der Praxis | Kontrollen im Verlauf |
|---|---|---|---|
| Biologika | Dupilumab, Tralokinumab, Lebrikizumab | Gezielte Entzündungshemmung bei anhaltend aktiver Neurodermitis | Hautstatus, Symptomtagebuch, Verlaufsgespräche; Labor nach individueller Lage |
| JAK-Inhibitoren | Upadacitinib, Abrocitinib, Baricitinib | Schnelle Symptomkontrolle bei geeigneten Personen und klarer Indikation | Monitoring Blutwerte mit strukturiertem Laborplan und Infektanamnese |
Risiken, Impfungen und regelmäßige Kontrollen
Bei jeder immunmodulierenden Therapie zählt eine saubere Nutzen-Risiko-Abwägung. Je nach Wirkprinzip kann die Infektanfälligkeit steigen, deshalb werden Warnzeichen wie Fieber, starke Müdigkeit oder ungewöhnliche Hautveränderungen ärztlich abgeklärt. Auch Begleiterkrankungen und andere Medikamente spielen in die Entscheidung hinein.
Ein weiterer Baustein sind Impfungen Immunsuppression: Vor Beginn wird der Impfstatus geprüft und, wenn nötig, aktualisiert. Totimpfstoffe lassen sich oft gut einplanen, bei Lebendimpfstoffen braucht es hingegen klare Absprachen und Timing. Regelmäßige Termine, dokumentierte Beschwerden und nachvollziehbare Therapieziele halten die Behandlung sicher und steuerbar.
Hausmittel und natürliche Ansätze: Was ist sinnvoll, was eher nicht?
Hausmittel Neurodermitis können den Alltag erleichtern, wenn sie sanft sind und zur Haut passen. Eine natürliche Behandlung wirkt am besten als Ergänzung zur Basistherapie, nicht als Ersatz im Schub. Wichtig ist ein einfacher Test: nur ein neues Mittel, kleinflächig, für ein paar Tage.
Bei akuter Wärme und Juckreiz helfen oft kühle, feuchte Tücher. Schwarztee-Umschläge werden bei nässenden Stellen genutzt, weil sie sich zusammenziehend anfühlen können. Die Haut reagiert aber sehr individuell, daher erst kurz anwenden und beobachten.
Bäder Neurodermitis können sinnvoll sein, wenn sie kurz und lauwarm bleiben. Entscheidend ist die Reihenfolge: danach sanft abtupfen und innerhalb weniger Minuten reichhaltig eincremen. Langes Baden, heißes Wasser und kräftiges Rubbeln reizen die Barriere oft zusätzlich.
Bei Ölen gilt: Kokosöl Neurodermitis wird häufig ausprobiert, weil es okklusiv ist und Trockenheit mindern kann. Gleichzeitig sind Unverträglichkeiten möglich, vor allem bei rissiger oder entzündeter Haut. Deshalb sparsam starten und parfümfreie Pflege bevorzugen.
Auch pflanzliche Ergänzungen werden diskutiert; zur Nachtkerzenöl Evidenz finden sich gemischte Ergebnisse. Wer es testen möchte, sollte klare Erwartungen haben und Veränderungen der Haut dokumentieren. Bei Kindern, in Gesichtsnähe oder bei gleichzeitigem Asthma ist zusätzliche Vorsicht sinnvoll.
Besonders heikel sind Duftstoffe: ätherische Öle Neurodermitis gefährlich ist als Hinweis ernst zu nehmen, weil sie die Haut reizen oder Allergien auslösen können. Gleiches gilt für aggressive Hausrezepte mit Alkohol, Essig oder scharfen Zusätzen. Wenn Brennen, stärkere Rötung oder neue Pusteln auftreten, sofort absetzen.
| Ansatz | Wann es passen kann | Worauf achten | Stopp-Signal |
|---|---|---|---|
| Kühle feuchte Umschläge | Bei Hitzegefühl, Juckreiz, milden Rötungen | Sauberes Tuch, kurze Dauer, nicht eiskalt | Mehr Brennen, Gänsehaut, stärkerer Juckreiz |
| Schwarztee-Umschläge | Bei nässenden Arealen, wenn gut verträglich | Abgekühlt, kurz starten, danach Pflege auftragen | Trockenheitsgefühl nimmt zu, neue Reizung |
| Bäder Neurodermitis | Bei starker Schuppung, Spannungsgefühl | Lauwarm, 5–10 Minuten, danach sofort eincremen | Haut wird rauer, rissiger oder deutlich röter |
| Kokosöl Neurodermitis | Bei sehr trockenen Stellen ohne akute Entzündung | Dünn auftragen, erst kleinflächig testen, ohne Duft | Pickelchen, Jucken, Kontaktreaktion |
| Nahrungsergänzung (Nachtkerzenöl Evidenz) | Wenn ein Test gewünscht ist und die Haut stabil ist | Nur ein Präparat, feste Dauer, Verlauf notieren | Magen-Darm-Beschwerden, keine Verträglichkeit |
| Duftstoffe (ätherische Öle Neurodermitis gefährlich) | Meist keine gute Idee bei empfindlicher Haut | Duftfrei wählen, Etiketten prüfen, Kontakt meiden | Sofortiges Brennen, Rötung, Quaddeln |
Ernährung bei Neurodermitis: Allergien, Eliminationsdiäten und Mikronährstoffe
Bei der Ernährung Neurodermitis lohnt sich ein nüchterner Blick: Essen ist nicht automatisch der Auslöser. Manche merken gar keinen Zusammenhang, andere reagieren klar auf einzelne Lebensmittel. Entscheidend ist, ob Beschwerden zuverlässig wiederkehren und ob es medizinische Hinweise gibt.
Wichtig ist auch das Timing: Sofortreaktionen wie Jucken im Mund, Quaddeln oder Schwellungen sprechen eher für eine Allergie. Eine Ekzemverschlechterung kann dagegen erst Stunden später auffallen und hat oft mehrere Trigger. Bei Verdacht auf Lebensmittelallergie Neurodermitis sind strukturierte Tests und ein sauberes Symptomtagebuch meist hilfreicher als pauschale Verbote.
Wann Nahrungsmittel wirklich eine Rolle spielen
Lebensmittel sind vor allem dann relevant, wenn Reaktionen klar reproduzierbar sind oder eine Allergie nachgewiesen wurde. Das kommt im Kindesalter häufiger vor, ist aber auch bei Erwachsenen möglich. Alkohol, sehr scharfes Essen oder stark verarbeitete Produkte können zusätzlich individuell „mit anfeuern“, ohne dass es eine echte Allergie sein muss.
| Beobachtung nach dem Essen | Typisches Zeitfenster | Was als Nächstes sinnvoll ist |
|---|---|---|
| Lippenkribbeln, Quaddeln, Niesreiz | Minuten bis 1 Stunde | Allergiediagnostik prüfen lassen und Trigger gezielt eingrenzen |
| Ekzem wird rauer, nässt mehr, Juckreiz nimmt zu | Stunden bis 2 Tage | Andere Faktoren mitdenken (Stress, Infekt, Pflege) und Verlauf dokumentieren |
| Keine klare Veränderung trotz „Verdachts-Lebensmittel“ | Uneinheitlich | Keine unnötigen Restriktionen; Fokus auf alltagstaugliche Kost |
Eliminationsdiäten richtig angehen: ärztlich begleitet statt Selbstversuch
Eine strenge Diät kann schnell zu Mangel führen, besonders bei Kindern. Deshalb gehört eine Eliminationsdiät ärztlich begleitet und idealerweise mit qualifizierter Ernährungsberatung geplant. Dazu zählen ein klares Ziel, eine kurze Testphase und eine kontrollierte Wiedereinführung, wenn es medizinisch passt.
So bleibt die Ernährung vielseitig, und unnötige Verbote werden vermieden. Parallel lassen sich Laborwerte gezielt klären, statt „auf Verdacht“ viel zu streichen. Das hilft, Verunsicherung aus dem Alltag zu nehmen.
Entzündungsarme Ernährung: Omega-3, Ballaststoffe und ausreichend Protein
Als Basis hat sich eine mediterran orientierte Kost bewährt: viel Gemüse, Hülsenfrüchte, Vollkorn und gute Öle. Für Omega-3 Neurodermitis stehen fetter Seefisch wie Lachs oder Hering sowie Algenöl im Fokus. Ballaststoffe unterstützen das Darmmikrobiom Ballaststoffe und können die Verdauung stabilisieren, was viele als entlastend erleben.
Auch Protein ist relevant, weil die Haut ständig erneuert wird. Gute Quellen sind Joghurt, Eier, Hülsenfrüchte, Tofu, Fisch oder mageres Fleisch, je nach Verträglichkeit. Mikronährstoffe Haut wie Vitamin D, Eisen und Zink sollten bei Verdacht überprüft werden; Supplemente gehören in Deutschland üblicherweise in ärztliche Hand.
Alltag, Stress und Umgebung: Trigger reduzieren und Schübe vorbeugen
Gute Neurodermitis Alltagstipps setzen auf Routine: sanft reinigen, kurz duschen, direkt danach eincremen. Viele merken, dass Stress Neurodermitis deutlich verstärkt. Hilfreich sind feste Pausen, leichte Bewegung und progressive Muskelrelaxation nach Jacobson. Gegen Kratzimpulse helfen kurze Nägel, kühle Umschläge und ein klares „Stopp“-Signal, bevor die Hand zur Stelle wandert.
Für viele ist Schlaf Juckreiz das Hauptproblem im Schub. Ein kühles Schlafzimmer, glatte Baumwollwäsche und weniger Schwitzen entlasten die Haut. Abends lohnt eine ruhige Pflegeroutine mit reichhaltiger Creme, damit die Barriere über Nacht stabil bleibt. Wenn der Leidensdruck hoch ist, kann psychologische oder psychosomatische Hilfe Teil der Behandlung sein.
Auch Klima Luftfeuchtigkeit spielt eine Rolle: Im Winter trocknet Heizungsluft die Haut aus, ein Hygrometer und mehr Feuchte im Raum können helfen. Im Sommer zählt Schweißmanagement: luftige Kleidung, Duschen nach Sport und danach sofort rückfettend pflegen. Nach Schwimmen in Chlor- oder Salzwasser kurz abduschen und eincremen, damit die Haut nicht nachreizt.
Bei Kleidung Neurodermitis gilt: weich, glatt, am besten Baumwolle; Wolle direkt auf der Haut reizt oft. Waschmittel sollten parfümfrei sein, ein Extra-Spülgang ist sinnvoll, Weichspüler sind häufig ungünstig. Wer sensibel ist, kann Hausstaubmilben reduzieren, etwa durch Encasings und heiß gewaschene Bettwäsche. Beim Arbeitsplatz Handekzem helfen Hautschutzpläne, passende Schutzhandschuhe und rückfettende Pflege nach jedem Waschen; so greifen Basispflege, Triggerkontrolle und passende Entzündungshemmung am besten ineinander.
FAQ
Was hilft bei Neurodermitis wirklich – und was sind realistische Ziele?
Am wirksamsten ist die Kombination aus konsequenter Basispflege, Trigger-Management und antientzündlicher Therapie im Schub. Neurodermitis (atopische Dermatitis) ist chronisch und verläuft oft in Schüben. Realistisch ist eine gute Kontrolle: weniger Juckreiz, ruhigere Haut, weniger Schubtage und besserer Schlaf.
Woran erkenne ich einen akuten Schub und was kann ich sofort tun?
Typisch sind stärkerer Juckreiz, Rötung, Brennen, neue Ekzeme und oft trockene, rissige Haut. Kühlung (kalte Umschläge), kurze Nägel und reizarme Kleidung helfen sofort. Danach konsequent rückfetten und ärztlich verordnete Wirkstoffe frühzeitig nutzen, statt zu lange abzuwarten.
Welche Warnzeichen sprechen für eine Infektion und wann sollte ich zum Arzt?
Nässen, gelbliche Krusten, zunehmender Schmerz, rasche Ausbreitung, Fieber oder starke Müdigkeit sind Warnzeichen. Auch bei Verdacht auf Herpes an Ekzemstellen ist schnelle Hilfe wichtig. In solchen Fällen sollten Hausarzt oder Hautarzt zeitnah prüfen, ob eine antiseptische Behandlung, Antibiotika oder eine andere Therapie nötig ist.
Was passiert bei Neurodermitis im Körper?
Die Hautbarriere ist geschwächt, dadurch verliert die Haut mehr Wasser und reagiert schneller auf Reizstoffe. Gleichzeitig läuft eine Entzündungsreaktion, die Rötung und Ekzeme antreibt. Der Juckreiz-Kratz-Kreislauf verschlimmert das Problem, weil Kratzen Mikroverletzungen und neue Entzündung auslöst.
Welche Trigger sind am häufigsten – und wie finde ich meine persönlichen Auslöser?
Häufige Trigger sind trockene Heizungsluft, Kälte, Schwitzen, Stress, Infekte, Duftstoffe, aggressive Tenside, Wolle, Tabakrauch sowie Allergene wie Pollen oder Hausstaubmilben bei Sensibilisierung. Nicht jeder Trigger gilt für jede Person. Ein Trigger-Tagebuch hilft, Zusammenhänge zwischen Alltag, Hautzustand, Schlaf und Schubhäufigkeit zu erkennen.
Unterscheidet sich Neurodermitis je nach Alter?
Ja. Bei Säuglingen sind oft Wangen und Kopfhaut betroffen, teils mit Nässen. Kinder haben häufig Beugenekzeme an Ellenbeugen und Kniekehlen, oft mit starkem Juckreiz nachts. Bei Erwachsenen treten Ekzeme häufig an Händen, Gesicht und Augenlidern auf, teils verstärkt durch Beruf, häufiges Händewaschen oder Reizexpositionen.
Wie wird Neurodermitis in Deutschland diagnostiziert?
Die Diagnose ist meist klinisch und basiert auf Anamnese, typischer Verteilung der Ekzeme, Juckreiz und Verlauf in Schüben. Hautärzte nutzen zur Einordnung oft Schweregrad-Scores wie EASI oder SCORAD. Schlaf, Arbeit oder Schule und die Lebensqualität fließen in die Therapieentscheidung ein.
Wie grenzt man Neurodermitis von Psoriasis, Kontaktekzem, Pilz oder Krätze ab?
Psoriasis zeigt oft scharf begrenzte Plaques mit silbriger Schuppung, häufig an Streckseiten oder Kopfhaut. Ein Kontaktekzem hat meist einen klaren Bezug zu Auslösern wie Nickel, Duftstoffen oder Konservierern und ist oft lokal begrenzt. Pilzinfektionen sind oft ringförmig und randbetont, während Krätze meist starken nächtlichen Juckreiz mit typischen Stellen und häufig betroffenen Kontaktpersonen verursacht.
Welche Allergietests und Untersuchungen sind sinnvoll?
Pricktest oder spezifisches IgE sind sinnvoll, wenn Soforttyp-Allergien wie Pollen, Hausstaubmilben oder Tierhaare vermutet werden. Der Epikutantest (Patch-Test) hilft bei Verdacht auf Kontaktallergien, etwa durch Methylisothiazolinon oder Duftstoffe, besonders bei Handekzemen. Blutwerte wie Gesamt-IgE können erhöht sein, beweisen aber allein keine Neurodermitis.
Warum gilt Basispflege als wichtigste Therapie im Alltag?
Emollients stabilisieren die Hautbarriere, reduzieren Trockenheit und können die Schubhäufigkeit senken. Sie unterstützen außerdem die Wirkung von Medikamenten, weil eine weniger gereizte Haut besser auf Entzündungshemmer anspricht. Entscheidend ist regelmäßiges Eincremen, auch in beschwerdearmen Phasen.
Welche Creme oder Salbe ist die richtige – und worauf sollte ich bei Inhaltsstoffen achten?
Bei sehr trockener Haut sind Salben oder Fettsalben oft am besten, weil sie stärker okklusiv wirken. Cremes passen häufig im Alltag, Lotionen sind bei großen Flächen oder im Sommer angenehmer. Glycerin, Ceramide, Panthenol und oft auch Niacinamid sind gängige, barrierefreundliche Inhaltsstoffe; Urea bindet Wasser, kann aber auf rissiger oder entzündeter Haut brennen und sollte dann niedriger dosiert werden.
Wie creme ich richtig ein (Menge, Häufigkeit, Timing)?
Am besten wird direkt nach dem Waschen oder Duschen eingecremt, sobald die Haut abgetrocknet ist. Viele profitieren von der „3-Minuten-Regel“: zeitnah eincremen, um Wasser in der Haut zu halten. Wichtig ist eine ausreichende Menge und Regelmäßigkeit, statt nur punktuell und zu sparsam zu pflegen.
Welche typischen Pflege-Fehler verschlimmern Neurodermitis?
Zu heißes oder langes Duschen trocknet die Haut stark aus. Parfümierte Produkte, ätherische Öle, aggressive Tenside und häufiges Peelen reizen zusätzlich. Häufige Fehler sind auch zu seltenes Eincremen, Weichspüler und ständiges Produktwechseln ohne Beobachtung der Verträglichkeit.
Sind Cortison-Cremes sicher – und wie wendet man sie richtig an?
Topische Kortikosteroide sind bei richtiger Anwendung sehr wirksam und meist gut verträglich. Im akuten Schub sollten sie frühzeitig und ausreichend stark nach ärztlicher Vorgabe eingesetzt werden, um die Entzündung schnell zu stoppen. Nebenwirkungen wie Hautverdünnung entstehen vor allem bei zu langer, zu starker oder falscher Anwendung, etwa unter Okklusion ohne Indikation.
Welche Cortison-Stärke passt zu Gesicht, Augenlidern, Händen und Beugen?
Empfindliche Areale wie Gesicht, Augenlider und Genitalbereich brauchen meist niedrigere Potenzen und kürzere Behandlungsintervalle. Dickere Haut wie Handflächen oder Fußsohlen kann stärkere Präparate erfordern. In Beugen liegt die Wahl oft dazwischen; die genaue Stärke sollte dermatologisch abgestimmt werden.
Was bedeutet Intervalltherapie oder proaktive Therapie bei Neurodermitis?
Nach dem Abklingen eines Schubs wird nicht immer komplett gestoppt, sondern Problemstellen werden unter ärztlicher Anleitung in größeren Abständen weiterbehandelt, zum Beispiel zwei Mal pro Woche. Das kann Rückfälle verhindern und die Schubprophylaxe verbessern. Gleichzeitig bleibt die tägliche Basispflege die Grundlage.
Was sind Calcineurininhibitoren wie Tacrolimus oder Pimecrolimus – und für wen sind sie geeignet?
Tacrolimus und Pimecrolimus sind nicht-steroidale, entzündungshemmende Topika. Sie eignen sich besonders für empfindliche Areale wie Gesicht, Augenlider, Hals oder Genitalbereich und für eine längerfristige Kontrolle. Sie werden in der Regel von Hautärzten verordnet und in einen festen Therapieplan eingebunden.
Warum brennt Tacrolimus oder Pimecrolimus am Anfang – und wie gehe ich damit um?
Ein Brennen oder Wärmegefühl zu Beginn ist häufig und klingt oft nach wenigen Tagen ab. Dünn auftragen und die Anwendung regelmäßig nach Plan fortführen hilft, die Startphase zu überstehen. Zudem ist ein vernünftiger Umgang mit intensiver Sonne wichtig, einschließlich UV-Schutz und Verzicht auf Solarien.
Welche Medikamente gibt es außer Cremes – und wann kommt eine Systemtherapie in Frage?
Bei leichter bis mittlerer Neurodermitis reichen oft Basispflege plus topische Entzündungshemmer. Bei mittelschwerer bis schwerer Erkrankung mit hoher Krankheitslast kann eine Phototherapie oder eine Systemtherapie nötig werden. In Deutschland entscheiden Dermatologen das meist anhand von Schweregrad, Juckreiz, Schlafverlust, häufigen Schüben und Einschränkungen im Alltag.
Welche modernen Wirkstoffe zählen zu Biologika und JAK-Inhibitoren?
Zu Biologika gehören unter anderem Dupilumab und Tralokinumab, die gezielt Entzündungssignalwege bei atopischer Dermatitis hemmen. Zu den JAK-Inhibitoren zählen Upadacitinib, Abrocitinib und Baricitinib, die als Tabletten eingesetzt werden können und oft schnell wirken. Welche Option passt, hängt von Krankheitsbild, Risiken und ärztlicher Einschätzung ab.
Welche Kontrollen und Impfungen sind bei Systemtherapien wichtig?
Vor und während der Therapie sind regelmäßige Kontrollen üblich, etwa Blutbild, Leberwerte und Lipide, je nach Wirkstoff. Auch die Infektanamnese und der Hautstatus werden überprüft. Der Impfstatus sollte vor Beginn aktualisiert werden, zum Beispiel gegen Influenza und COVID-19; Lebendimpfstoffe müssen je nach Therapie besonders sorgfältig geplant werden.
Helfen Antihistaminika bei Neurodermitis-Juckreiz?
Antihistaminika können vor allem beim Einschlafen unterstützen, wenn Juckreiz den Schlaf stört. Der Juckreiz bei Neurodermitis ist jedoch oft nicht primär histamingetrieben, daher ist der Effekt begrenzt. Eine wirksame Entzündungskontrolle und gute Nacht-Routinen sind meist entscheidender.
Welche Hausmittel sind sinnvoll – und welche können schaden?
Kühlende Umschläge, lauwarme kurze Bäder und sofortiges Eincremen können sinnvoll unterstützen. Feuchte Umschläge oder Wet-Wraps können helfen, sollten aber idealerweise angeleitet werden. Problematisch sind oft ätherische Öle, reizende Hausrezepte wie Essig oder Alkohol und häufiges Baden ohne Rückfettung.
Kann Ernährung Neurodermitis verbessern – und wann sind Eliminationsdiäten sinnvoll?
Lebensmittel sind nicht bei allen Betroffenen ein Trigger. Relevant sind sie vor allem bei nachgewiesenen Allergien oder klar reproduzierbaren Reaktionen, häufiger im Kindesalter. Eliminationsdiäten sollten ärztlich begleitet und idealerweise ernährungsmedizinisch betreut werden, weil sonst Mangelernährung und unnötige Restriktionen drohen.
Welche Ernährung gilt als „entzündungsarm“ und alltagstauglich?
Viele profitieren von einer mediterran orientierten Kost mit viel Gemüse, Hülsenfrüchten und Vollkorn als Ballaststoffquellen. Omega-3-Fettsäuren aus Lachs, Hering oder Algenöl können sinnvoll sein, ebenso ausreichend Protein für die Hautregeneration. Mikronährstoffe wie Vitamin D, Eisen oder Zink sollten bei Verdacht gezielt geprüft werden, statt pauschal zu supplementieren.
Was kann ich im Alltag tun, um Schübe zu vermeiden?
Eine stabile Routine hilft am meisten: milde, parfümfreie Reinigung, tägliche Basispflege und konsequente Triggerreduktion. Baumwolle ist oft hautfreundlicher als Wolle direkt auf der Haut, und ein Extra-Spülgang beim Waschen kann Reizstoffe verringern. Nach Schwimmen in Chlor- oder Salzwasser kurz abduschen und sofort eincremen schützt die Hautbarriere.
Wie kann ich Stress und Schlafprobleme bei Neurodermitis besser in den Griff bekommen?
Stress verstärkt Schübe bei vielen Betroffenen, daher lohnen sich feste Schlafzeiten, Bewegung und Techniken wie progressive Muskelrelaxation. Ein kühles Schlafzimmer und atmungsaktive Bettwäsche reduzieren Schwitzen und damit Juckreiz. Bei starkem Leidensdruck ist psychologische oder psychosomatische Unterstützung ein normaler Teil der Behandlung.
Was hilft bei Handekzem und häufigem Händewaschen im Beruf?
Wichtig sind hautschonende Reinigungsprodukte, konsequentes Eincremen nach jedem Waschen und ein praktischer Hautschutzplan. In Pflege, Gastronomie oder Handwerk können passende Schutzhandschuhe und kurze Tragezeiten helfen, Reizungen zu reduzieren. Bei Verdacht auf Kontaktallergie, etwa durch Duftstoffe oder Konservierer, ist ein Epikutantest sinnvoll.
Welche Rolle spielen Hausstaubmilben, Pollen und Tierhaare bei Neurodermitis?
Allergene können Schübe verstärken, aber meist nur, wenn eine Sensibilisierung oder Allergie vorliegt. Bei Hausstaubmilben können Encasings und regelmäßiges Waschen der Bettwäsche helfen, wenn die Allergie bestätigt ist. Pollen und Tierhaare sollten individuell bewertet werden, statt pauschal zu meiden.