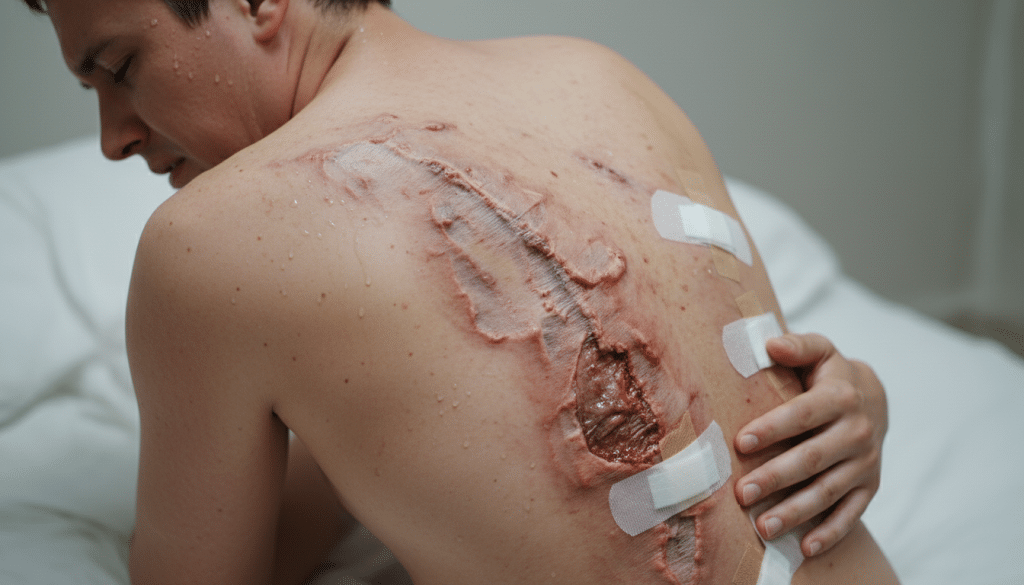
Wer vor einer Hidradenitis suppurativa Operation steht, will vor allem eins wissen: Wie lange dauert der Krankenhausaufenthalt Akne inversa OP in Deutschland wirklich? Eine feste Zahl gibt es nicht. Die Spannweite reicht von einem kurzen Besuch bis zu mehreren Tagen, je nach Eingriff und Wundversorgung.
Ob stationär oder ambulant Akne inversa möglich ist, hängt oft von der Methode ab. Eine Inzision mit Drainage entlastet schnell, braucht aber andere Kontrollen als eine weite Entfernung des Gewebes. Auch die Liegedauer nach Exzision unterscheidet sich deutlich, wenn die Wunde genäht wird oder offen heilen soll.
Wichtig ist auch der Ort der OP: Achsel, Leiste, Gesäß oder Perianalregion stellen das Team vor andere Aufgaben als eine Brustfalte. Dazu kommen Faktoren wie Schmerzen, Blutungen, Infektzeichen oder Erkrankungen wie Diabetes. Sie können den Ablauf bremsen und den Nachsorge Klinikaufenthalt verlängern.
In den nächsten Abschnitten geht es Schritt für Schritt durch die wichtigsten Fragen: Welche OP-Optionen es gibt, wann eine Aufnahme nötig ist und wie der Klinikalltag aussieht. Außerdem klären wir, was bei Drainagen, Verbandwechseln und Wundheilung zählt. Am Ende wissen Sie, woran sich eine Entlassung orientiert und was zu Hause für die Heilung und Rückfallprophylaxe wichtig wird.
Das sind die Top 10 besten Akne inversa Produkte
Akne inversa verstehen: Ursachen, Symptome und wann eine OP sinnvoll ist
Akne inversa ist eine chronisch-entzündliche Erkrankung der Haarfollikel. Sie tritt vor allem in Zonen auf, in denen Haut auf Haut reibt und Feuchtigkeit bleibt. Typisch sind wiederkehrende, tiefe Entzündungen, die sich anders anfühlen als ein einzelner „Pickel“.
Zu den Akne inversa Ursachen zählen ein Zusammenspiel aus Veranlagung, Rauchen, Übergewicht und mechanischer Reizung. Auch Wärme, Schwitzen und enge Kleidung können Schübe fördern. Wichtig ist: Es handelt sich nicht um mangelnde Hygiene.
Bei den Symptome Hidradenitis suppurativa stehen starke Schmerzen, druckempfindliche Knoten und nässende Areale im Vordergrund. Mit der Zeit können sich Abszesse, Fistelgänge und feste Narbenstränge bilden. Viele Betroffene berichten, dass die Beschwerden schubweise kommen und wieder abklingen.
Typische betroffene Regionen und Verlauf der Erkrankung
Häufig betroffen sind Achselhöhlen, Leisten und die Genitalregion. Ebenfalls typisch sind Gesäß- und Perianalbereich sowie die Unterbrustfalte. Die Herde sitzen oft beidseitig und an wiederkehrenden Stellen.
Der Verlauf kann sich über Jahre verändern. Bleiben Entzündungen aktiv, steigt das Risiko für Vernarbung und vernetzte Fistelgänge. Das kann Bewegungen wie Armheben, Gehen oder langes Sitzen spürbar einschränken.
Stadien nach Hurley und Einfluss auf die Therapieentscheidung
Für die Einteilung nutzen viele Praxen das Hurley Stadium. Es hilft, Ausmaß und Tiefe der Veränderungen einzuordnen und die Therapie daran auszurichten. Entscheidend ist dabei, ob bereits Fisteln und Narbenstränge vorhanden sind.
| Hurley Stadium | Typisches Bild | Häufige nächste Schritte | Was das für den Alltag bedeuten kann |
|---|---|---|---|
| I | Einzelne oder mehrere Abszesse, keine Fistelgänge, keine ausgeprägten Narbenstränge | Konservative Therapie, lokale Maßnahmen, bei Bedarf begrenzte Eingriffe | Schübe kommen und gehen, Belastung oft punktuell |
| II | Rezidivierende Abszesse mit Fistelgängen und Narben, Herde getrennt voneinander | Kombination aus Medikamenten und gezielter chirurgischer Sanierung einzelner Areale | Wiederkehrende Wundphasen, Reibung und Bewegung werden häufiger zum Problem |
| III | Großflächige, zusammenhängende Areale mit vielen Fistelgängen und starker Vernarbung | Oft weite Exzision, komplexes Wundmanagement, eher stationäre Planung | Deutliche Einschränkungen, längere Heilungsphasen wahrscheinlicher |
Eine OP Indikation Akne inversa wird meist dann diskutiert, wenn Fisteln, narbige Stränge oder ständig wiederkehrende Abszesse trotz passender Medikamente bleiben. Auch eine hohe Schmerzlast, häufige Infekte oder deutliche Funktionseinbußen können den Ausschlag geben. Ziel ist, dauerhaft krankes Gewebe zu entfernen und neue Entzündungszyklen zu bremsen.
Abgrenzung zu Furunkeln, Abszessen und „normaler“ Akne
Für die Differenzialdiagnose Furunkel Abszess zählt vor allem das Muster: Ein Furunkel ist oft einmalig und sitzt an wechselnden Stellen. Akne inversa kommt wiederholt in typischen Reibungszonen, häufig beidseitig, und neigt zu Fisteln und Narben. Das macht die Einordnung im Gespräch und bei der Untersuchung so wichtig.
„Normale“ Akne betrifft eher Gesicht, Brust oder Rücken und zeigt häufig Mitesser. Bei Akne inversa stehen tiefe, schmerzhafte Knoten und Entzündungsherde in Achsel oder Leiste im Vordergrund. Eine Diagnose durch Dermatologie oder Chirurgie hilft, Therapie und Timing sicher zu planen.
Welche OP-Methoden bei Akne inversa eingesetzt werden
Bei Akne inversa reicht die Spanne von schneller Entlastung bis zur gezielten Entfernung ganzer Krankheitsareale. Welche Methode gewählt wird, beeinflusst oft direkt, wie aufwendig die Wundpflege ist und wie eng die Kontrollen im Krankenhaus geplant werden.
Inzision und Drainage: kurzfristige Entlastung, aber höhere Rückfallrate
Wenn ein Abszess stark schmerzt und unter Spannung steht, kann eine Öffnung mit Entleerung rasch Druck nehmen. Der Haken: Häufig bleibt entzündliches Gewebe zurück. Darum ist der Inzision Drainage Rückfall ein bekanntes Thema, vor allem wenn Fistelgänge schon vorhanden sind.
Im Alltag bedeutet das: Die Beschwerden lassen oft schnell nach, doch die Stelle kann erneut aufflammen. Für viele ist es eher ein Schritt zur Beruhigung der Lage als eine dauerhafte Lösung.
Limitierte Exzision vs. weite Exzision: Unterschiede und Ziele
Bei der Exzision Akne inversa geht es darum, krankhaft verändertes Gewebe zu entfernen. Eine limitierte Exzision nimmt einzelne Knoten oder Stränge heraus und hält das OP-Feld kleiner. Das kann die frühe Mobilität erleichtern, lässt aber eher Randbereiche zurück, die später wieder aktiv werden können.
Die weite Exzision Hidradenitis zielt dagegen auf das gesamte betroffene Areal bis ins gesunde Gewebe. Sie wird häufiger eingesetzt, wenn die Erkrankung ausgedehnt ist oder wiederkehrende Areale bestehen. Die Wundfläche ist größer, und die Nachsorge braucht meist mehr Zeit und Struktur.
| Verfahren | Ziel | Typische Wundsituation | Nachsorge-Schwerpunkt |
|---|---|---|---|
| Inzision/Drainage | Akute Entlastung bei Abszess | Kleine Öffnung, Sekretabfluss | Schmerz, Sekretmenge, frühe Kontrolle wegen Inzision Drainage Rückfall |
| Limitierte Exzision | Entfernung einzelner Herde | Begrenztes OP-Feld, oft lokal | Wundrandkontrolle, Hygiene, Beobachtung auf verbliebene Areale |
| Weite Exzision | Sanierung eines ganzen Areals | Großes Defektgebiet, häufig offen geführt | Verbandmanagement, Infektzeichen, Planung der weiteren Wunddeckung |
Laser- und energiebasierte Verfahren: wann sie infrage kommen
Die Lasertherapie Akne inversa wird in ausgewählten Fällen eingesetzt, etwa bei eher oberflächlichen Befunden oder als Ergänzung zu einer operativen Strategie. Je nach Zentrum kann sie helfen, entzündliche Areale gezielt zu behandeln und Narbenzüge zu entlasten.
Bei weit verzweigten Fistelnetzwerken stößt sie jedoch an Grenzen. Dann steht meist eine Exzision im Vordergrund, weil tiefe Gänge sonst weiter aktiv bleiben können.
Wundverschluss: primär, sekundär (offene Wundheilung) oder mit Lappen/Transplantat
Nach der Entfernung stellt sich die Frage, wie die Wunde schließen soll. Ein primärer Verschluss mit Naht kann den Wundschluss beschleunigen, verlangt aber sorgfältige Kontrolle auf Spannung, Bluterguss oder Flüssigkeitsansammlung. In bewegten Regionen ist das besonders relevant.
Bei größeren oder infektgefährdeten Flächen wird oft die offene Wundheilung sekundär gewählt. Die Wunde heilt dann von unten nach oben, meist über Wochen, und die Verbandwechsel werden zu einem festen Bestandteil der Versorgung.
Wenn ein Defekt sehr groß ist oder Funktion und Beweglichkeit geschützt werden sollen, kommt ein Lappenplastik Hauttransplantat infrage. Dabei sind häufig engmaschige Kontrollen wichtig, weil Durchblutung, Sitz und Belastung der Wunddeckung laufend beurteilt werden müssen.
OP bei Akne inversa: Wie lange muss man ins Krankenhaus?
Die Frage Wie lange Krankenhaus nach Akne inversa OP lässt sich nicht mit einer festen Zahl beantworten. Entscheidend sind OP-Ausmaß, Narkose, Wundverschluss, Schmerztherapie und ob die Versorgung zu Hause sicher klappt. Auch Vorerkrankungen und die Stelle am Körper spielen mit hinein.
Ambulant oder stationär: Kriterien für die Entscheidung
Eine ambulante OP Akne inversa kommt eher infrage, wenn nur kleine Areale behandelt werden und das Blutungs- und Schmerzrisiko niedrig bleibt. Wichtig ist auch, dass Verbandwechsel und Schonung zu Hause verlässlich möglich sind.
Stationär ist oft sinnvoll bei großen Wundflächen, Drainagen oder wenn eine Region im Alltag stark belastet wird, etwa durch Reibung und Bewegung. Bei schwieriger Hygiene, starkem Schmerzbedarf oder instabilen Begleiterkrankungen ist die Überwachung in der Klinik meist sicherer.
Typische Aufenthaltsdauer je nach Eingriff und Wundmanagement
Als Orientierung hilft der Blick auf die Methode. Bei kleinen Entlastungs-Eingriffen ist der Aufenthalt häufig kurz, bei rekonstruktiven Verfahren länger. Das gilt besonders, wenn das Wundmanagement offene Wundheilung Klinik ein festes Verbandregime, Schulung und engmaschige Kontrollen braucht.
| Eingriff / Vorgehen | Übliche Überwachung im Krankenhaus | Was die Dauer besonders beeinflusst |
|---|---|---|
| Inzision und Drainage | Meist ambulant oder kurz stationär (0–2 Nächte) | Schmerzlage, Nachblutung, erste Verbandkontrolle, Kreislauf nach Narkose |
| Limitierte Exzision mit Naht | Häufig wenige Tage | Nahtspannung, Drainagebedarf, Mobilität, frühe Wundkontrolle |
| Weite Exzision mit sekundärer Heilung | Oft mehrere Tage bis etwa eine Woche | stationäre Exzision Liegedauer steigt durch Schulung, Verbandwechsel, Geruchs- und Sekretmanagement |
| Lappenplastik oder Hauttransplantat | Tendenziell länger als bei Naht ohne Rekonstruktion | Durchblutung, Anwachsen, Ruhigstellung, engmaschige Kontrollen |
Einfluss von Lokalisation, Ausdehnung und Hurley-Stadium auf die Liegezeit
Die Stelle ist oft ein echter Zeitfaktor. Achsel und Leiste bewegen sich ständig, das macht Verbände, Schmerzsteuerung und Mobilisation aufwendiger. Im Gesäß- oder perianalen Bereich kommen Sitzen, Stuhlgang und Hygiene dazu.
Mit größerer Ausdehnung und höherem Hurley-Stadium werden Resektionen meist weiter, die Wundfläche wird größer, und die stationäre Exzision Liegedauer kann entsprechend steigen. Auch die Planung der Nachsorge spielt hinein, etwa ob Pflegedienst und Material rechtzeitig organisiert sind.
Wann eine Verlängerung nötig wird: Schmerzen, Nachblutung, Infektion, Wundprobleme
Manchmal reicht der geplante Zeitraum nicht aus, obwohl der Eingriff gut gelaufen ist. Stärkere Schmerzen trotz Standardmedikation, Nachblutung oder ein Hämatom können zusätzliche Überwachung nötig machen. Auch Drainagen, die länger fördern als erwartet, halten Patientinnen und Patienten häufiger länger in der Klinik.
Bei Infektzeichen, auffälligem Geruch, Fieber oder zunehmender Rötung wird eng kontrolliert und die Therapie angepasst. In solchen Situationen gilt: Komplikationen verlängern Aufenthalt, weil Stabilisierung und sichere Wundversorgung Vorrang haben.
Vorbereitung auf den Krankenhausaufenthalt: Untersuchungen und Planung
Eine gute Vorbereitung Akne inversa OP beginnt oft Wochen vor der Aufnahme. Wer Abläufe, Unterlagen und Unterstützung zu Hause früh klärt, reduziert Stress am OP-Tag. Das hilft auch, wenn Wunden offen heilen oder Verbände häufiger gewechselt werden müssen.
Voruntersuchungen: Blutwerte, Keimabstriche, Bildgebung bei komplexen Befunden
In der Klinik wird meist eine Voruntersuchung Blutwerte Abstrich geplant. Dazu gehören häufig Blutbild, Entzündungswerte und die Gerinnung; bei Bedarf kommen Blutzucker oder HbA1c hinzu. Bei nässenden Arealen kann ein Keimabstrich sinnvoll sein, damit Antibiotika später gezielter gewählt werden.
Wenn Fistelgänge vermutet werden oder die Ausdehnung unklar ist, wird manchmal zusätzlich Bildgebung eingesetzt. Sonografie oder MRT können besonders in Leiste, Damm oder am After helfen, die OP besser zu planen. Das spart oft Nachfragen und vermeidet Überraschungen im OP.
Medikamente: Antibiotika, Biologika, Blutverdünner und was vor der OP zu beachten ist
Bringen Sie einen vollständigen Medikamentenplan mit, auch für frei verkäufliche Mittel und Nahrungsergänzung. Je nach Befund werden Antibiotika vor oder nach dem Eingriff angesetzt, etwa bei starker Entzündung oder auffälligem Abstrich. Wichtig ist, Dosierung und Einnahmezeiten genau zu notieren.
Bei Immuntherapien muss abgestimmt werden, ob Biologika vor OP pausieren. Hier geht es um die Balance zwischen Infektionsschutz und stabiler Erkrankung. Die Entscheidung treffen Dermatologie und Chirurgie gemeinsam, passend zu Eingriff und Wundmanagement.
Ebenso wichtig ist die Blutverdünner OP Planung. Präparate wie ASS, Apixaban, Rivaroxaban oder Phenprocoumon sollten nie eigenständig abgesetzt werden, weil Blutungs- und Thromboserisiko gegeneinander abgewogen werden. Die Klinik legt fest, ob pausiert, umgestellt oder überbrückt wird.
Rauchen, Gewicht, Diabetes: Risikofaktoren und Optimierung vor der OP
Viele Teams sprechen das Rauchen Wundheilung Risiko offen an. Nikotin verschlechtert die Durchblutung, und Wunden schließen oft langsamer. Ein Rauchstopp vor der Aufnahme, auch wenn es nur einige Wochen sind, kann den Verlauf spürbar erleichtern.
Übergewicht erhöht Reibung und Zug an Nähten, besonders in Achsel und Leiste. Diabetes kann Infektionen begünstigen und die Heilung verzögern, daher lohnt sich eine gute Blutzuckereinstellung. Hausarztpraxis, Ernährungsberatung und Klinik können hier Hand in Hand arbeiten.
Praktische Checkliste: Dokumente, Kleidung, Hilfsmittel, Wundversorgung zu Hause
Eine Checkliste Krankenhaus Akne inversa ist vor allem dann hilfreich, wenn der Aufenthalt länger dauert oder die Mobilität anfangs eingeschränkt ist. Neben Einweisung und Versichertenkarte sind Allergiepass, Arztbriefe und aktuelle Befunde wichtig. Packen Sie weite Kleidung, die nicht scheuert, sowie milde Hygieneartikel ohne starke Duftstoffe.
| Bereich | Was mitnehmen | Warum es hilft |
|---|---|---|
| Dokumente | Einweisung, Versichertenkarte, Medikamentenplan, Allergiepass | Beschleunigt Aufnahme, vermeidet Rückfragen zu Risiken und Interaktionen |
| Kleidung & Komfort | Weite Unterwäsche, lockere Jogginghose, ggf. Sitzkissen bei Gesäß-OP | Weniger Druck auf Wundregionen, leichteres Umlagern und Gehen |
| Hygiene | Milde Waschprodukte, Einmalrasierer nur nach Klinikvorgabe, Handtücher | Schont gereizte Haut und unterstützt saubere Verbandwechsel |
| Wundversorgung zu Hause | Abklärung Pflegedienst/Angehörige, Platz für Material, Müllbeutel | Erleichtert regelmäßige Verbandswechsel und feste Routinen nach Entlassung |
| Nach dem Aufenthalt | Abholung organisieren, bequeme Sitzposition im Auto, Reserve-Verbände | Schonender Transport und weniger Stress bei den ersten Tagen daheim |
Klärung der häuslichen Wundversorgung lohnt sich früh: Wer wechselt Verbände, wann sind Kontrollen, und welches Material empfiehlt die Klinik? So bleibt der Übergang nach Hause planbar, auch wenn die Wunde noch Zeit braucht.
Anästhesie und Ablauf am OP-Tag
Am OP-Tag startet der OP-Ablauf Krankenhaus meist mit der Aufnahme auf Station. Dort werden Unterlagen geprüft, Vitalwerte gemessen und offene Fragen geklärt. Häufig folgt die Markierung der betroffenen Areale direkt am Körper, damit im OP alles eindeutig ist.
Vor der Narkose Akne inversa OP gehört ein präoperatives Gespräch Anästhesie fest dazu. Dabei geht es um Vorerkrankungen, frühere Narkosen, Allergien und aktuelle Medikamente. Auch Laborwerte und der letzte Stand zur Medikation werden noch einmal kontrolliert.
Wichtig ist die Nüchternheit OP, weil sie das Risiko von Komplikationen senkt. Die genauen Zeiten nennt die Klinik, oft gelten klare Regeln für Essen, Milchprodukte und Getränke. Wenn Unsicherheit besteht, wird vorab lieber einmal mehr nachgefragt.
Welche Betäubung passt, hängt von Größe, Lage und Dauer des Eingriffs ab. Bei kleinen Maßnahmen kann eine lokale Betäubung ausreichen. Bei größeren Exzisionen wird häufig Vollnarkose oder Regionalanästhesie besprochen, weil das die OP ruhiger und schmerzärmer macht.
Vor dem Einschleusen gibt es meist Hinweise zur Hygiene, teils auch zum Rasieren nach Klinikstandard. Je nach Risiko werden Maßnahmen zur Thromboseprophylaxe vorbereitet, zum Beispiel Kompressionsstrümpfe und ein Medikament nach ärztlicher Anordnung. Bei ausgeprägten Befunden wird oft auch eine Antibiotikagabe rund um die OP geplant.
| Schritt am OP-Tag | Was typischerweise passiert | Worauf Patientinnen und Patienten achten |
|---|---|---|
| Aufnahme auf Station | Identitätscheck, Vitalzeichen, Abgleich von Befunden und Medikamenten | Versichertenkarte, Medikamentenliste und Allergiepass griffbereit halten |
| präoperatives Gespräch Anästhesie | Risiken, Vorerkrankungen, Atemwege, frühere Erfahrungen mit Narkosen | Auch scheinbar kleine Details nennen, etwa Schlafapnoe oder Übelkeit nach Narkosen |
| Nüchternheit OP | Letzter Check, ob Essen und Trinken rechtzeitig pausiert wurden | Keine Bonbons, kein Kaugummi, keine „Ausnahmen“ ohne Freigabe der Klinik |
| Auswahl der Narkose | Abwägung zwischen Lokalanästhesie und Vollnarkose oder Regionalanästhesie | Schmerzen, Angst, Eingriffsregion und Dauer offen ansprechen |
| Direkt nach OP-Ende | Überwachung im Aufwachraum, Kontrolle von Kreislauf, Verband und Drainagen | Übelkeit und Schmerzen früh melden, damit schnell angepasst werden kann |
Nach dem Eingriff geht es in den Aufwachraum, wo Atmung und Kreislauf überwacht werden. Dort werden Schmerzen und Übelkeit früh behandelt, damit Sie stabil auf Station zurückkehren. Verband und Drainagen werden kontrolliert, und Sie erhalten Infos zum weiteren Plan für Essen, Trinken und erste Mobilisation im Rahmen des OP-Ablauf Krankenhaus.
Direkt nach der OP: Schmerzen, Drainagen und Mobilisation
Die ersten Stunden nach dem Eingriff sind oft geprägt von Ruhe, Kontrolle und vielen kleinen Handgriffen im Stationsalltag. Wie es Ihnen geht, hängt stark von Ausdehnung, Lokalisation und Wundverschluss ab. Auch Kreislauf, Schlaf und Appetit spielen in dieser Phase mit hinein.
Schmerzen nach Akne inversa OP sind häufig, aber sie sind nicht bei allen gleich. In der Achsel wird Zug oft schneller spürbar, in der Leiste eher Druck und Reibung. Wichtig ist, dass Sie Beschwerden früh ansprechen, bevor sie „hochkochen“.
Schmerztherapie im Alltag auf Station
Viele Kliniken arbeiten mit einem festen Plan, damit die Basis stimmt und Sie trotzdem beweglich bleiben. Das Schmerzmittel Stufenschema kombiniert meist regelmäßige Basismittel mit stärkeren Medikamenten nach Bedarf. Dazu kommen je nach Situation Kühlung, Lagerung und kurze Pausen zwischen den Bewegungen.
Hilfreich ist eine einfache Skala von 0 bis 10 für Ihre Rückmeldung. Sagen Sie auch, ob der Schmerz brennend, stechend oder ziehend ist. Das hilft dem Team, die Therapie gezielter anzupassen.
Drainagen, Verbände und erste Kontrollen
Eine Drainage nach Exzision soll Blut und Wundsekret ableiten. So kann sich weniger Flüssigkeit ansammeln, und der Druck auf das Gewebe sinkt. Wie lange sie bleibt, hängt meist von der Fördermenge und der ärztlichen Einschätzung ab.
Beim Verbandswechsel Klinik werden Verband, Wundrand und Umgebung genau geprüft. Dabei geht es um Nachblutung, Schwellung, Geruch, Sekret und die Haut rundherum. Bei Lappen oder Transplantat achten Ärztinnen und Pflegekräfte zusätzlich auf Farbe, Wärme und Durchblutung.
| Kontrollpunkt | Worauf das Team achtet | Was Sie sofort sagen sollten |
|---|---|---|
| Drainage | Fördermenge, Farbe, Dichtigkeit, Zug an der Haut | Plötzlich mehr Blut, starker Zugschmerz, nasse Kleidung |
| Verband | Sitz, Durchfeuchtung, Druckstellen, Geruch | Pochen, Brennen, Verband rutscht oder schnürt ein |
| Wundumgebung | Rötung, Überwärmung, Schwellung, Hautmazeration | Neue Rötung, zunehmende Spannung, Nässen der Haut |
| Allgemeinzustand | Fieber, Kreislauf, Schmerzen, Müdigkeit | Schüttelfrost, Schwindel, rascher Schmerzanstieg |
Bewegung, Schonung und sichere Schritte
Frühes Aufstehen ist meist erwünscht, weil es den Kreislauf stabilisiert und Thrombosen vorbeugt. Die Mobilisation nach OP Achsel Leiste gelingt am besten in kleinen Etappen: erst sitzen, dann kurz stehen, dann wenige Schritte. Pausen sind dabei Teil des Plans.
Das sind die neuesten Akne inversa Produkte
In der Achsel hilft es, Armbewegungen dosiert zu steigern, ohne ruckartige Hebel. In der Leiste zählen kurze Schritte, wenig Spreizen und möglichst wenig Reibung an der Naht oder offenen Wunde. Weiche, luftige Kleidung und eine gute Lagerung im Bett entlasten zusätzlich.
Wundheilung und Verbandwechsel: offene Wundheilung vs. Naht
Nach einer OP bei Akne inversa hängt die Heilung stark davon ab, ob die Wunde offen bleibt oder genäht wird. Beides kann sinnvoll sein, je nach Größe, Tiefe, Keimbelastung und Reibung in der Region. Für den Alltag zählt vor allem: realistische Zeitplanung, saubere Technik und feste Kontrollen.
Offene Wundheilung (sekundär): Dauer, Vorteile, Herausforderungen
Bei der offene Wundheilung Akne inversa schließt sich das Gewebe von unten nach oben. Neue Granulation füllt den Defekt schrittweise, danach bildet sich Haut. Das wird oft gewählt, wenn die Fläche groß ist oder man das Infektionsrisiko senken will.
Die sekundäre Wundheilung Dauer liegt häufig bei mehreren Wochen. Sie kann kürzer sein bei kleinen Arealen, aber länger in Achsel, Leiste oder am Gesäß. Auch Rauchen, Diabetes und starke Reibung können die Heilung bremsen.
Herausfordernd sind Sekret, Geruch und Schmerzen beim Wechsel. Eine klare Verbandwechsel Anleitung hilft, damit zu Hause nichts verrutscht und die Wunde nicht austrocknet. Viele organisieren sich dafür früh mit Hausarztpraxis, Pflegedienst oder Angehörigen.
Primärer Wundverschluss: Heilungszeit, Risiken und Nachsorge
Beim primären Verschluss wird die Wunde direkt geschlossen, meist mit Nähten oder Klammern. Das kann den Wundschluss beschleunigen und den Verbandaufwand senken. In Zonen mit viel Bewegung ist aber Vorsicht nötig, weil Zug auf der Naht entsteht.
Wichtige Punkte der Nahtpflege nach Exzision sind trockene, saubere Wundränder und planmäßige Kontrollen. Je nach ärztlicher Vorgabe folgen Fadenzug oder Klammerentfernung. Warnzeichen sind zunehmende Rötung, Druckschmerz, pochender Schmerz oder plötzliches Aufgehen der Naht.
Hauttransplantat oder Lappenplastik: spezielle Nachsorge und Kontrollen
Wenn der Defekt groß ist, kann ein Hauttransplantat oder eine Lappenplastik die Fläche abdecken und die Beweglichkeit sichern. Die Hauttransplantat Nachsorge betrifft dann oft zwei Stellen: Empfängerareal und Entnahmestelle. Beide brauchen Schutz vor Reibung und eine passende Auflage.
Bei der Lappenplastik Kontrolle achten Ärztinnen und Ärzte eng auf Durchblutung, Temperatur, Farbe und Spannungsgefühl. Häufig wird die Region gezielt gelagert und in den ersten Tagen ruhig gehalten. Schwitzen, Scheuern und lange Sitz- oder Gehzeiten können das Ergebnis gefährden.
Wundauflagen, Hygiene und Duschen: praktische Hinweise für den Alltag
Vor dem Wechsel: Hände waschen, saubere Unterlage, alles bereitlegen. Dann die alte Auflage langsam lösen, am besten nach ärztlicher Empfehlung mit NaCl oder unter der Dusche, falls erlaubt. Danach die Wunde nur so reinigen, wie es der Plan vorgibt, und die neue Auflage ohne Falten anlegen.
- Duschen ist oft erst erlaubt, wenn es die Praxis freigibt; danach die Umgebung trocken tupfen, nicht reiben.
- Bei starkem Schwitzen hilft luftige Kleidung und ein früher Wechsel, damit die Haut nicht aufweicht.
- Sanfte, unparfümierte Waschprodukte reduzieren Brennen; Deo oder Alkoholprodukte gehören nicht auf frische Wundränder.
Wenn Blutung nicht stoppt, Sekret deutlich zunimmt, Fieber auftritt oder der Schmerz plötzlich stark ansteigt, sollte die Wunde zeitnah ärztlich gesehen werden. Das gilt auch, wenn der Verband trotz korrekter Anleitung immer wieder durchnässt.
| Wundmanagement | Typischer Ablauf | Stärken | Worauf zu Hause achten |
|---|---|---|---|
| Offen (sekundär) | Heilung von unten nach oben, regelmäßige Kontrollen, häufigere Wechsel | Gute Kontrolle von Sekret und Keimen, sinnvoll bei großen Defekten | Konsequente Verbandwechsel Anleitung, Geruch/Sekret einplanen, Reibung minimieren |
| Naht (primär) | Früher Wundschluss, Nahtkontrollen, Fadenzug nach Plan | Oft weniger Verbandtage, schnelleres Schließen bei passenden Bedingungen | Nahtpflege nach Exzision, Zug vermeiden, auf Schwellung, Nässen und Spannungsgefühl achten |
| Hauttransplantat | Schutzphase fürs Anwachsen, Pflege von Empfänger- und Entnahmestelle | Defektdeckung bei großen Flächen, kann Heilung strukturieren | Hauttransplantat Nachsorge strikt einhalten, Lagerung beachten, keine Reibung |
| Lappenplastik | Engmaschige Visiten, Prüfung von Durchblutung und Wundrändern | Stabile Deckung, oft gute Funktion in Bewegungszonen | Lappenplastik Kontrolle wahrnehmen, Druck und langes Sitzen vermeiden, Verband trocken halten |
Komplikationen und Warnzeichen: wann man sofort ärztliche Hilfe braucht
Auch bei guter Nachsorge können Komplikationen Akne inversa OP auftreten. Häufig sind Nachblutung oder Hämatom, ein Serom, eine Wunddehiszenz oder Probleme mit Drainagen. Manchmal reagiert die Haut auf Pflaster oder Salben mit Juckreiz, Quaddeln oder Brennen.
Wichtig ist, Veränderungen früh einzuordnen. Nachblutung Wundinfektion Warnzeichen sind zum Beispiel frisches, anhaltendes Durchbluten des Verbandes, rasch zunehmende Rötung, Überwärmung und ein übel riechendes Sekret. Auch ein Schmerz, der trotz Medikamenten deutlich zunimmt, passt nicht zum normalen Verlauf.
Fieber nach OP ist ein klares Signal, genauer hinzusehen. Besonders relevant sind Schüttelfrost, Krankheitsgefühl und eine Wunde, die stärker nässt oder druckempfindlich wird. Bei Lappenplastik zählen Blässe, Kälte, Taubheit oder eine dunkle Verfärbung der Haut zu den Zeichen, die sofort abgeklärt werden sollten.
Eine Wundheilungsstörung zeigt sich oft schleichend: Ränder weichen auf, die Wunde öffnet sich wieder, oder es kommt über Tage zu keiner Besserung. In solchen Fällen hilft es, täglich kurz zu prüfen: Geruch, Menge des Wundsekrets, Temperatur der Umgebungshaut und Schmerzverlauf.
- Starke, nicht stoppende Blutung, Schwindel oder Kreislaufprobleme
- Rasch zunehmende Rötung, Überwärmung, pochender Schmerz, Eiter oder übler Geruch
- Fieber nach OP, Schüttelfrost oder deutliche Verschlechterung des Allgemeinzustands
- Neu auftretende Atemnot oder Brustschmerz
- Bei Lappen/Transplantat: Blässe, starke Kälte, Taubheit oder dunkle Verfärbung
| Zeichen | Was es bedeuten kann | Was Sie jetzt tun |
|---|---|---|
| Verband wird schnell wieder rot, Blut tropft nach | Nachblutung oder Hämatom, besonders in den ersten Tagen | Druckverband belassen, hinlegen, operierende Klinik/Station anrufen; bei starker Blutung Notruf 112 |
| Rötung und Wärme breiten sich aus, Sekret riecht unangenehm | Infektion; typische Nachblutung Wundinfektion Warnzeichen | Chirurgische Ambulanz oder Bereitschaftsdienst kontaktieren; Foto machen, Temperatur messen |
| Fieber, Schüttelfrost, starke Abgeschlagenheit | Systemische Reaktion, mögliche Ausbreitung der Infektion | Noch am selben Tag ärztlich vorstellen; Entlassbrief und Medikamentenliste bereithalten |
| Wunde klafft, Fäden spannen, Flüssigkeit steht unter der Haut | Wunddehiszenz oder Serom, möglich bei Wundheilungsstörung | Wunde sauber abdecken, nicht drücken; zeitnah OP-Zentrum kontaktieren |
| Drainage fördert plötzlich nichts mehr oder rutscht heraus | Verstopfung, Knick oder Lageproblem | Nicht selbst nachschieben; Klinik/Notdienst anrufen und Verband sichern |
| Blässe, Kälte, Taubheit im Bereich eines Lappens | Durchblutungsproblem nach plastischer Deckung | Sofortige Abklärung; das ist ein Notfall nach Exzision |
Für die erste Kontaktaufnahme gilt: Wenn möglich zuerst das OP-Zentrum, die Station oder die chirurgische Ambulanz anrufen, weil dort der Eingriff bekannt ist. Halten Sie Entlassbrief oder OP-Bericht, eine aktuelle Medikamentenliste und ein Foto der Wunde bereit. Bei starken Symptomen oder Unsicherheit ist ein Notfall nach Exzision besser einmal zu früh als zu spät abgeklärt.
Entlassung, Krankschreibung und Rückkehr in Alltag, Sport und Beruf
Die Entlassung nach Akne inversa OP fühlt sich oft wie ein großer Schritt an. Damit zu Hause nichts „kippt“, zählen klare Regeln mehr als Tempo. Gut ist, wenn Sie wissen, was Sie selbst beobachten sollen und wann die Klinik wieder wichtig wird.
Entlasskriterien: was erfüllt sein muss, bevor Sie nach Hause dürfen
Vor der Entlassung nach Akne inversa OP sollten Kreislauf und Atmung stabil sein. Schmerzen müssen mit Tabletten gut steuerbar sein, ohne dass Sie benommen sind. Auch der Verband sollte sicher sitzen, und Sie sollten wissen, wie oft er gewechselt wird.
Wichtig ist außerdem: keine aktive Nachblutung, keine auffällige Rötung mit starkem Fiebergefühl und eine ausreichende Mobilität. Wenn eine Drainage noch liegt, braucht es eine klare Anleitung für Umgang und Kontrolle. Ebenso zählt, ob die Versorgung zu Hause steht, zum Beispiel durch Angehörige oder einen Pflegedienst.
Arbeitsfähigkeit nach OP: abhängig von Jobprofil und OP-Ausmaß
Die Krankschreibung Dauer hängt stark davon ab, wie groß die Wunde ist und wie sie versorgt wird. Bei Büroarbeit ist manchmal eine frühere Rückkehr möglich, wenn Sitzen nicht schmerzt und der Verband im Alltag hält. Körperliche Arbeit, Heben oder langes Gehen verlangt meist mehr Zeit.
Für Arbeit nach Exzision Achsel Leiste gilt: Reibung, Zug und Druck sind am Anfang die größten Gegner. In der Achsel kann schon das häufige Heben der Arme Probleme machen, in der Leiste eher das Gehen und Sitzen. Eine stufenweise Rückkehr, etwa mit reduzierten Stunden oder angepassten Aufgaben, kann den Start erleichtern.
Sport, Reibung und Schwitzen: Zeitpunkt und Vorgehen beim Wiedereinstieg
Sport nach OP Akne inversa sollte erst starten, wenn die Wunde stabil wirkt und die Bewegungen nicht ziepen. Beginnen Sie mit kurzen, ruhigen Einheiten, zum Beispiel Spazierengehen. Alles, was stark scheuert oder starkes Schwitzen auslöst, kommt später.
Bei Achsel oder Leiste helfen weiche, glatte Stoffe und gut sitzende, atmungsaktive Kleidung. Wenn Sport Kleidung reibt oder Nässe im Verband landet, steigt das Risiko für Reizungen. Schwimmen, Sauna und intensives Training sind oft erst sinnvoll, wenn die Wundfläche sicher abgeheilt ist und das Behandlungsteam zugestimmt hat.
Nachsorgetermine und Wundkontrollen: typische Intervalle und Ziele
Ein Nachsorge Wundkontrolle Terminplan startet meist kurz nach der Entlassung. Danach folgen regelmäßige Checks, bis der Heilverlauf verlässlich ist. Bei offenen Wunden sind Kontrollen oft enger getaktet als bei genähten Arealen.
Ziele der Termine sind: Infekte früh erkennen, Verbände passend auswählen und die Wundränder sauber führen. Je nach Eingriff werden Fäden, Klammern oder Drainagen entfernt. Auch Beweglichkeit, Schwellung und Schmerzverlauf werden geprüft, damit Alltag und Arbeit sicherer planbar werden.
| Bereich | Worauf es im Alltag ankommt | Typische Stolpersteine | Praktische, kurze Maßnahmen |
|---|---|---|---|
| Entlass-Check | Schmerz mit Tabletten kontrolliert, Verband sitzt, Mobilität reicht für Zuhause | Unklare Verbandschritte, fehlende Hilfe daheim, Unsicherheit bei Drainage | Anleitung schriftlich mitgeben lassen, Materialbedarf notieren, Notfallnummer griffbereit halten |
| Krankschreibung & Beruf | Tätigkeit und Wundlage bestimmen die Krankschreibung Dauer | Langes Sitzen bei Leiste, Armheben bei Achsel, Hitze/Schutzkleidung | Aufgaben anpassen, Pausen einplanen, ggf. stufenweise Wiedereingliederung prüfen |
| Alltag nach Exzision | Schonende Bewegungen, wenig Zug und Druck auf die Narbe/Wunde | Reibung in Hautfalten, feuchte Verbände, falsche Kleidung | Atmungsaktive Stoffe, Haut trocken halten, Wege und Belastung langsam steigern |
| Training | Sport nach OP Akne inversa erst mit Wundstabilität und ohne Ziehen | Frühes Joggen, Krafttraining, Teamsport mit Schweiß und Scheuern | Start mit Gehen/leichtem Rad, Intensität wöchentlich erhöhen, Training sofort stoppen bei Brennen |
| Kontrollen | Nachsorge Wundkontrolle Terminplan für Verband, Infektzeichen, Entfernung von Material | Zu seltene Termine, „Aussitzen“ bei Geruch, zunehmender Wärme oder Sekret | Termine fest eintragen, Fotos zur Verlaufskontrolle machen, Auffälligkeiten früh melden |
Langfristige Strategie zur Rückfallprophylaxe nach der OP
Eine OP kann entzündete Areale bei Akne inversa oft dauerhaft sanieren. Trotzdem bleibt die Erkrankung chronisch, und neue Herde können an anderen Stellen entstehen. Darum gehört zur Rückfallprophylaxe Akne inversa nach OP immer auch ein Plan für die Zeit danach. Wer das früh mitdenkt, senkt das Risiko für neue Schübe und spart viele Arztbesuche.
Ein zentraler Baustein ist die Dermatologie Nachsorge mit festen Terminen. So lässt sich Restaktivität früh erkennen und behandeln. Je nach Befund kann eine langfristige Therapie Hidradenitis mit Medikamenten sinnvoll sein. Bei schweren Verläufen kommen auch Biologika Akne inversa infrage, immer nach ärztlicher Indikation und Kontrolle.
Im Alltag zählt konsequentes Trigger-Management: weniger Reibung, weniger Druck, weniger Schwitzen. Weiche, atmungsaktive Kleidung und gut sitzende Wäsche helfen, die Haut zu schützen. Lebensstil Rauchen Gewichtsreduktion ist ebenfalls wichtig: Rauchstopp und ein stabiles Gewicht können Entzündung und Rückfälle spürbar senken. Narbenpflege mit sanfter Reinigung und Reibungsminimierung unterstützt die Belastbarkeit der Haut.
Beobachten Sie Warnzeichen wie neue Knoten, Brennen oder Nässen und lassen Sie das früh abklären. Das verhindert, dass kleine Herde wieder zu großen Abszessen werden. Auch die seelische Seite zählt: Schmerzen, Geruch oder Drainage belasten viele Betroffene im Job und privat. Realistische Ziele, gute Schmerzstrategien und eine strukturierte Dermatologie Nachsorge verbessern oft die Lebensqualität und stärken die Rückfallprophylaxe Akne inversa nach OP.
FAQ
Wie lange bleibt man nach einer OP bei Akne inversa in Deutschland im Krankenhaus?
Das hängt stark vom Eingriff ab. Eine Inzision und Drainage ist oft ambulant möglich oder erfordert nur 1–2 Nächte. Nach einer limitierten Exzision mit Naht sind häufig wenige Tage realistisch. Bei weiter Exzision mit offener Wundheilung oder bei Lappenplastik/Hauttransplantat sind mehrere Tage bis etwa eine Woche oder länger möglich, je nach Wundmanagement, Schmerzen und Mobilität.
Wovon hängt ab, ob die OP ambulant oder stationär erfolgt?
Entscheidend sind OP-Ausmaß, Narkoseform, Blutungs- und Schmerzrisiko sowie die sichere Wundversorgung zu Hause. Kleinere Eingriffe bei stabilem Allgemeinzustand können ambulant erfolgen. Weite Exzisionen, große Wundflächen, Eingriffe in der Perianalregion, Drainagen oder relevante Vorerkrankungen wie schlecht eingestellter Diabetes sprechen eher für eine stationäre Behandlung.
Welche OP-Methoden werden bei Hidradenitis suppurativa eingesetzt?
Häufig sind Inzision und Drainage zur schnellen Entlastung, limitierte Exzision einzelner Herde sowie weite Exzision zur umfassenden Herdsanierung. Je nach Befund kommen auch Laser- oder energiebasierte Verfahren ergänzend infrage. Die Methode beeinflusst die Heilungszeit, die Rezidivrate und meist auch die Liegezeit im Krankenhaus.
Was ist der Unterschied zwischen Inzision/Drainage und weiter Exzision?
Inzision und Drainage öffnen einen akuten Abszess und senken den Druck schnell, lassen aber oft krankhaftes Gewebe zurück. Dadurch ist die Rückfallrate höher. Eine weite Exzision entfernt das betroffene Areal bis ins gesunde Gewebe und kann langfristig besser kontrollieren, ist aber ein größerer Eingriff mit mehr Wundfläche und aufwendigerer Nachsorge.
Welche Rolle spielen die Hurley-Stadien bei der OP-Planung?
Die Hurley-Klassifikation hilft, den Schweregrad einzuordnen. Hurley I wird häufig konservativ behandelt, teils mit kleinen Eingriffen. Hurley II kombiniert oft Medikamente und gezielte Chirurgie. Hurley III erfordert wegen ausgedehnter Fistelgänge und Narben häufiger eine weite Exzision und damit eher eine stationäre Behandlung.
Welche Körperregionen machen die Behandlung besonders komplex?
Achsel und Leiste sind durch Bewegung und Reibung anspruchsvoll, weil Nähte oder offene Wunden stärker belastet werden. Gesäß- und Perianalregion gelten oft als besonders herausfordernd wegen Hygiene, Sitzen und Schmerzen. Auch die Unterbrustfalte kann durch Schwitzen und Reibung die Wundpflege erschweren.
Wie lange dauert die Wundheilung nach einer OP bei Akne inversa?
Das ist sehr unterschiedlich. Bei primärem Wundverschluss (Naht) kann der Wundschluss schneller sein, benötigt aber Schonung und Kontrollen. Bei offener Wundheilung (sekundär) heilt die Wunde von unten nach oben und das dauert oft mehrere Wochen. Bei Hauttransplantat oder Lappenplastik kommen engmaschige Kontrollen und spezielle Lagerung hinzu.
Was bedeutet offene Wundheilung (sekundäre Heilung) im Alltag?
Die Wunde bleibt bewusst offen und wird regelmäßig verbunden, damit sie kontrolliert granulierend heilt. Das kann häufige Verbandwechsel, mehr Sekret und mitunter Schmerzen beim Wechsel bedeuten. Wichtig ist eine gut organisierte Versorgung, oft mit Hausarztpraxis, chirurgischer Ambulanz oder Pflegedienst.
Wann werden Lappenplastik oder Hauttransplantat eingesetzt?
Diese Verfahren kommen bei größeren Defekten oder funktionell wichtigen Regionen zum Einsatz, wenn eine Naht zu viel Spannung hätte. Ein Lappen muss gut durchblutet sein, ein Transplantat muss anwachsen. Darum sind Kontrollen im Krankenhaus oft enger, und die stationäre Dauer ist im Schnitt länger als bei einfachen Nähten.
Welche Voruntersuchungen sind vor der OP üblich?
Häufig werden Blutwerte, Entzündungswerte und Gerinnung geprüft, bei Bedarf auch Blutzucker und HbA1c. Bei nässenden Arealen können Keimabstriche sinnvoll sein. Bei komplexen Fistelverläufen wird in manchen Zentren Bildgebung wie Sonografie oder MRT eingesetzt, besonders in der Leisten- oder Perianalregion.
Welche Medikamente sollte man vor der OP unbedingt angeben?
Alle Medikamente, auch rezeptfreie Mittel und Nahrungsergänzungen. Relevant sind Blutverdünner wie ASS, DOAKs oder Marcumar, weil das Blutungsrisiko angepasst werden muss. Auch Biologika und andere Immunmodulatoren sollten mit Dermatologie und Chirurgie abgestimmt werden. Antibiotika werden je nach Befund perioperativ geplant.
Warum beeinflussen Rauchen, Übergewicht und Diabetes die Krankenhausdauer?
Diese Faktoren erhöhen das Risiko für Wundheilungsstörungen, Infektionen und Nahtprobleme. Rauchen verschlechtert die Durchblutung, Übergewicht erhöht Reibung und Spannung in den Arealen. Ein schlecht eingestellter Diabetes begünstigt Infektionen und verzögert die Heilung. Das kann zusätzliche Kontrollen und einen längeren stationären Verlauf nötig machen.
Welche Narkose wird bei einer OP wegen Akne inversa eingesetzt?
Kleine Eingriffe können in Lokalanästhesie möglich sein. Größere Exzisionen oder schmerzhafte, ausgedehnte Regionen werden häufig in Vollnarkose operiert. In ausgewählten Situationen kann eine Regionalanästhesie infrage kommen. Die Wahl hängt auch von der Lokalisation, Dauer der OP und dem individuellen Risiko ab.
Wie läuft der OP-Tag im Krankenhaus typischerweise ab?
Meist erfolgen Aufnahme, Aufklärung, Markierung der Areale und ein letzter Check von Laborwerten und Medikamenten. Je nach Risiko gibt es Thromboseprophylaxe, zum Beispiel Kompressionsstrümpfe oder Heparin nach ärztlicher Anordnung. Nach der OP folgt Überwachung im Aufwachraum, dann Kontrolle von Verband und Drainagen sowie die erste Schmerz- und Übelkeitsbehandlung.
Wie stark sind die Schmerzen nach der OP, und wie werden sie behandelt?
Das hängt von Region und OP-Ausmaß ab. Viele Kliniken nutzen eine multimodale Schmerztherapie mit Basisanalgetika und zusätzlichen Medikamenten nach Bedarf. Wichtig ist, Schmerzen früh zu melden, damit die Therapie angepasst werden kann. So lassen sich Mobilisation und Verbandwechsel meist besser bewältigen.
Wozu dienen Drainagen, und wie lange bleiben sie?
Drainagen leiten Blut und Wundsekret ab und können Serome oder Hämatome verhindern. Wie lange sie bleiben, richtet sich nach der Fördermenge und der ärztlichen Entscheidung. Im Stationsalltag werden Drainagen regelmäßig kontrolliert und dokumentiert, oft zusammen mit Verbandwechseln.
Was kann den Krankenhausaufenthalt nach der OP verlängern?
Häufige Gründe sind starke Schmerzen trotz Standardtherapie, Nachblutung, Hämatom, Infektionszeichen, Wunddehiszenz, Serom oder Probleme mit Drainagen. Auch Kreislaufprobleme nach Narkose oder eine nicht gesicherte häusliche Wundversorgung können die Entlassung verzögern.
Welche Warnzeichen nach Entlassung sind ein Notfall?
Fieber, Schüttelfrost, rasch zunehmende Rötung und Überwärmung, stark übel riechender Eiter, anhaltende Blutung oder Kreislaufprobleme sollten sofort abgeklärt werden. Auch neu auftretende Atemnot ist ein Notfall. Bei Lappenplastik sind Blässe, Kälte, Taubheit oder starke Farbveränderungen der Haut besonders ernst zu nehmen.
Wen kontaktiert man bei Problemen nach der OP zuerst?
In der Regel die operierende Klinik, die Station oder die chirurgische Ambulanz, weil dort der Eingriff bekannt ist. Für den Kontakt sind Entlassbrief, Medikamentenliste und bei Bedarf ein aktuelles Foto der Wunde hilfreich. Außerhalb der Sprechzeiten kann der ärztliche Bereitschaftsdienst oder die Notaufnahme zuständig sein, je nach Symptom.
Wann darf man nach der OP nach Hause, und was muss geklärt sein?
Vor der Entlassung sollten Vitalwerte stabil sein, die Schmerzen mit Tabletten kontrollierbar und keine aktive Blutung vorhanden sein. Der Verbandplan muss verständlich sein, und der Umgang mit Drainagen oder Hilfsmitteln sollte sicher sein. Auch die häusliche Versorgung, etwa Pflegedienst, Angehörige oder Wundambulanz, sollte organisiert sein.
Wie lange ist man nach einer OP bei Akne inversa krankgeschrieben?
Das hängt von der Lokalisation, dem Wundverschluss und dem Jobprofil ab. Büroarbeit ist oft früher möglich als körperlich belastende Tätigkeiten, langes Gehen, Heben oder Arbeiten in Hitze und Schutzkleidung. Bei offener Wundheilung oder großen Exzisionen ist die Ausfallzeit häufig länger, und eine stufenweise Wiedereingliederung kann sinnvoll sein.
Wann darf man wieder Sport treiben oder schwimmen?
Sport sollte erst starten, wenn die Wunde stabil ist und die Ärztin oder der Arzt zustimmt. Reibung und starkes Schwitzen sind anfangs ungünstig, besonders an Achsel, Leiste und Unterbrustfalte. Schwimmen und Sauna sind meist erst sinnvoll, wenn keine offene Stelle mehr besteht und das Infektionsrisiko niedrig ist.
Wie lässt sich das Rückfallrisiko nach einer OP senken?
Eine OP kann ein Areal dauerhaft sanieren, ersetzt aber nicht immer die Langzeitstrategie. Wichtig sind dermatologische Nachsorge, frühes Reagieren auf neue Knoten und das Reduzieren von Triggern wie Reibung und starkem Schwitzen. Rauchstopp, Gewichtsmanagement und eine gute Blutzuckereinstellung können die Wundheilung unterstützen und neue Schübe seltener machen.
Woran erkennt man Akne inversa im Unterschied zu einem Furunkel oder „normaler“ Akne?
Akne inversa tritt meist in Reibungszonen wie Achsel, Leiste, Gesäß/Perianalregion oder Unterbrustfalte auf. Typisch sind wiederkehrende schmerzhafte Knoten, Abszesse, Fistelgänge und Narben, oft beidseitig. Ein Furunkel ist häufiger ein einzelnes, einmaliges Ereignis. „Normale“ Akne zeigt meist Komedonen im Gesicht oder am Rücken und hat ein anderes Muster.